Результат интеллектуальной деятельности: СПОСОБ ОПРЕДЕЛЕНИЯ ЦЕЛЕВОЙ АРТЕРИИ ДЛЯ ХИРУРГИЧЕСКОЙ РЕВАСКУЛЯРИЗАЦИИ БОЛЬНЫХ С КРИТИЧЕСКОЙ ИШЕМИЕЙ НИЖНИХ КОНЕЧНОСТЕЙ
Вид РИД
Изобретение
Изобретение относится к медицине, а именно к сосудистой хирургии, и может быть использовано для реваскуляризации больных с распространенным мультифокальным окклюзионным поражением подколенной артерии и артерий голени.
Известен способ выбора артерии для реваскуляризации, основанный на оценке путей оттока, когда выбор целевой артерии определяется состоянием сосудистого русла, расположенного дистальнее участка окклюзии (см. Национальные рекомендации по ведению пациентов с сосудистой артериальной патологией (Российский согласительный документ). Часть 1. Периферические артерии. - М.: Изд-во НЦССХ им. А.Н. Бакулева РАМН, 2010. - 176 с.).
Данный способ имеет следующие недостатки: восстановление кровотока по артериям с учетом их морфологической составляющей (оценка путей оттока, состояние кальциноза, пригодность к шунтированию) не во всех случаях приводит к купированию критической ишемии нижней конечности (КИНК), особенно на фоне сопутствующего сахарного диабета. Может наблюдаться разобщение передней и задней большеберцовых артерий, а восстановление кровотока по одной из этих артерий не приводит к коррекции ишемии в бассейне другой артериальной магистрали, что в свою очередь ведет к сохранению ишемии конечности.
Известен способ определения целевой артерии, заключающийся в полном восстановлении артериального русла голени, с восстановлением бассейна, как передней, так и задней большеберцовых артерий, их сообщения через коммуникантную артерию на стопе.
Однако способ имеет следующие недостатки: восстановление кровотока по всем магистральным артериальным сосудам приводит к снижению линейной и объемной скоростей кровотока, что способствует развитию реокклюзии. Восстановление кровотока с использованием шунтирующих операций часто оказывается невозможным, либо сопряженным со значительными техническими сложностями. Увеличивается риск неуспеха операции, за счет развития тромбоза восстановленного сосудистого русла, большой кровопотери и повышенным риском развития раневых осложнений. В функциональном плане восстановление всех артериальных стволов может сопровождаться феноменом "NO RE-FLOW", когда при отличной рентгенологической картине восстановленного сосудистого русла не происходит купирования КИНК, сохраняется болевой синдром (см. Исхаков, М.М. Феномен «No-reflow»: клинические аспекты неудачи реперфузии / М.М. Исхаков, Д.Р. Тагирова, Н.В. Газизов [и др.] // Казанский медицинский журнал. - 2015. - №3. - С. 391-396.). Это связано с повышением адгезивных свойств нейтрофилов, что приводит к закупориванию микроциркуляторного русла в постишемизированной ткани.
Также известен способ выбора целевой артерии для реваскуляризации, основанный на принципе ангиосомы, включающий оценку морфологических и функциональных показателей системы кровообращения, разделение голени и стопы на трехмерные участки кожи с подлежащей клетчаткой и мышцами, кровоснабжаемые одной питающей артерией, а также восстановление кровотока по артерии, кровоснабжающей область формирующегося некроза конечности, трофической язвы и длительно незаживающей раны (см. Taylor, G.I. Angiosomes of the leg: anatomic study and clinical implications / G.I. Taylor, W.R. Pan // Plast Reconstr Surg. - 1998. - Vol. 102, №3. - P. 599-616).
Однако данный способ имеет ряд недостатков: принцип выбора артериального бассейна для реваскуляризации, основанный на ангиосомной теории, может быть с успехом реализован только в случае сформировавшейся зоны трофических расстройств. Сложность заключается в том, что до формирования некроза, при наличии хронической артериальной недостаточности III стадии по классификации Фонтейна-Покровского и мультифокальном поражении артерий голени установить целевую артерию невозможно. У пациентов с сопутствующим сахарным диабетом трофические нарушения и некрозы мягких тканей могут возникать на любой стадии артериальной недостаточности. А расположение трофических нарушений необязательно имеет прямую взаимосвязь с артерией, кровоснабжающей зону формирующегося некроза.
Задача предполагаемого изобретения - разработать способ определения целевой артерии для хирургической реваскуляризации больных с КИНК.
Технический результат - создание способа, позволяющего достоверно определить целевую артерию при планировании реваскуляризации при КИНК.
Технический результат достигается за счет того, что в способе выполняют электронейромиографию и определяют параметры проводимости нервных стволов пораженной нижней конечности: скорость распространения возбуждения для большеберцового и малоберцового нервов, сравнивают результаты измерений между собой, и при наличии различий 5% и более - при большем снижении скорости распространения возбуждения по большеберцовому нерву проводят реваскуляризацию бассейна задней большеберцовой артерии, при большем снижении скорости распространения возбуждения по малоберцовому нерву проводят реваскуляризацию бассейна передней большеберцовой артерии, при наличии различий менее 5% в скорости распространения возбуждения, проводят реваскуляризацию обоих сосудистых бассейнов.
Зона иннервации двигательных нервов голени в целом соответствует области кровоснабжения бассейна передней и задней большеберцовых артерий согласно теории ангиосомы. Область иннервации малоберцового нерва соответствует бассейну кровоснабжаемым руслом передней большеберцовой артерии, а зона иннервации большеберцового нерва соответствует области кровоснабжаемой руслом задней большеберцовой артерии (см. Suami, Н. Angiosome territories of the nerves of the lower limbs / H. Suami, G.I. Taylor, W.R. Pan // Plast Reconstr Surg. - 2003. - Vol. 112, №7. P - 1790-1798).
Предлагаемый способ осуществляют следующим образом. Непосредственно при планировании оперативного пособия, направленного на восстановление кровообращения в нижней конечности у пациентов с распространенным поражением артериального русла голени, мультифокальной окклюзией берцовых артерий, выявленной по данным ультразвукового обследования и/или компьютерной томографической ангиографии, выполняют электронейромиографию (ЭНМГ) нижних конечностей с помощью 4-канального компьютерного электронейромиографа «Нейрон-Спектр-4/ВПМ» и программного обеспечения на платформе. NET (или аналоге). ЭНМГ осуществляют при помощи стимулирующего поверхностного биполярного пластинчатого электрода, заземляющего пластинчатого электрода (катод располагался дистальнее, анод - проксимальнее), а отведение - стандартным набором монополярных пластинчатых электродов с площадью активной отводящей поверхности - 50 мм2 (активный электрод располагался проксимальнее, референтный электрод - дистальнее). Определяют скорость распространения возбуждения (СРВ) для большеберцового и малоберцового нервов (см. Николаев С.Г. 1163 Атлас по электромиографии. - Иваново: ИПК «ПресСто», 2010, - 468 с.). Полученные данные измерений для большеберцового и малоберцового нервов сравнивают между собой, и при наличии различий 5% и более по большеберцовому нерву по сравнению с малоберцовым нервом предпочтение отдается реваскуляризации задней большеберцовой артерии. При наличии различий 5% и более по малоберцовому нерву по сравнению с большеберцовым нервом целевой артерией считают переднюю большеберцовую артерию. При выявлении сопоставимых (разница в показателях по исследуемым нервным стволам менее 5%) результатов, степень выраженности артериальной недостаточности в сосудистых бассейнах признается равнозначной, что требует реваскуляризации как передней, так и задней большеберцовой артерии.
Клинический пример №1
Больная М.А.Б. 57 лет, более 15 лет страдает сахарным диабетом второго типа, вторично инсулинопотребным, целевое значение гликированного гемоглобина 7,5%. Обратилась в ФГБУ «ПФМИЦ» Минздрава России с явлениями КИНК. Боли покоя, значительно усиливающиеся при физической активности, уменьшающие свою интенсивность при опущенном положении нижней конечности. При поступлении выполнено дуплексное сканирование артериального русла, выявившее поражение подколенного берцового сегмента, окклюзию подколенной артерии и артерий голени. Больной при поступлении в клинику выполнено ЭНМГ, проведена оценка проводимости по нервным стволам, выявлено значительное угнетение проводимости импульса, более выраженное по большеберцовому нерву.

Выполнено измерение парциального напряжения кислорода на стопе. Констатировано снижение уровня оксигенации тканей до 10 мм рт.ст. Больной выполнено эндоваскулярное рентгенхирургическое вмешательство - механическая реканализация и катетерная баллонная ангиопластика подколенной и берцовой артерий. Интраоперационно при проведении прямой ангиографии подтверждено поражение подколенно-берцового сегмента, выявленное по данным ультразвукового обследования.
Учитывая более выраженное поражение большеберцового нерва, принято решение реваскуляризировать заднюю большеберцовую артерию. Проводниками нарастающей жесткости проведена интралюминальная механическая реканализация, ангиопластика артерии баллонами переменного диаметра, просвет ее восстановлен, замедления движения контраста нет. Признаков ограничивающей движение крови диссекции нет. В раннем послеоперационном периоде по данным контрольного ультразвукового ангиосканирования в области реконструированного сосудистого русла лоцируется магистрально измененный тип кровотока. Парциальное напряжение кислорода на тыле стопы 41 мм рт.ст. Клинически отмечается купирование болевого синдрома. В отдаленный период наблюдения в срок до 12 месяцев у пациента сохраняется магистрально измененный тип кровотока по данным ультразвукового обследования.
Представленный клинический пример демонстрирует целесообразность выбора таргетной артерии в зависимости от выраженности нарушений проводимости по нервному стволу.
Клинический пример №2
Больной О-ев Ф.В., 78 лет, поступил в ФГБУ «ПФМИЦ» Минздрава России 01.02.2016 г. Более 10 лет наблюдается по поводу хронической артериальной недостаточности, установлен диагноз облитерирующего атеросклероза конечностей, окклюзия бедренно-подколенного и берцового сегментов, хроническая артериальная недостаточность 3 стадии. Регулярно получает курсы инфузионной ангиотропной терапии в хирургическом стационаре по месту жительства, без существенного эффекта. Ранее консультирован ангиохирургом, проводилась диагностическая ангиография. Выполнение шунтирующей операции признано невозможным, что связано с неудовлетворительным состоянием путей оттока - протяженные окклюзии подколенной и берцовых артерий. Последние несколько месяцев, перед обращением в ФГБУ «ПФМИЦ» Минздрава России, отмечает значительное ухудшение самочувствия, усиление выраженности болевого синдрома, появление ночных болей в ноге, усиливающихся при физической нагрузке, резкое сокращение дистанции безболевой ходьбы. По данным ультразвукового исследования при поступлении констатировано окклюзионное поражение подколенно-берцового сегмента, кровоток по подколенной артерии и артериям голени в местах доступных визуализации - не лоцируется. Проведена ЭНМГ в соответствии с предложенным способом.
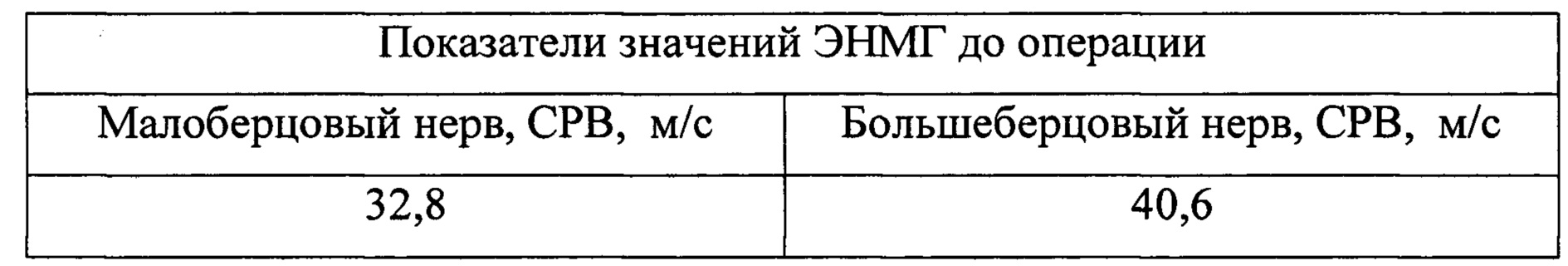
Исходя из полученных данных более выраженное снижение СРВ определяется по малоберцовому нерву, что является признаком более выраженной тканевой ишемии в бассейне передней большеберцовой артерии.
Принято решение о проведении эндоваскулярной дезоблитерации. Интраоперационно выполненная ангиография показала распространенное окклюзионное поражение подколенно-берцового сегмента, окклюзию подколенной артерии и берцовых артерий на всем протяжении. Кровоснабжение дистальных отделов конечности осуществляется через систему слабовыраженных коллатералей, с резким замедлением движения контраста по ним. Учитывая распространенный характер окклюзионного поражения и данные, полученные по результатам предварительно проведенной ЭНМГ, принято решение провести механическую реканализацию передней большеберцовой артерии и ее катетерную баллонную ангиопластику. Проводниками нарастающей жесткости проведена интралюминальная механическая реканализация, ангиопластика артерии баллонами переменного диаметра, просвет ее восстановлен, замедления движения контраста нет. Признаков ограничивающей движение крови диссекции нет. В раннем послеоперационном периоде по данным контрольного дуплексного сканирования в области реконструированного сосудистого русла лоцируется магистральный тип кровотока.
В раннем послеоперационном периоде отмечено полное купирование болевого синдрома, ходьба без ограничений. При осмотре через 1 месяц отмечает сохранение проходимости реваскуляризированного сегмента, полное купирование ишемии. Парциальное напряжение кислорода на тыле стопы оперированной конечности 46 мм рт.ст. (до операции 18 мм рт.ст.). При осмотре в срок до 12 месяцев отмечается сохранение проходимости реваскуляризированного сегмента, купирование КИНК.
Представленный клинический пример демонстрирует обоснованность способа выбора артерии для реваскуляризации при распространенном поражении артериального русла голени и окклюзии всех магистральных артерий голени.
Способ обеспечивает возможностью определения целевой артерии при планировании реваскуляризации при КИНК и мультифокальном поражении артериального русла голени вне стадии развернутых трофических расстройств. Метод не требует использования дорогостоящего оборудования и обладает высокой специфичностью.
Способ определения целевой артерии для хирургической реваскуляризации больных с критической ишемией нижней конечности, отличающийся тем, что выполняют электронейромиографию и определяют параметры проводимости нервных стволов пораженной нижней конечности: скорость распространения возбуждения для большеберцового и малоберцового нервов, сравнивают результаты измерений между собой и при наличии различий 5% и более - при большем снижении скорости распространения возбуждения по большеберцовому нерву проводят реваскуляризацию бассейна задней большеберцовой артерии, при большем снижении скорости распространения возбуждения по малоберцовому нерву проводят реваскуляризацию бассейна передней большеберцовой артерии, при наличии различий менее 5% в скорости распространения возбуждения, проводят реваскуляризацию обоих сосудистых бассейнов.
