Результат интеллектуальной деятельности: СПОСОБ ИНДИВИДУАЛЬНОГО ПРОГНОЗИРОВАНИЯ ИНТРАНАТАЛЬНОЙ ГИБЕЛИ ПЛОДА
Вид РИД
Изобретение
Изобретение относится к области медицины, а именно к акушерству и гинекологии и может быть использовано для индивидуального прогнозирования интранатальной гибели плода у рожениц.
В России с 2001 г. по 2011 г. отмечалась тенденция к снижению перинатальной смертности (ПС) с 12,8% до 7,2%. Снижение ее происходило преимущественно за счет ранней неонатальной смертности при менее значительном снижении мертворождаемости (с 6,8% до 4,5%) (Демографический ежегодник России 2012. Статистический сборник. Федеральная служба государственной статистики. // Росстат. - М. - 2012. - С. 201-214, 516; Стародубов В.И., Суханова Л.П. Репродуктивные проблемы демографического развития России. - М.: ИД «Менеджер здравоохранения». - 2012. - С. 158). По последним данным РОССТАТА уровень ПС в 2012 г. в нашей стране повысился и составил 10%. При этом наблюдается рост всех компонентов перинатальной смертности (антенатальной, интранатальной и ранней неонатальной смертности). Кроме того, в настоящее время Россия находится в конце этапа максимально возможного уровня рождаемости перед прогнозируемым снижением этого показателя в ближайшие годы, что обусловлено вступлением в репродуктивный возраст малочисленного поколения родившихся в 90-е годы. Таким образом, проблема репродуктивных потерь не только не теряет своей актуальности, а вновь повышает к себе интерес отечественной научной общественности.
При этом работы ученых ориентированы на поиски причин и выявление патологического механизма перинатальных осложнений, совершенствование существующих и разработку новых методов оценки репродуктивного потенциала, диагностики состояния здоровья беременных и плода. Однако, использование современных медицинских технологий необходимо сочетать с научно-обоснованным прогнозированием перинатальной патологии. Данное направление является весьма перспективным в акушерстве.
Существует ряд научных работ, основанных на применении методов многофакторного прогнозирования с использованием компьютерных технологий (Ермошенко Б.Г. Прогнозирование течения и исхода беременности и родов: Дис. … д-ра мед. наук. - С-Петербург, 1991. - 189 с.; Зарубина Е.Н. Прогнозирование перинатальных исходов и выбор метода родоразрешения: Автореф. дис. … д-ра мед. наук. - Москва, 1995. - 42 с.; Башмакова Н.В. Доклиническая диагностика и прогнозирование перинатальной патологии на модели популяции беременных женщин крупного промышленного центра: Автореф. дис. … д-ра мед. наук. - Москва, 1999. - 53 с.; Мамиев О.Б. Прогнозирование состояния плода и новорожденного в родах и раннем неонатальном периоде. - Астрахань. - 2004. - 40 с.; Мамиев О.Б. Клинические и прогностические критерии нормальной и нарушенной адаптации к родовому стрессу у матери и плода: Автореф. дис. … д-ра мед. наук. - Казань, 2006. - 52 с.).
Из практики медицины известно несколько способов прогнозирования перинатальной патологии, заключающихся в суммировании балльных эквивалентов обнаруженных у беременных факторов риска.
Наибольшее распространение получил метод Л.С. Персианинова в модификации О.Г. Фроловой и Е.И. Николаевой. Разработанная при этом универсальная шкала оценки перинатальных факторов риска была регламентирована приказом Министерства здравоохранения СССР №430 от 22.04.81 г. «Об утверждении инструктивно-методических указаний по организации работы женской консультации». Однако, в условиях стремительного прогресса отечественной науки, хронологической коррекции эпидемиологии заболеваний и осложнений беременности, меняющихся условий труда и быта, ряд факторов при их общей малочисленности (72 фактора) стал менее значимым в настоящее время. В данной методике отсутствуют четкие алгоритмы деления пациенток по группам риска, в связи с чем границы выбора тактики ведения беременности и родоразрешения оказываются размытыми. Все это способствовало снижению прогностической значимости шкалы О.Г. Фроловой и Е.И. Николаевой и привело к ее отмене приказом Минздрава РФ от 10 февраля 2003 г. N 50 "О совершенствовании акушерско-гинекологической помощи в амбулаторно-поликлинических учреждениях".
Известен способ оценки факторов риска беременности и предстоящих родов при помощи шкалы мониторинга беременных женщин групп риска, предложенный Файзуллиным А.Ш. (патент RU 2335236, 2008 г.) и заключающийся в определении у беременной с последующей оценкой в баллах социально-биологических факторов, акушерско-гинекологического анамнеза, экстрагенитальных заболеваний, осложнений беременности и состояния плода. Затем производится суммирование баллов и на основании полученной суммы оценивают течение и исход беременности следующим образом: менее 30 баллов - благоприятные (дальнейшее наблюдение и родоразрешение осуществляют в учреждениях родовспоможения центральной районной или городской больницы); 31-49 баллов - сомнительные (тактику дальнейшего ведения беременности и родоразрешения определяют в межрайонном перинатальном центре или городском родильном доме); 51-99 баллов - неблагоприятные (тактику дальнейшего ведения беременности и родоразрешения определяют в республиканском перинатальном центре или областном или краевом родильном доме); 101 и более баллов - крайне неблагоприятные (с экстренной госпитализацией в ближайшее учреждение родовспоможения для проведения интенсивной терапии имеющейся патологии, вызова специализированной бригады «на себя» и необходимостью решения вопроса о целесообразности пролонгирования беременности). В течение гестационного периода оценку группы риска производят трехкратно: 1 - при постановке беременной на учет в женскую консультацию, 2 - в 20-24, 3 - в 30-34 недели беременности.
Недостатками предложенного способа являются:
- отсутствие учета ретроспективного результата исхода беременности для родильницы и новорожденного и связанное с этим отсутствие корреляции между удельным прогностическим весом каждого фактора риска в пренатальном периоде и результатом исхода беременности, что не позволяет провести всестороннюю и объективную оценку степени риска беременности;
- использование устаревшей терминологии и классификации гестозов, которая была изменена в соответствии с МКБ X пересмотра согласно приказа МЗ РФ №170 от 27.05.1997 г. «О переходе органов и учреждений здравоохранения Российской Федерации на Международную статистическую классификацию болезней и проблем, связанных со здоровьем X пересмотра (с изменениями от 12 января 1998 г)», приняты соответствующие клинические протоколы оказания медицинской помощи (2012 г.), даны федеральные клинические рекомендации (2013 г.);
- интерпретация антенатальной гибели плода - одного из вариантов перинатального исхода как фактора риска состояния плода, что не соответствует основной цели предложенного способа - прогнозирование исхода беременности, применение дифференцированного алгоритма действий в процессе ведения беременности и снижение уровня материнских и перинатальных потерь;
- отсутствие учета среди факторов риска группы осложнений, индуцированных медперсоналом при ведении беременности и родов (ятрогенного фактора) (Савельева Г.М., 2007, Радзинский В.Е., 2011), что снижает возможность объективного прогноза и эффективность лечебно-профилактических мероприятий, предпринимаемых в связи с его результатами;
- искаженная оценка отсутствия фактора риска: при отсутствии фактора риска его балльная оценка приравнивается к нулю вместо определения числового значения со знаком "-" («минус»), что не соответствует используемой авторами методике А.А. Генкина и Е.В. Гублера (Е.В. Гублер «Информатика в патологии, клинической медицине и педиатрии». - Л.: «Медицина». - 1990. - С. 44-99) и снижает объективность прогноза, искусственно завышая интегративную оценку перинатального риска.
Известен способ, предложенный Князевым С.А., Оразмурадовым А.А., Радзинским В.Е., Кузьминой Н.В., Гагаевым Ч.Г., Златовратской Т.В., Галиной Т.В. в 2009 г., направленный на повышение точности прогнозирования перинатальной заболеваемости и учитывающий перинатальный переход (Радзинский В.Е., Костин И.Н. - Акушерский риск. Максимум информации минимум опасности для матери и младенца. - М.: Эскмо. - 2009. - С. 75-186). Указанный способ заключается в определении наличия анамнестических факторов: социально-биологических факторов риска, факторов акушерско-гинекологического анамнеза, экстрагенитальных заболеваний матери и факторов беременности: осложнений беременности, оценки состояния плода. Также авторы проводят дополнительное лабораторно-инструментальное обследование. Выявленным факторам присваивают балльные оценки с помощью «Модифицированной шкалы прогнозирования перинатальной заболеваемости», затем суммируют выявленные баллы и при сумме баллов до 15 прогнозируют низкую степень риска перинатальной заболеваемости, при сумме баллов от 15 до 25 - среднюю степень, при сумме баллов более 25 - высокую степень (патент RU 2369331, 2009 г.).
Недостатками известного способа, требующими, на наш взгляд, дальнейшего совершенствования, являются:
- использование устаревшей терминологии и классификации гестозов;
- сложность и материальная затратность проведения некоторых биохимических исследований в массовом порядке.
Кроме того, все предшествующие способы прогнозирования объединяет одна ключевая особенность, отражающаяся на практической значимости и применимости вышеуказанных методик, - абстрактность цели изобретения. Прогнозирование «перинатальной патологии», «перинатальной заболеваемости» и «оценка степени индивидуального риска возникновения возможных осложнений гестационного периода и предстоящих родов» с использованием созданных или модифицированных шкал риска, хотя и повышает настороженность врача в отношении конкретных пациенток с последующим определением уровня оказания медицинской помощи и основ тактических и профилактических мероприятий в соответствии с прогнозом, все же дезориентирует акушера-гинеколога во времени наступления и спектре ожидаемых осложнений. Используя известные способы, врач, к сожалению, не может прогнозировать какие осложнения, какой степени тяжести и когда именно (во время гестации, родов или в раннем неонатальном периоде) будут иметь место.
Несмотря на многочисленные исследования в этой области все еще не выявлены группы риска по характеру перинатального исхода и не разработана четкая, дифференцированная система прогнозирования состояния плода в антенатальном, интранатальном и новорожденного в раннем неонатальном периодах. Дифференцированное прогнозирование неблагоприятных перинатальных исходов, на наш взгляд, является наиболее рациональным и перспективным направлением.
Интранатальные потери наряду с антенатальными наносят обществу значительный социальный (сокращая на 1-2 года среднюю продолжительность жизни) и экономический (уменьшая на 2-3% участие каждого поколения в процессе общественного производства) ущерб (Денисова Т.Г. Пути совершенствования управления процессом профилактики антенатальных и интранатальных потерь на региональном уровне (по материалам Чувашской республики): Автореф. дис. … д-ра мед. наук. - Казань, 2008. - 43 с.). Это особенно важно, поскольку на сегодняшний день сохранение каждого жизнеспособного плода и новорожденного приобрело для общества стратегическое значение.
Наиболее близким аналогом заявляемого способа - прототипом является способ прогнозирования интранатальных повреждений плода, предложенный Кравченко Е.Н. (Кравченко Е.Н. Профилактика интранатальных повреждений плода при осложненных родах: Автореф. дис. … д-ра мед. наук. - Омск, 2009. - 45 с.). Указанный способ заключается в том, что у рожениц при поступлении в родильное отделение, независимо от срока беременности, выявляют наличие факторов, оказывающих влияние на течение, исход беременности и родов и определяют в баллах их прогностические коэффициенты, обозначаемые знаком "+" в случае агрессивного характера фактора и знаком "-" - в случае протективного. В качестве "риск-факторов" определяют такие осложнения родов как преждевременное излитие околоплодных вод и длительность безводного периода в зависимости от "зрелости" шейки матки, аномалии родовой деятельности, особенности родовозбуждения и родостимуляции, аномалии положения плода и сужение таза матери. Также учитывается патология провизорных органов, срок гестации, вес плода и его состояние в родах. Балльные оценки присваивают в соответствии со шкалой "Оценка интранатальных факторов риска". Автор предлагает использовать разработанную шкалу в качестве продолжения шкалы "Оценка пренатальных факторов риска", регламентированной приказом МЗ СССР №430 от 1981 г., с целью определения степени перинатального риска в целом и дальнейшей акушерской тактики. Выявленные баллы обеих шкал суммируют. При наличии 25 баллов риска и выше следует предпочесть абдоминальное родоразрешение. При сумме баллов от 15 до 25 следует оценить возможности родоразрешения через естественные родовые пути с обязательным мониторным контролем, при ухудшении состояния плода произвести кесарево сечение.
Известный способ имеет следующие недостатки:
- предложенная шкала оценки интранатальных факторов риска не может быть использована для прогнозирования интранатальной гибели плода, так как направлена на прогнозирование "вероятности возникновения тяжелых осложнений у новорожденного" и разработана путем выявления "риск-факторов" у пациенток с детьми, родившимися в тяжелом состоянии и состоянии средней тяжести, в том числе с родовой травмой и смертью новорожденного в раннем неонатальном периоде, при абсолютном отсутствии среди обследованных женщин пациенток с интранатальной гибелью плода;
- авторами не представлена интерпретация результатов прогнозирования по предложенной шкале в связи с рассмотрением ее в качестве продолжения шкалы "Оценка пренатальных факторов риска", регламентированной приказом МЗ СССР №430 от 1981 г.;
- имеет место искаженная оценка отсутствия фактора риска: при отсутствии фактора риска его балльная оценка не указывается, вместо этого приводится балльная оценка отсутствия ряда "риск-факторов" из одной группы осложнений, что снижает объективность прогноза.
Предлагаемое нами изобретение направлено на повышение точности и объективности прогнозирования гибели плода во время родов.
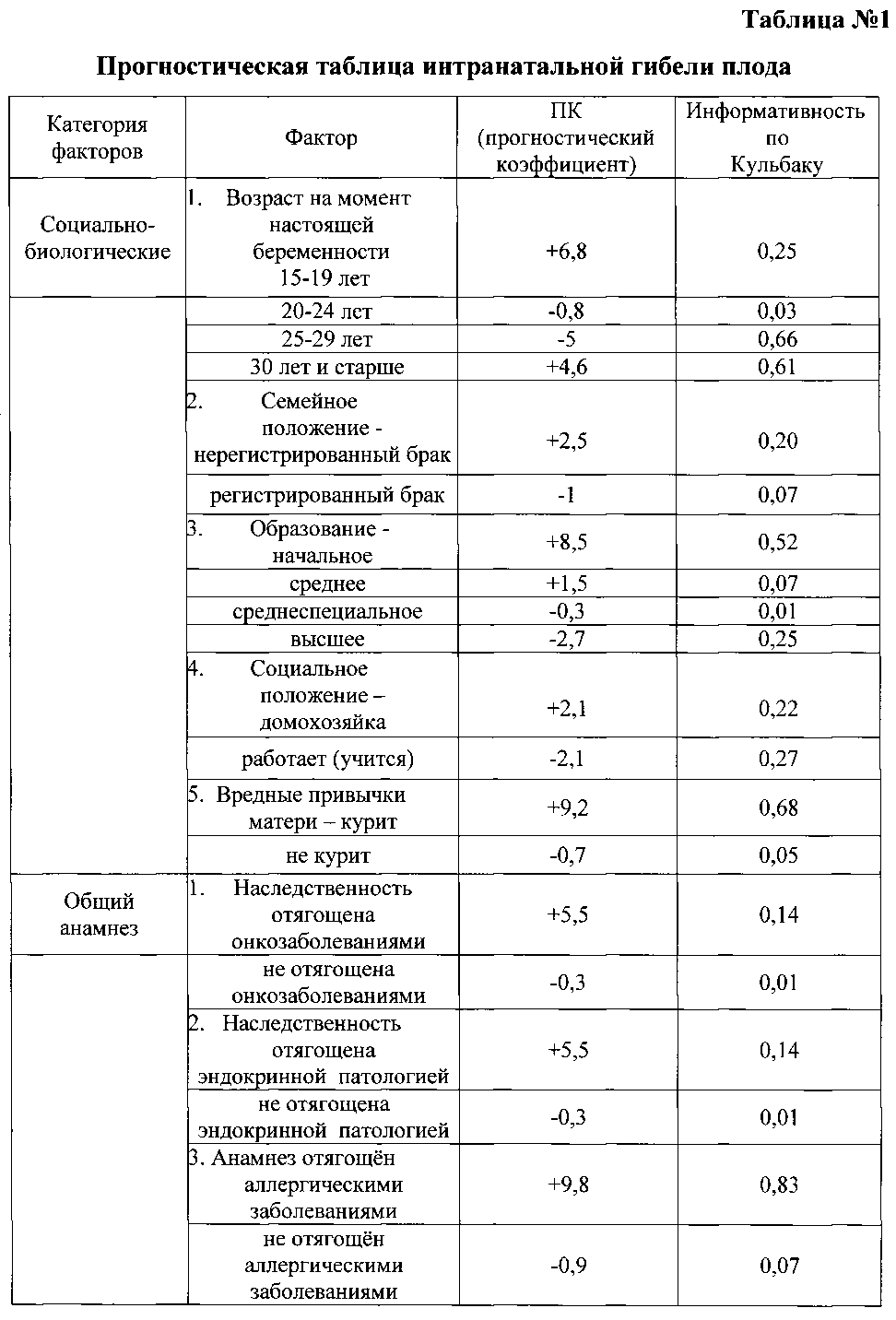
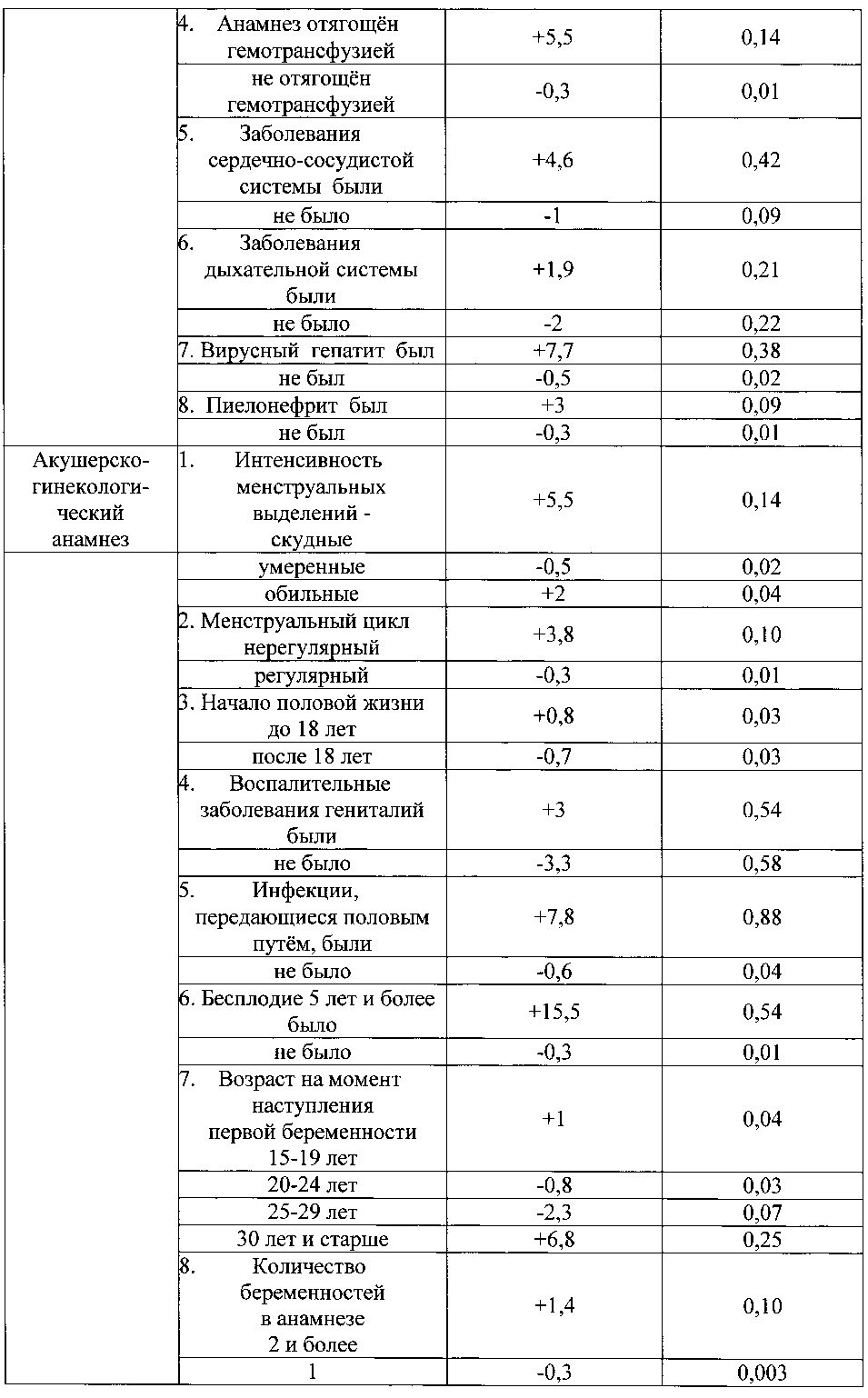
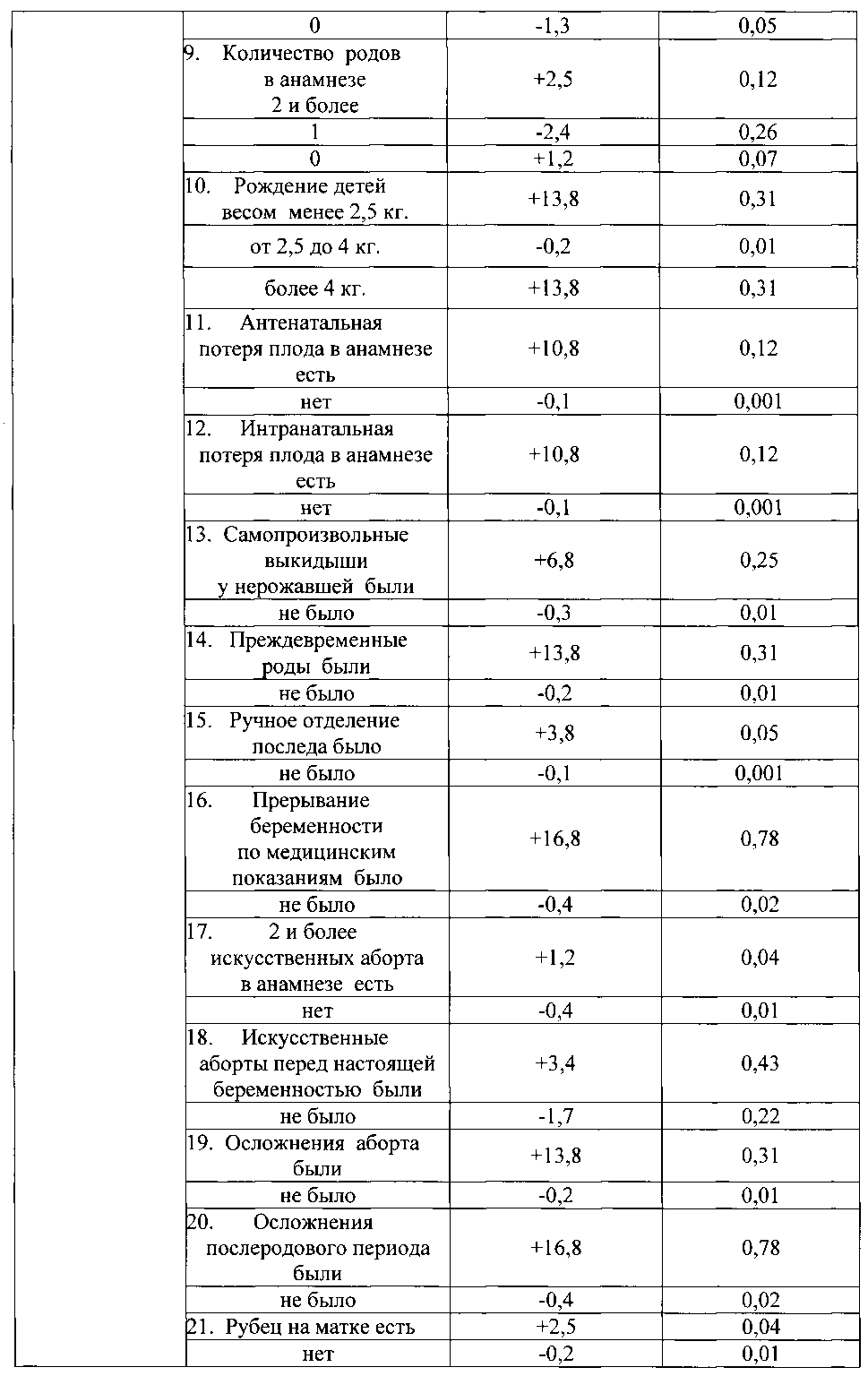
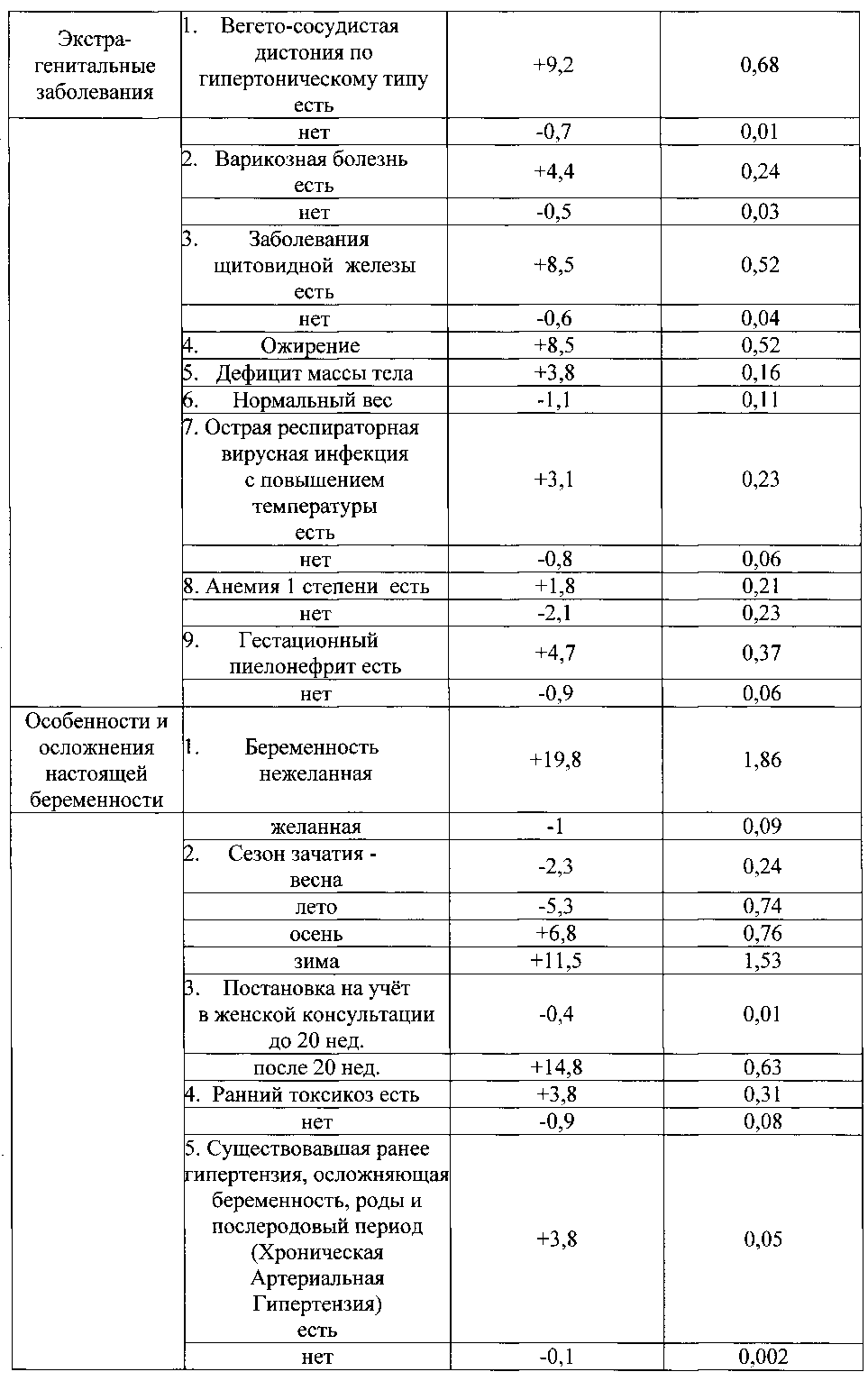
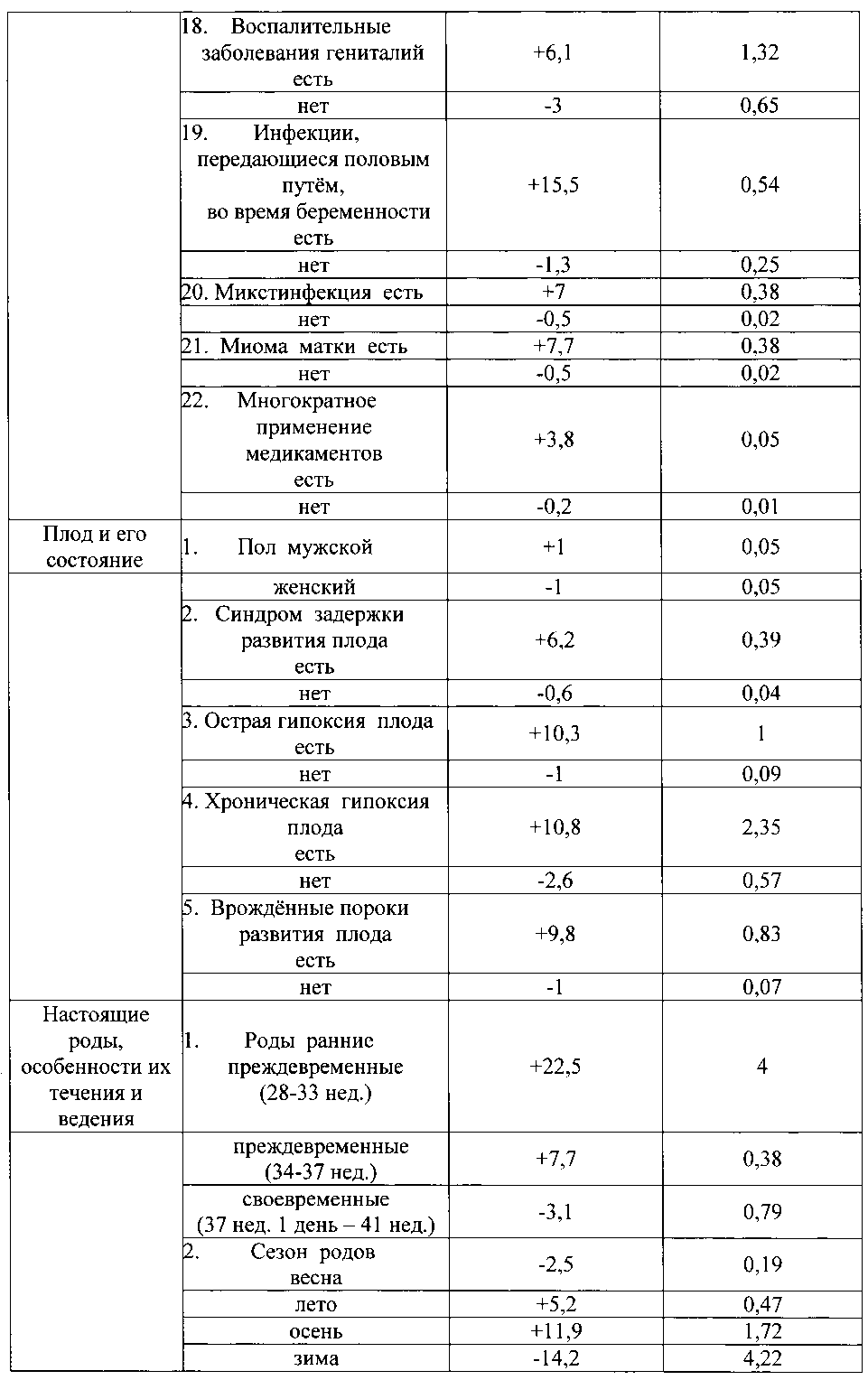
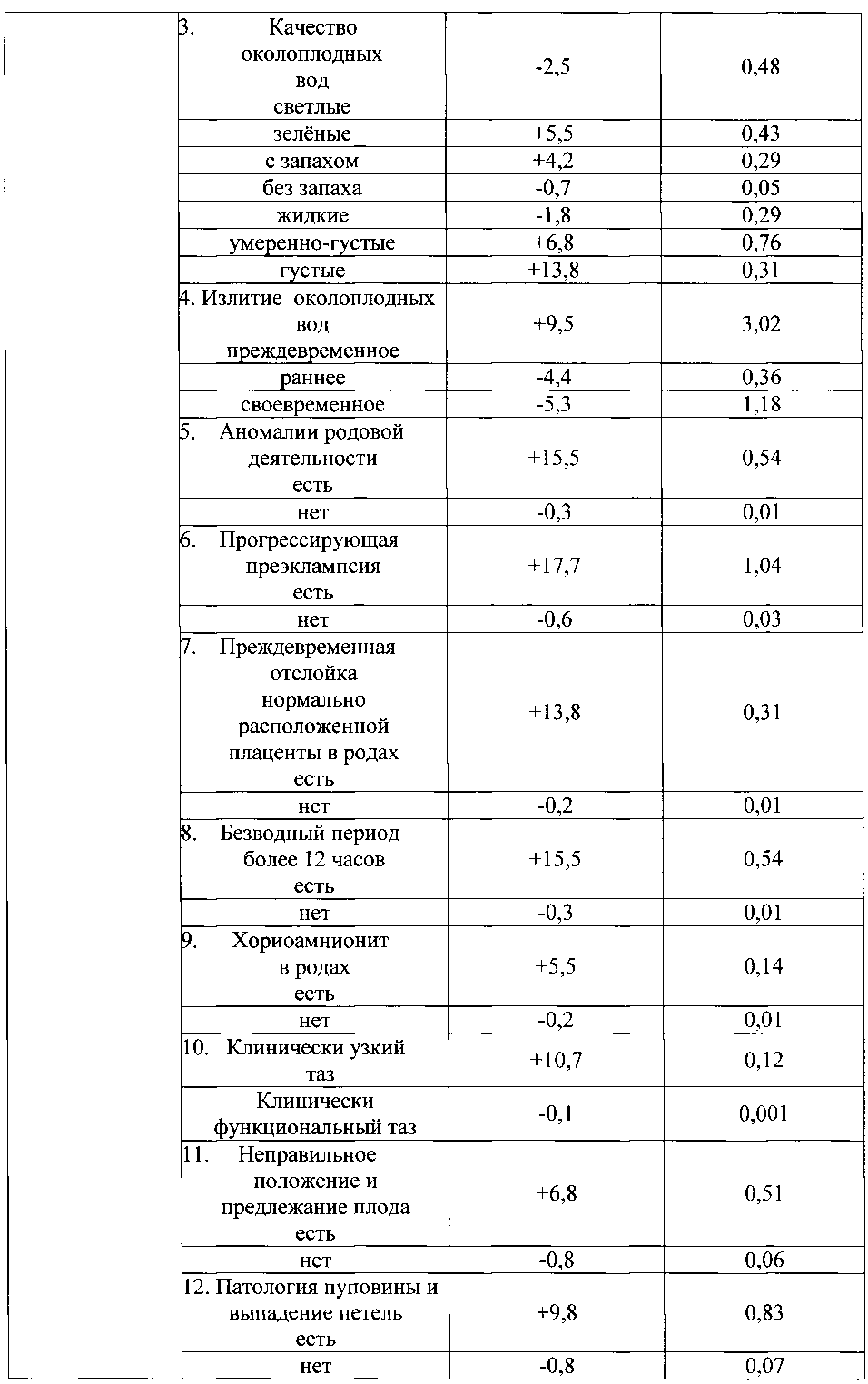
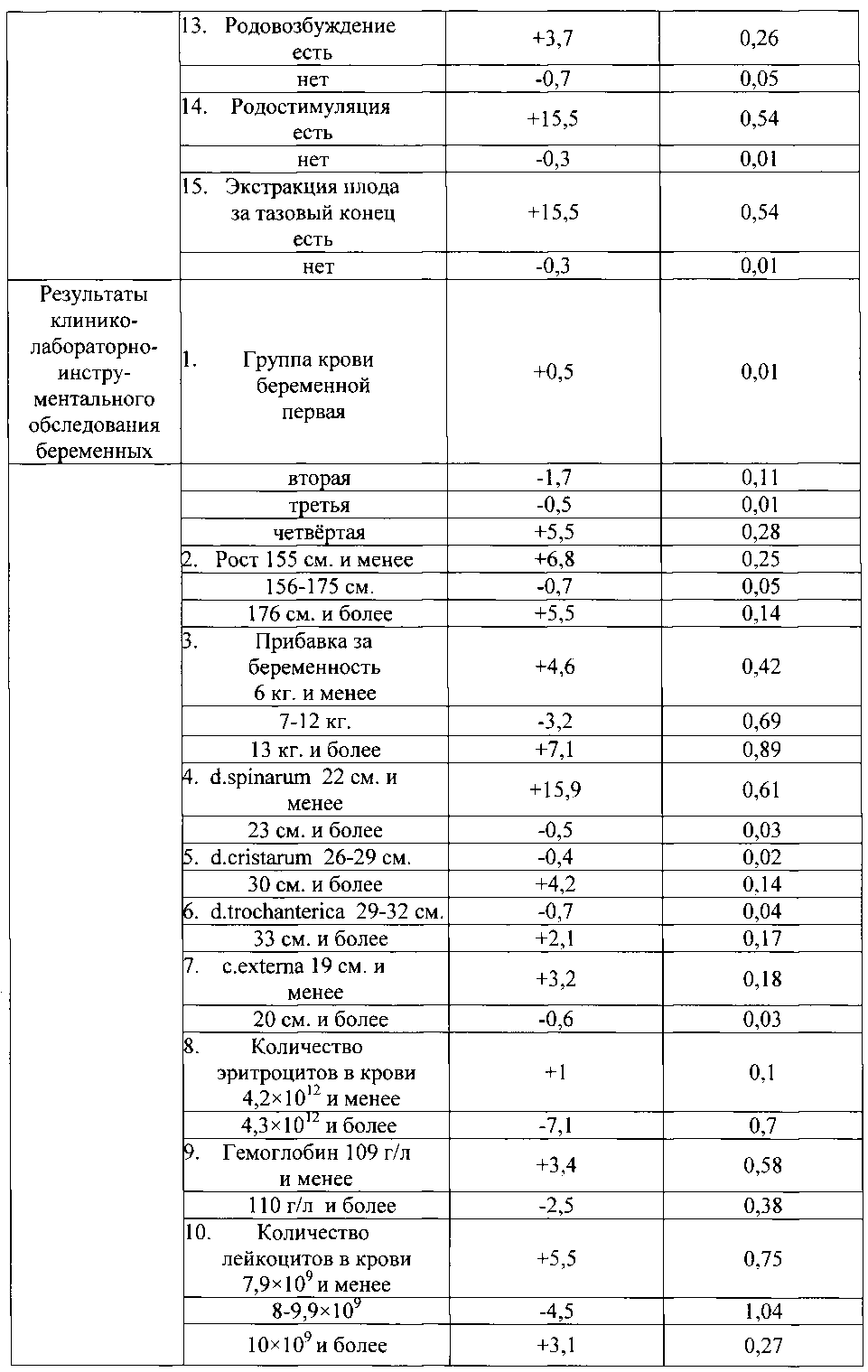
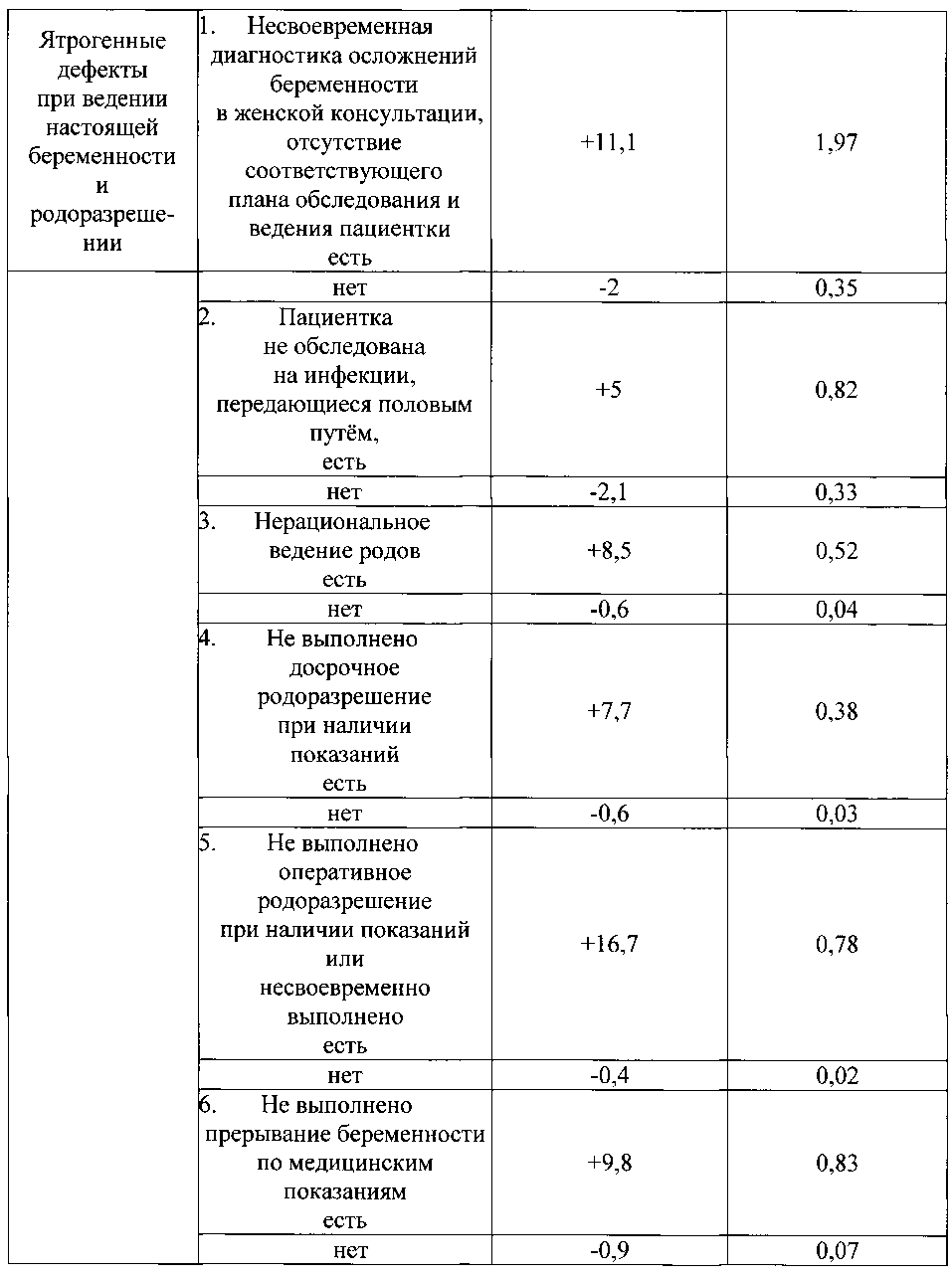
Указанный технический результат достигается тем, что в качестве факторов риска оценивают социально-биологические факторы: возраст на момент настоящей беременности 15-19 лет как +6,8, возраст на момент настоящей беременности 20-24 года как -0,8, возраст на момент настоящей беременности 25-29 лет как -5, возраст на момент настоящей беременности 30 лет и старше как +4,6, нерегистрированный брак как +2,5, регистрированный брак как -1, начальное образование как +8,5, среднее - как +1,5, средне-специальное - как -0,3, высшее - как -2,7, домохозяйка как +2,1, работает (учится) как -2,1, курит как +9,2, не курит как -0,7; общий анамнез: наследственность отягощена онкозаболеваниями как +5,5, не отягощена - как -0,3, наследственность отягощена эндокринной патологией как +5,5, не отягощена - как -0,3, анамнез отягощен аллергическими заболеваниями как +9,8, не отягощен - как -0,9, анамнез отягощен гемотрансфузией как +5,5, не отягощен - как -0,3, заболевания сердечно-сосудистой системы были как +4,6, не было как -1, заболевания дыхательной системы были как +1,9, не было как -2, вирусный гепатит был как +7,7, не был как -0,5, пиелонефрит был как +3, не был как -0,3; акушерско-гинекологический анамнез: скудные менструальные выделения как +5,5, умеренные - как -0,5, обильные - как +2, нерегулярный менструальный цикл как +3,8, регулярный - как -0,3, начало половой жизни до 18 лет как +0,8, после 18 лет как -0,7, воспалительные заболевания гениталий были как +3, не было как -3,3, инфекции, передающиеся половым путем, были как +7,8, не было как -0,6, бесплодие 5 и более лет было как +15,5, не было как -0,3, возраст на момент наступления первой беременности 15-19 лет как +1, возраст на момент наступления первой беременности 20-24 года как -0,8, возраст на момент наступления первой беременности 25-29 лет как -2,3, возраст на момент наступления первой беременности 30 лет и старше как +6,8, две и более беременностей в анамнезе как +1,4, одна беременность - как -0,3, отсутствие беременностей - как -1,3, двое и более родов в анамнезе как +2,5, одни роды - как -2,4, отсутствие родов - как +1,2, рождение детей весом менее 2,5 кг как +13,8, рождение детей весом от 2,5 до 4 кг как -0,2, рождение детей весом более 4 кг как +13,8, антенатальная потеря плода в анамнезе есть как +10,8, нет как -0,1, интранатальная потеря плода в анамнезе есть как +10,8, нет как -0,1, самопроизвольные выкидыши у нерожавшей были как +6,8, не было как -0,3, преждевременные роды были как +13,8, не было как -0,2, ручное отделение последа было как +3,8, не было как -0,1, прерывание беременности по медицинским показаниям было как +16,8, не было как -0,4, два и более искусственных аборта в анамнезе есть как +1,2, нет как -0,4, искусственные аборты перед настоящей беременностью были как +3,4, не было как -1,7, осложнения аборта были как +13,8, не было как -0,2, осложнения послеродового периода были как +16,8, не было как -0,4, рубец на матке есть как +2,5, нет как -0,2; экстрагенитальные заболевания: вегето-сосудистая дистония по гипертоническому типу есть как +9,2, нет как -0,7, варикозная болезнь есть как +4,4, нет как -0,5, заболевания щитовидной железы есть как +8,5, нет как -0,6, ожирение как +8,5, дефицит массы тела как +3,8, нормальный вес как -1,1, острая респираторная вирусная инфекция с повышением температуры есть как +3,1, нет как -0,8, анемия 1 степени есть как +1,8, нет как -2,1, гестационный пиелонефрит есть как +4,7, нет как -0,9; особенности и осложнения настоящей беременности: беременность нежеланная как +19,8, желанная как -1, сезон зачатия - весна как -2,3, лето как -5,3, осень как +6,8, зима как +11,5, постановка на учет в женской консультации до 20 недель как -0,4, после 20 недель как +14,8, ранний токсикоз есть как +3,8, нет как -0,9, существовавшая ранее гипертензия, осложняющая беременность, роды и послеродовый период, есть как +3,8, нет как -0,1, вызванные беременностью отеки есть как +4,2, нет как -0,9, вызванные беременностью отеки с протеинурией есть как +3,8, нет как -0,1, вызванная беременностью гипертензия без значительной протеинурии есть как +6,8, нет как -0,4, вызванная беременностью гипертензия со значительной протеинурией есть как +3,8, нет как -0,3, многоводие как +10,3, маловодие как +2, нормальное количество вод как -3,4, угроза прерывания беременности до 20 недель есть как +3, нет как -1,1, угроза прерывания беременности после 20 недель есть как +8,2, нет как -1,2, рецидивирующая угроза прерывания беременности есть как +6,2, нет как -0,6, преждевременная отслойка нормально расположенной плаценты есть как +9,8, нет как -0,9, хроническая плацентарная недостаточность есть как +8, нет как -4, воспалительные заболевания гениталий есть как +6,1, нет как -3, инфекции, передающиеся половым путем, во время беременности есть как +15,5, нет как -1,3, микстинфекция есть как +7, нет как -0,5, миома матки есть как +7,7, нет как -0,5, многократное применение медикаментов есть как +3,8, нет как -0,2; плод и его состояние: пол мужской как +1, женский как -1, синдром задержки развития плода есть как +6,2, нет как -0,6, острая гипоксия плода есть как +10,3, нет как -1, хроническая гипоксия плода есть как +10,8, нет как -2,6, врожденные пороки развития плода есть как +9,8, нет как -1; настоящие роды, особенности их течения и ведения: ранние преждевременные роды как +22,5, преждевременные роды как +7,7; своевременные роды как -3,1, сезон родов - весна как -2,5, лето как +5,2, осень как +11,9, зима как -14,2, околоплодные воды светлые как -2,5, зеленые как +5,5, с запахом как +4,2, без запаха как -0,7, жидкие как -1,8, умеренно-густые как +6,8, густые как +13,8, излитие околоплодных вод преждевременное как +9,5, раннее как -4,4, своевременное как -5,3, аномалии родовой деятельности есть как +15,5, нет как -0,3, прогрессирующая преэклампсия есть как +17,7, нет как -0,6, преждевременная отслойка нормально расположенной плаценты в родах есть как +13,8, нет как -0,2, безводный период более 12 часов есть как +15,5, нет как -0,3, хориоамнионит в родах есть как +5,5, нет как -0,2, клинически узкий таз как +10,7, клинически функциональный таз как -0,1, неправильное положение и предлежание плода есть как +6,8, нет как -0,8, патология пуповины и выпадение петель есть как +9,8, нет как -0,8, родовозбуждение есть как +3,7, нет как -0,7, родостимуляция есть как +15,5, нет как -0,3, экстракция плода за тазовый конец есть как +15,5, нет как -0,3; результаты клинико-лабораторно-инструментального обследования беременных: группа крови беременной первая как +0,5, вторая как -1,7, третья как -0,5, четвертая как +5,5, рост 155 см и менее как +6,8, рост 156-175 см как -0,7, рост 176 см и более как +5,5, прибавка за беременность 6 кг и менее как +4,6, прибавка за беременность 7-12 кг как -3,2, прибавка за беременность 13 кг и более как +7,1, d.spinarum 22 см и менее как +15,9, d.spinarum 23 см и более как -0,5, d.cristarum 26-29 см как -0,4, d.cristarum 30 см и более как +4,2, d.trochanterica 29-32 см как -0,7, d.trochanterica 33 см и более как +2,1, c.externa 19 см и менее как +3,2, c.externa 20 см и более как -0,6, количество эритроцитов в крови 4,2×1012 и менее как +1, количество эритроцитов в крови 4,3×1012 и более как -7,1, гемоглобин 109 г/л и менее как +3,4, гемоглобин 110 г/л и более как -2,5, количество лейкоцитов в крови 7,9×109 и менее как +5,5, количество лейкоцитов в крови 8-9,9×109 как -4,5, количество лейкоцитов в крови 10×109 и более как +3,1, время рекальцификации 90 сек. и более как +1,6, время рекальцификации 89 сек. и менее как -1, гепариновое время 36-40 сек. как -2,4, гепариновое время 41-50 сек. как +1,4, протеинурия есть как +7, нет как -2, бактериурия есть как +8,8, нет как -0,6, лейкоцитурия есть как +2,7, нет как -0,3, количество лейкоцитов в мазке из влагалища 40 и более в поле зрения как +10,7, менее 40 в поле зрения как -1,1, эпителий в мазке из влагалища пластом как +5,2, эпителий 25 и менее в поле зрения как -1, кокков во влагалищном мазке "умеренно" и "много" как +5,2, "мало" как -3,8, дрожжи в мазке из влагалища есть как +6, нет как -1,8, маркеры внутриутробного инфицирования по результатам ультразвукового исследования есть как +5,9, нет как -1, короткая вариабельность сердечного ритма плода по результатам кардиотокографии 5 мс. и менее как +9,3, более 5 мс. как -2,2, оценка состояния плода по Фишеру по результатам кардиотокографии 7 баллов и менее как +8,5, оценка состояния плода по Фишеру по результатам кардиотокографии 8 баллов и более как -1,7; ятрогенные дефекты при ведении настоящей беременности и родоразрешении: несвоевременная диагностика осложнений беременности в женской консультации, отсутствие соответствующего плана обследования и ведения пациентки есть как +11,1, нет как -2, пациентка не обследована на инфекции, передающиеся половым путем, есть как +5, нет как -2,1, нерациональное ведение родов есть как +8,5, нет как -0,6, не выполнено досрочное родоразрешение при наличии показаний есть как +7,7, нет как -0,6, не выполнено оперативное родоразрешение при наличии показаний или несвоевременно выполнено есть как +16,7, нет как -0,4, не выполнено прерывание беременности по медицинским показаниям есть как +9,8, нет как -0,9, полученные прогностические коэффициенты суммируют и при сумме прогностических коэффициентов, равной "+13 или больше" баллов, прогнозируют интранатальную гибель плода, а при сумме прогностических коэффициентов, равной "-13 или меньше" баллов, прогнозируют отсутствие интранатальной гибели плода. Поставленная задача решается в способе с вероятностью безошибочного прогноза 95%.
Предлагаемый способ разработан следующим образом. Всего обследовано 92 пациентки. Обследование проводилось путем сплошного ретроспективного изучения 42 историй родов (уч. форма №096/у) пациенток с интранатальной гибелью плода (основная группа), 42 медицинских свидетельств о перинатальной смерти (уч. форма №106-2/у-08) и случайным образом отобранных 50 историй родов (уч. форма №096/у) пациенток с благоприятным исходом родов для плода, рождением живого ребенка и последующим удовлетворительным состоянием новорожденного (контрольная группа).
Нами проанализированы социально-биологические факторы, данные общего и акушерско-гинекологического анамнеза, экстрагенитальные заболевания, особенности и осложнения настоящей беременности, особенности течения и ведения родов, состояние плода, результаты клинико-лабораторно-инструментального обследования беременных, ятрогенные дефекты при ведении настоящей беременности и родоразрешении. Общее количество изученных факторов - 418. При этом качественные факторы рассматривались в бинарном (дихотомическом) аспекте ("есть", "нет", "было", "не было"). Те факторы, которые чаще встречались в основной группе, являются агрессивными, так называемыми "факторами риска" интранатальной гибели плода. Факторы протективного характера преобладали в контрольной группе. На основании полученных данных в соответствии с последовательной процедурой Вальда был проведен расчет прогностических коэффициентов факторов. Применялся вариант формулы Байеса, в которой используются, умноженные на 5, десятичные логарифмы отношения шансов вероятности какого-либо события при наличии определенного признака в двух сравниваемых группах (Е.В. Гублер «Информатика в патологии, клинической медицине и педиатрии». - Л.: «Медицина». - 1990. - 176 с.). Группы различаются между собой по наличию основного признака (интранатальная гибель плода):
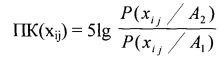
ПК(xij) - величина прогностического коэффициента при наличии признака xij;
Р(xij/А2) - вероятность события А при наличии признака xij в группе 2;
Р(xij/А1) - вероятность события А при наличии признака xij в группе 1.
Факторы риска имеют прогностические коэффициенты со знаком "+", а протективные - со знаком "-"
Отбор наиболее информационно-значимых (ценных) признаков, включаемых в прогностическую таблицу, производился по формуле дивергенции статистических распределений Кульбака:
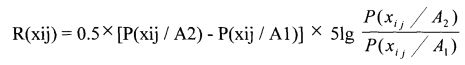
R(xij) - величина информативности признака xij,
Р(xij/А2) - вероятность события А при наличии признака xij в группе 2,
Р(xij/А1) - вероятность события А при наличии признака xij в группе 1.
Из 418 факторов информационно-значимыми оказались 247 факторов (таблица №1).
Изложенный способ отличается от предшествующих как конкретизированной целью изобретения, направленной на прогнозирование гибели плода во время родов, так и основной методикой, позволяющей учитывать все факторы (агрессивные и протективные), влияющие на исход беременности, что существенно повышает объективность и разрешающую способность прогноза.
Кроме того, впервые в акушерстве и перинатологии к вопросу прогнозирования состояния плода и исхода беременности для плода подошли с точки зрения дифференциации групп перинатального риска. Ни в патентной, ни в научной медицинской литературе, а также медицинской практике неизвестно о существовании способа, идентичного заявленному. Отсюда правомерен вывод о соответствии заявляемого решения критерию «новизна», необходимого для признания решения изобретением.
Изложенная выше совокупность существенных признаков (существенные отличия) необходима и достаточна для реализации поставленной изобретением задачи. Исходя из этого, совершенно правомерно можно сделать вывод о соответствии заявляемого технического решения критерию «изобретательский уровень», предъявляемого для признания решения изобретением.
Предлагаемый способ со своей совокупностью существенных признаков может быть реализован на практике многократно с получением одного и того же технического результата. Отсюда правомерен вывод о соответствии заявляемого решения критерию, необходимому для признания изобретения «промышленная применимость».
Кроме того, данная прогностическая таблица достаточно проста в применении и не требует материальных затрат.
Предлагаемый в качестве изобретения способ апробирован в условиях женской консультации ГБУЗ КРД г. Астрахани, консультативно-диагностического центра ОПЦ ГБУЗ АО АМОКБ г. Астрахани, отделений патологии беременности и родильных отделений ОПЦ ГБУЗ КРД, ГБУЗ АО АМОКБ г. Астрахани.
Ниже приводятся результаты апробации способа.
Пример 1. Пациентка Ю., 21 год. При поступлении в родильное отделение выявлено наличие следующих факторов и в соответствии с прогностической таблицей интранатальной гибели плода определены их прогностические коэффициенты: социально-биологические факторы (возраст 21 год (-0,8), регистрированный брак (-1), высшее образование (-2,7), учится (-2,1), не курит (-0,7)); общий анамнез (наследственность не отягощена онкозаболеваниями (-0,3), эндокринной патологией (-0,3), анамнез не отягощен аллергическими заболеваниями (-0,9), гемотрансфузией (-0,3), заболеваний сердечнососудистой системы не было (-1), заболевания дыхательной системы были (+1,9), вирусного гепатита не было (-0,5), пиелонефрита не было (-0,3)); акушерско-гинекологический анамнез (менструальные выделения умеренные (-0,5), менструальный цикл регулярный (-0,3), начало половой жизни после 18 лет (-0,7), воспалительные заболевания гениталий были (+3), инфекций, передающихся половым путем, не было (-0,6), бесплодия 5 и более лет не было (-0,3), возраст на момент наступления первой беременности 21 год (-0,8), в анамнезе не было беременностей (-1,3), не было родов (+1,2), антенатальной потери плода (-0,1) и интранатальной потери плода в анамнезе нет (-0,1), самопроизвольных выкидышей у нерожавшей не было (-0,3), преждевременных родов не было (-0,2), ручного отделения последа не было (-0,1), прерывания беременности по медицинским показаниям не было (-0,4), двух и более искусственных абортов в анамнезе нет (-0,4), искусственных абортов перед настоящей беременностью не было (-1,7), осложнений аборта не было (-0,2), осложнений послеродового периода не было (-0,4), рубца на матке нет (-0,2)); экстрагенитальные заболевания (вегетососудистой дистонии по гипертоническому типу нет (-0,7), варикозной болезни нет (-0,5), заболеваний щитовидной железы нет (-0,6), выявлен дефицит массы тела (+3,8), острой респираторной вирусной инфекции с повышением температуры нет (-0,8), анемии нет (-2,1), гестационного пиелонефрита нет (-0,9)); особенности и осложнения настоящей беременности (беременность желанная (-1), сезон зачатия - осень (+6,8), постановка на учет до 20 нед. (-0,4), раннего токсикоза нет (-0,9), существовавшей ранее гипертензии, осложняющей беременность, роды и послеродовый период (хроническая артериальная гипертензия) нет (-0,1), отеков, вызванных беременностью, нет (-0,9), вызванных беременностью отеков с протеинурией нет (-0,1), вызванной беременностью гипертензии без значительной протеинурии (гестационная артериальная гипертензия) нет (-0,4), вызванной беременностью гипертензии со значительной протеинурией (преэклампсия) нет (-0,3), диагностировано маловодие (+2), угроза прерывания беременности до 20 недель есть (+3), угроза прерывания беременности после 20 недель есть (+8,2), рецидивирующая угроза прерывания беременности есть (+6,2), преждевременной отслойки нормально расположенной плаценты нет (-0,9), хронической плацентарной недостаточности нет (-4), воспалительные заболевания гениталий есть (+6,1), инфекций, передающихся половым путем, во время беременности нет (-1,3), микстинфекции нет (-0,5), миомы матки во время беременности не выявлено (-0,5), многократного применения медикаментов нет (-0,2)); состояние плода (пол ребенка женский (-1), синдрома задержки развития плода нет (-0,6), острой гипоксии плода нет (-1), хронической гипоксии плода нет (-2,6), врожденных пороков развития плода нет (-1)); настоящие роды, особенности их течения и ведения (ранние преждевременные роды на 32-33 неделе беременности (+22,5), сезон родов - лето (+5,2), качество околоплодных вод - светлые (-2,5), без запаха (-0,7), жидкие (-1,8), аномалий родовой деятельности нет (-0,3), прогрессирующей преэклампсии нет (-0,6), преждевременная отслойка нормально расположенной плаценты в родах есть (+13,8), безводного периода более 12 часов нет (-0,3), хориоамнионита в родах нет (-0,2), клинически функциональный таз (-0,1), неправильного положения и предлежания плода нет (-0,8), патологии пуповины и выпадения петель нет (-0,8), родовозбуждение (-0,7), и родостимуляция (-0,3) не применялись, экстракция плода за тазовый конец не планировалась (-0,3)); результаты клинико-лабораторно-инструментального обследования (группа крови беременной первая (+0,5), рост 165 см (-0,7), прибавка за беременность 7 кг (-3,2), d.spinarum 24 см (-0,5), d.cristarum 26 см (-0,4), d.trochanterica 30 см (-0,7), c.externa 20 см и более (-0,6), количество эритроцитов в крови 4,3×1012 (-7,1), гемоглобин 110 г/л (-2,5), количество лейкоцитов в крови 8×109 (-4,5), время рекальцификации 79 сек. (-1), гепариновое время 36 сек. (-2,4), протеинурии нет (-2), бактериурии нет (-0,6), лейкоцитурии нет (-0,3), количество лейкоцитов во влагалищном мазке 10-15 в поле зрения (-1,1), эпителий в мазке из влагалища 5-10 в поле зрения (-1), кокков в мазке умеренно (+5,2), дрожжи в мазке есть (+6), маркеры внутриутробного инфицирования по результатам ультразвукового исследования есть (+5,9), короткая вариабельность сердечного ритма плода по результатам кардиотокографии 15 мс. (-2,2), оценка по Фишеру (кардиотокография) 8 баллов (-1,7)); ятрогенные дефекты (не выполняется показанное в данном случае оперативное родоразрешение - кесарево сечение (+16,7), остальных ятрогенных дефектов при ведении беременности и родоразрешении нет (-2), (-2,1), (-0,6), (-0,6), (-0,9)). Сумма прогностических коэффициентов согласно прогностической таблице интранатальной гибели плода равна "+27,1", то есть с вероятностью 95% прогнозировали интранатальную гибель плода. У пациентки беременность завершилась на 32-33 неделе гестации ранними преждевременными родами с интранатальной гибелью плода.
Пример 2. Пациентка У., 33 года. При поступлении в родильное отделение выявлено наличие следующих факторов и в соответствии с прогностической таблицей интранатальной гибели плода определены их прогностические коэффициенты: социально-биологические факторы (возраст 33 года (+4,6), нерегистрированный брак (+2,5), высшее образование (-2,7), работает (-2,1), не курит (-0,7)); общий анамнез (наследственность не отягощена онкозаболеваниями (-0,3), эндокринной патологией (-0,3), анамнез не отягощен аллергическими заболеваниями (-0,9), гемотрансфузией (-0,3), заболевания сердечно-сосудистой системы были (+4,6), заболеваний дыхательной системы не было (-2), вирусного гепатита не было (-0,5), пиелонефрита не было (-0,3)); акушерско-гинекологический анамнез (менструальные выделения умеренные (-0,5), менструальный цикл регулярный (-0,3), начало половой жизни до 18 лет (+0,8), воспалительных заболеваний гениталий не было (-3,3), инфекций, передающихся половым путем, не было (-0,6), бесплодия 5 и более лет не было (-0,3), возраст на момент наступления первой беременности 21 год (-0,8), в анамнезе было 9 беременностей (+1,4), двое родов в анамнезе (+2,5), рождение детей весом от 2,5 до 4 кг (-0,2), антенатальной потери плода (-0,1) и интранатальной потери плода в анамнезе нет (-0,1), преждевременных родов не было (-0,2), ручного отделения последа не было (-0,1), прерывания беременности по медицинским показаниям не было (-0,4), 7 искусственных абортов в анамнезе (+1,2), 4 искусственных аборта перед настоящей беременностью (+3,4), осложнений аборта не было (-0,2), осложнений послеродового периода не было (-0,4), рубца на матке нет (-0,2)); экстрагенитальные заболевания (вегетососудистая дистония по гипертоническому типу есть (+9,2), варикозной болезни нет (-0,5), заболеваний щитовидной железы нет (-0,6), вес нормальный (-1,1), острая респираторная вирусная инфекция с повышением температуры есть (+3,1), анемия 1 степени есть (+1,8), гестационного пиелонефрита нет (-0,9)); особенности и осложнения настоящей беременности (беременность желанная (-1), сезон зачатия - весна (-2,3), постановка на учет до 20 недель (-0,4), раннего токсикоза нет (-0,9), существовавшей ранее гипертензии, осложняющей беременность, роды и послеродовый период (хроническая артериальная гипертензия) нет (-0,1), отеков, вызванных беременностью, нет (-0,9), вызванных беременностью отеков с протеинурией нет (-0,1), вызванной беременностью гипертензии без значительной протеинурии (гестационная артериальная гипертензия) нет (-0,4), вызванной беременностью гипертензии со значительной протеинурией (преэклампсия) нет (-0,3), нормальное количество вод (-3,4), угрозы прерывания беременности до 20 недель нет (-1,1), угрозы прерывания беременности после 20 недель нет (-1,2), рецидивирующей угрозы прерывания беременности нет (-0,6), преждевременной отслойки нормально расположенной плаценты нет (-0,9), хронической плацентарной недостаточности нет (-4), воспалительных заболеваний гениталий нет (-3), инфекций, передающихся половым путем, во время беременности нет (-1,3), микстинфекции нет (-0,5), миомы матки во время беременности не выявлено (-0,5), многократного применения медикаментов нет (-0,2)); состояние плода (пол ребенка женский (-1), синдрома задержки развития плода нет (-0,6), острой гипоксии плода нет (-1), хронической гипоксии плода нет (-2,6), врожденных пороков развития плода нет (-1)); настоящие роды, особенности их течения и ведения (своевременные роды на 39-40 неделе беременности (-3,1), сезон родов - зима (-14,2), качество околоплодных вод - светлые (-2,5), без запаха (-0,7), жидкие (-1,8), преждевременное излитие околоплодных вод (+9,5), аномалий родовой деятельности нет (-0,3), прогрессирующей преэклампсии нет (-0,6), преждевременной отслойки нормально расположенной плаценты в родах нет (-0,2), безводного периода более 12 часов нет (-0,3), хориоамнионита в родах нет (-0,2), клинически функциональный таз (-0,1), неправильного положения и предлежания плода нет (-0,8), патологии пуповины и выпадения ее петель нет (-0,8), родовозбуждение (-0,7), и родостимуляция (-0,3) не применялись, экстракция плода за тазовый конец не планировалась (-0,3)); результаты клинико-лабораторно-инструментального обследования (группа крови беременной первая (+0,5), рост 169 см (-0,7), прибавка за беременность 10 кг (-3,2), d.spinarum 27 см (-0,5), d.cristarum 30 см (+4,2), d.trochanterica 33 см (+2,1), c.externa 21 см (-0,6), количество эритроцитов в крови 4×1012 (+1), гемоглобин 90 г/л (+3,4), количество лейкоцитов в крови 7,5×109 (+5,5), время рекальцификации 88 сек. (-1), гепариновое время 38 сек. (-2,4), протеинурии нет (-2), бактериурии нет (-0,6), лейкоцитурии нет (-0,3), количество лейкоцитов во влагалищном мазке 20 в поле зрения (-1,1), эпителий в мазке из влагалища пластом (+5,2), кокков в мазке много (+5,2), дрожжей в мазке нет (-1,8), маркеров внутриутробного инфицирования по результатам ультразвукового исследования нет (-1), короткая вариабельность сердечного ритма плода по результатам кардиотокографии 10 мс. (-2,2), оценка по Фишеру (кардиотокография) 8 баллов (-1,7)); ятрогенные дефекты при ведении беременности и родоразрешении (нет (-2), (-2,1), (-0,6), (-0,6), (-0,4), (-0,9)). Сумма прогностических коэффициентов согласно прогностической таблице интранатальной гибели плода равна "-31,1", то есть с вероятностью 95% прогнозировали отсутствие интранатальной гибели плода. У пациентки беременность завершилась на 39-40 неделе гестации рождением живого ребенка с оценкой по шкале Апгар 8/9 баллов.
Таким образом, полученные результаты исследования позволяют считать, что предлагаемым способом достигается точное, объективное и эффективное индивидуальное прогнозирование интранатальной гибели плода, что в случае неблагоприятного прогноза дает возможность максимально оптимизировать и индивидуализировать акушерскую тактику с целью снижения вероятности его реализации.