Результат интеллектуальной деятельности: СПОСОБ ОДНОМОМЕНТНОЙ КОМПЛЕКСНОЙ ОЦЕНКИ ФУНКЦИОНАЛЬНЫХ НАРУШЕНИЙ ПОСТМАСТЭКТОМИЧЕСКОЙ ЗОНЫ
Вид РИД
Изобретение
Изобретение относится к медицине, а именно к онкологии, и может применяться для диагностики комплекса постмастэктомических осложнений.
Предложенный способ оценки доступен к использованию амбулаторно и стационарно, в раннем и отдаленном послеоперационном периодах, позволяет оценить динамику местного состояния структур и эффективность коррекционных мероприятий. Данное пособие объединяет несколько разрозненных методик согласно четкому и последовательному алгоритму проведения, основой диагностики является единая неинвазивная методика, а именно ультразвуковое исследование (УЗИ) в различных режимах. Оценивается состояние и нарушения основных структур, относящихся к послеоперационной зоне и обеспечивающих нормальную функцию верхней конечности, плечевого пояса: m.pectoralis major et minor, флебогемодинамика сосудов верхней конечности, а также стадия лимфостаза и динамика отека верхней конечности после коррекции.
Ультразвуковая диагностика (УЗД) функциональных нарушений мышц используется для оценки нейромускулярных изменений (атрофии или гипертрофии) при нейропатиях [9] и травматических повреждениях [8], инвазии рака молочной железы в m.pectoralis major [6]. Оценка функционального состояния грудных мышц отдельно в литературе четко не описана, как нет и данных по диагностике степени атрофии m.pectoralis major et minor после мастэктомии. При этом важность данного критерия определяется несколькими причинами: а) вероятность развития синдрома Райта, ведущим патогенетическим механизмом которого является компрессия спазмированной малой грудной мышцей подмышечной артерии, проксимальных участков срединного и локтевого нервов [1]; б) использование большой грудной мышцы для создания кармана для импланта при отсроченных реконструктивных операциях. В случае ее укорочения в результате атрофии невозможно закрыть полностью экспандер, в результате чего в большом проценте случаев развиваются осложнения (инфицирование раны, рецидивирующая серома и ее нагноение, требующие удаления экспандера) [2].
Ультразвуковое исследование входит в стандарт диагностики постмастэктомического синдрома и направлено на оценку состояния венозного русла и степени изменения мягких тканей верхней конечности [4].
Нарушение венозного аппарата постмастэктомической зоны является одним из основных этиологических факторов развития отека верхней конечности после. В отличие от диагностики лимфатической недостаточности и нейрогенных нарушений оценка нарушения флебогемодинамики не требует инвазивных методик или наличия специализированной аппаратуры и специалиста, способного интерпретировать результаты (к примеру, применение нейромиографа преимущественно возможно только в условиях отделений неврологического профиля) [4]. Венозная патология наблюдается более чем в 70% случаев лимфостаза верхней конечности [3]. УЗИ периферических вен конечностей, хотя и является стандартной методикой, достаточно трудоемко из-за возможности легко компрессировать сосуды, что затрудняет их визуализацию, а также в связи с малым диаметром вен предплечья и вариабельностью показателей [5]. При этом методики искусственной компрессии, улучшая саму визуализацию периферических вен, приводят к отклонению количественных параметров кровотока от их истинных значений [5]. Кроме того, ультразвуковая диагностика больше направлена на исключение органической патологии венозного русла в ипсилатеральной руке (наличие тромбофлебита, недостаточности клапанного аппарата), а не на исследование степени нарушения флебогемодинамических нарушений [4]. При оценке лимфостаза верхней конечности используется УЗИ, но в основном для стадирования отека верхней конечности и динамического наблюдения [4]. Мы также взяли за основу эту методику, однако несколько упростили ее применение, визуализируя степень изменения в месте максимального отека.
Цель изобретения: 1) определить стандарты показателей и их разницу между грудными мышцами и сосудами правой и левой стороны; 2) оценить степень изменения структур постмастэктомической зоны относительно здоровой стороны; 3) оценить эффективность коррекционных мероприятий при лимфостазе.
План проведения исследования.
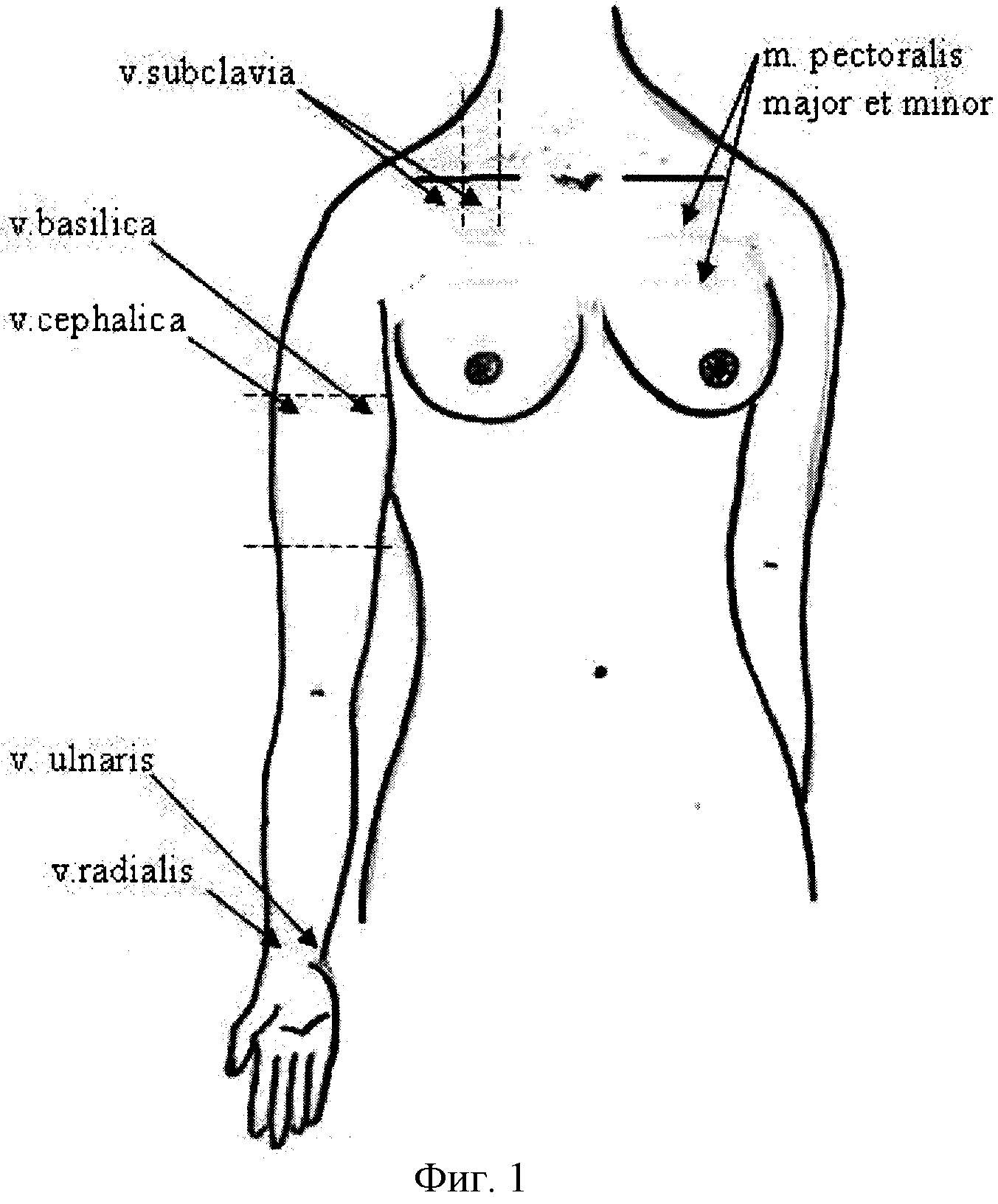
Фигура №1 - схема точек поэтапной визуализации мышц и вен при проведении пособия.
1) Оценка степени атрофии грудных мышц: точка проекции - 2-3 межреберье по среднеключичной линии;
2) Оценка диаметра и скорости кровотока в v.subclavia dexter et sinister: визуализация вдоль ключицы между ее средней и наружной третями;
3) Оценка диаметра и скорости кровотока в v.basilica dexter et sinister - граница верхней и средней трети плеча по внутренней поверхности;
4) Оценка диаметра и скорости кровотока в v.chephalica dexter et sinister - граница верхней и средней трети плеча по наружной поверхности;
5) Оценка диаметра и скорости кровотока в v.radialis dexter et sinister - нижняя треть предплечья, на 1.5-2 см выше запястья, по латеральной поверхности;
6) Оценка диаметра и скорости кровотока в v.ulnaris dexter et sinister - нижняя треть предплечья на 1.5-2 см выше запястья, по медиальной поверхности;
7) Оценка стадии лимфостаза - в зависимости от локализации отека путем измерения подкожно-жировой клетчатки испсилатеральной операции руки и здоровой руки, сравнение проводилось до лечения и после коррекции лимфостаза.
Общее время исследования составляло 20-25 минут, обследуемая находилась в положении лежа на спине без какой-либо предварительной подготовки. Для оценки состояния мышц и сосудов использовался УЗД-аппарат экспертного класса My Labe Twice (Италия) с использованием высокочувствительного линейного датчика с частотой 7-14 МГц. Исследование состояния мышц проводилось в реальном масштабе времени (В-режим), оценивалась толщина большой и малой грудных мышц с обеих сторон.
Оценка состояния периферических вен проводилась с соблюдением требований для допплеровского и дуплексного исследования сосудов: использовались толстые гелевые подушки для предотвращения механической компрессии вены, учитывалось направление УЗ луча по отношению к вектору скорости кровотока в исследуемом сосуде (для корректной оценки скоростных показателей угол не должен превышать 60 градусов). Исследование начиналось с использования В-режима для установления анатомического хода сосудов, далее применялись допплеровские методики (в частности, импульсно-волновой доплер, цветовое и энергетическое доплеровское картирование) для подтверждения принадлежности исследуемого сосуда к периферической венозной системе. Оценивались диаметр исследуемого сосуда и скоростные показатели кровотока (в частности, максимальная систолическая скорость кровотока).
I. Оценка степени атрофии m. pectoralis major et minor. Точкой сравнения выбрано 2-3 межреберье по срединно-ключичной линии, где ткань обеих мышц максимально выражена. Для иллюстрации достоверности данной методики в оценке степени изменения грудных мышц использовалось исследование 3 групп пациенток:
1 - контрольная группа (n=10) - без оперативного лечения или травм в зоне интереса для установления норм и отклонений между правой и левой сторонами;
2 - после мастэктомии по Маддену (n=18);
3 - после функционально-щадящей операции (с сохранением торако-акромиального сосудисто-нервного пучка и v. cephalica, п. intercostabracialis), при которой степень нарушений данных структур минимизирована (n=17).
Нормативные показатели, полученные при исследовании контрольной группы: все испытуемые были правши, поэтому большая толщина обеих мышц также наблюдалась справа, причем разница между правой и левой m. pectoralis major составила в среднем 0.32+/-0.11 мм и не превысило 6.5%. При сравнении m. pectoralis minor dexter et sinister также большая толщина соответствовала правой стороне, в среднем составляла 0.24+/-0.1 мм, не превышала 7%.
При оценке группы пациенток после радикальной мастэтомии по Маддену получены следующие данные: толщина обеих мышц была меньше со стороны операции, причем эта разница для большой грудной мышцы составила не менее 27%, для малой - не менее 24%. Атрофия больше, чем в 45% для m. pectoralis major и 33% для m. pectoralis minor получена у 71,4% женщин.
При оценке 3 группы пациенток (n=17) (с сохранением торако-акромиального сосудисто-нервного пучка и v.chephalica, n.intercostabracialis) получены следующие показатели: толщина обеих мышц также была меньше со стороны операции, но эта разница не превышала 33,3% для m. pectoralis major и 25% для m. pectoralis minor в большинстве случаев (n=l1).
II. Оценка венозной недостаточности сосудов верхних конечностей.
В исследовании основные сложности диагностики наблюдались при оценке v.ulnaris у женщин с гипотонией, кроме того, не применялись компрессионные методики, улучшающие визуализацию, чтобы не вызвать повышения нативного показателя скорости кровотока. Несмотря на некоторые сложности, полное картирование всех сосудов получилось у 91,2% пациенток, у 8 женщин исследование потребовало больше времени при визуализация вен предплечья. У 1 пациентки не удалась визуализация обеих вен предплечья, у 3 - v.ulnaris. Также для сравнения показателей использовалась контрольная группа (n=10) и пациентки после радикальной мастэктомии по Маддену (n=25).
Определялись 2 показателя: диаметр (мм) и скорость кровотока (см/с). Результаты вариабельны, однако, есть четкая зависимость снижения скорости кровотока для оперированных больных в ипсилатеральной руке и меньший диаметр сосудов послеоперационной зоны.
Нормативные показатели разницы, полученные в контрольной группе: также скорость и диаметр сосудов был более выражен справа, разница не превышала 12% для диаметра симметричных вен правой и левой руки. Для скорости кровотока наблюдалось снижение показателя к периферии, в симметричных венах разница не превышала 9,8%. Для группы больных после операции у 80% пациенток наблюдалось снижение скорости кровотока более чем на 19,7%, максимально этот показатель достигает 50%.
Большие нарушения флебогемодинамики наблюдались по медиальной стороне (v.subclavia→v.basilica→v.ulnaris). Разница диаметров вен наблюдалась в подключичной и аксиллярной области: в ипсилатеральной стороне сужение вен достигает 19,7%, снижение кровотока - от 20%) до 50%. Сосуды предплечья по диаметру практически не отличались, однако, отмечалось снижение скорости кровотока относительно здоровой стороны: в v.ulnaris в среднем на 31,2%, v.radialis - 21.6%. Диаметр и скорость кровотока в сосудах плеча коррелируется отеком: при отсутствие лимфостаза с идентичным диаметром вен (разница не более 9,6%) наблюдалось снижение кровотока по обоим сосудам: в v.ulnaris в среднем на 21,2%, v.radialis - 28.6%.
При лимфостазе (в нашем исследовании у 5 больных отек локализовался в области плеча) наблюдалась следующая картина: блок отечными тканями v. basilica, расширение ее диаметра (в среднем в 1.5-2 раза) со снижением кровотока на 40-50%. V.cephalica также расширена (в среднем 1.1-1.3. раза), однако скорость кровотока в 83% случаев увеличена в среднем на 32.9%. Это свидетельствует о том, что данная вена является основной коллатералью при блоке сосудов.
III. Оценка стадии лимфостаза верхней конечности.
Исследование отека верхней конечности проводилось в одних и тех же проекциях, до лечения и после, включало оценку стадии лимфостаза по толщине подкожно-жировой клетчатки в месте максимального отека, степень нарушения флебогемодинамики в сосудах (диаметра, скорости кровотока), входящих в зону отека, изменения данных показателей после коррекции.
Использованные в тексте описания изобретения сокращения:
МГц - мегагерц
мм - миллиметры
см/с - сантиметры в секунду
У3 - ультразвуковой
УЗИ - ультразвуковое исследование
УЗД - ультразвуковая диагностика.
Пример 1. Больная Α., 1969 г.р. Д-з: рак правой молочной железы Τ2Ν0Μ0. Комбинированное лечение (радикальная мастэктомия по Маддену февраль 2011 г. + 6 курсов ПХТ по схеме FAC). Лимфостаз правой руки 3 стадия. Развитие лимфостаза правой руки с мая 2011, максимальная локализация отека - плечо, обратилась к онкологу в октябрь 2011 г. УЗИ декабрь 2011 г.
Оцениваемые параметры: степень атрофии грудных мышц, флебогемодинамика верхних конечностей, степень лимфостаза.
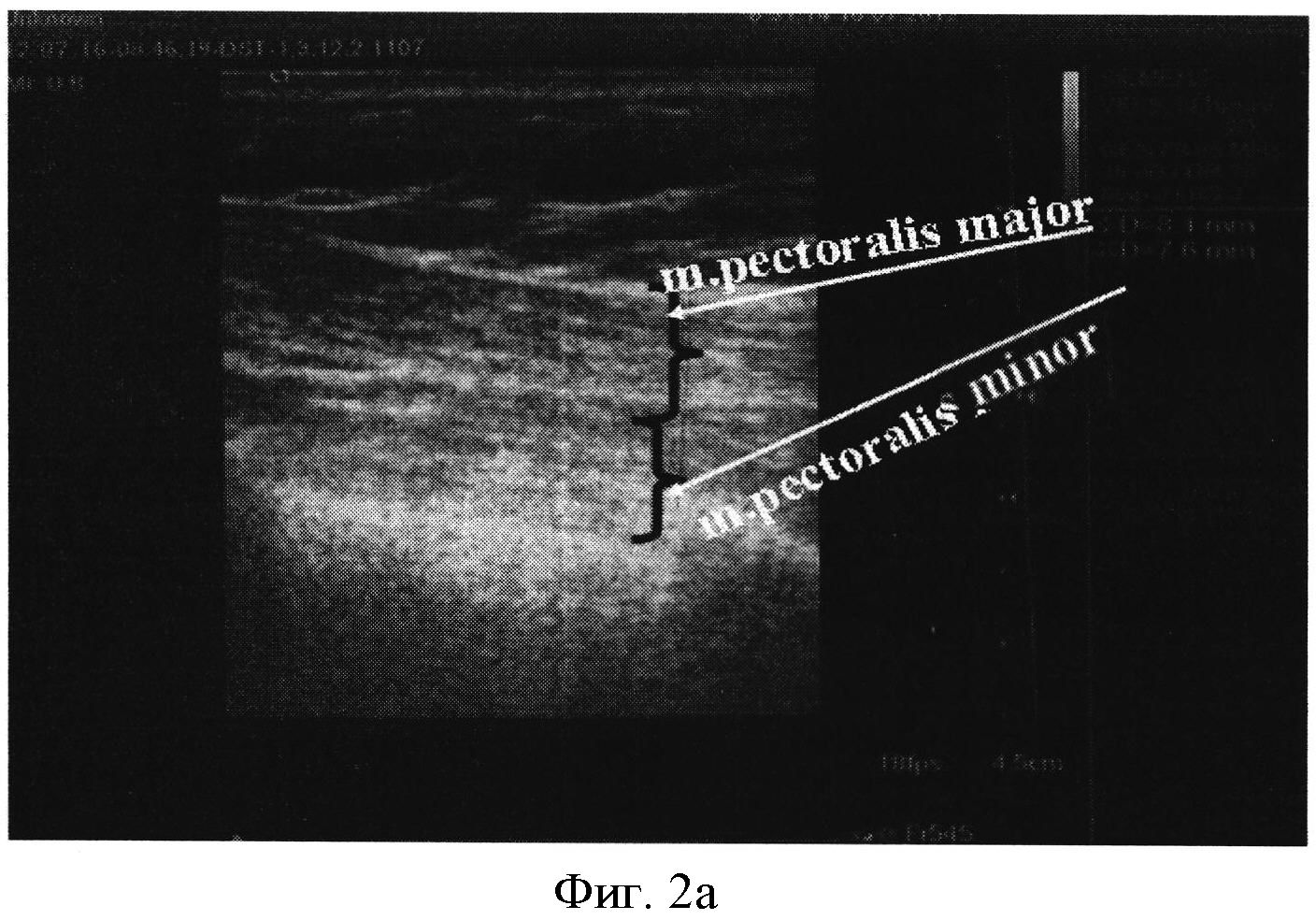
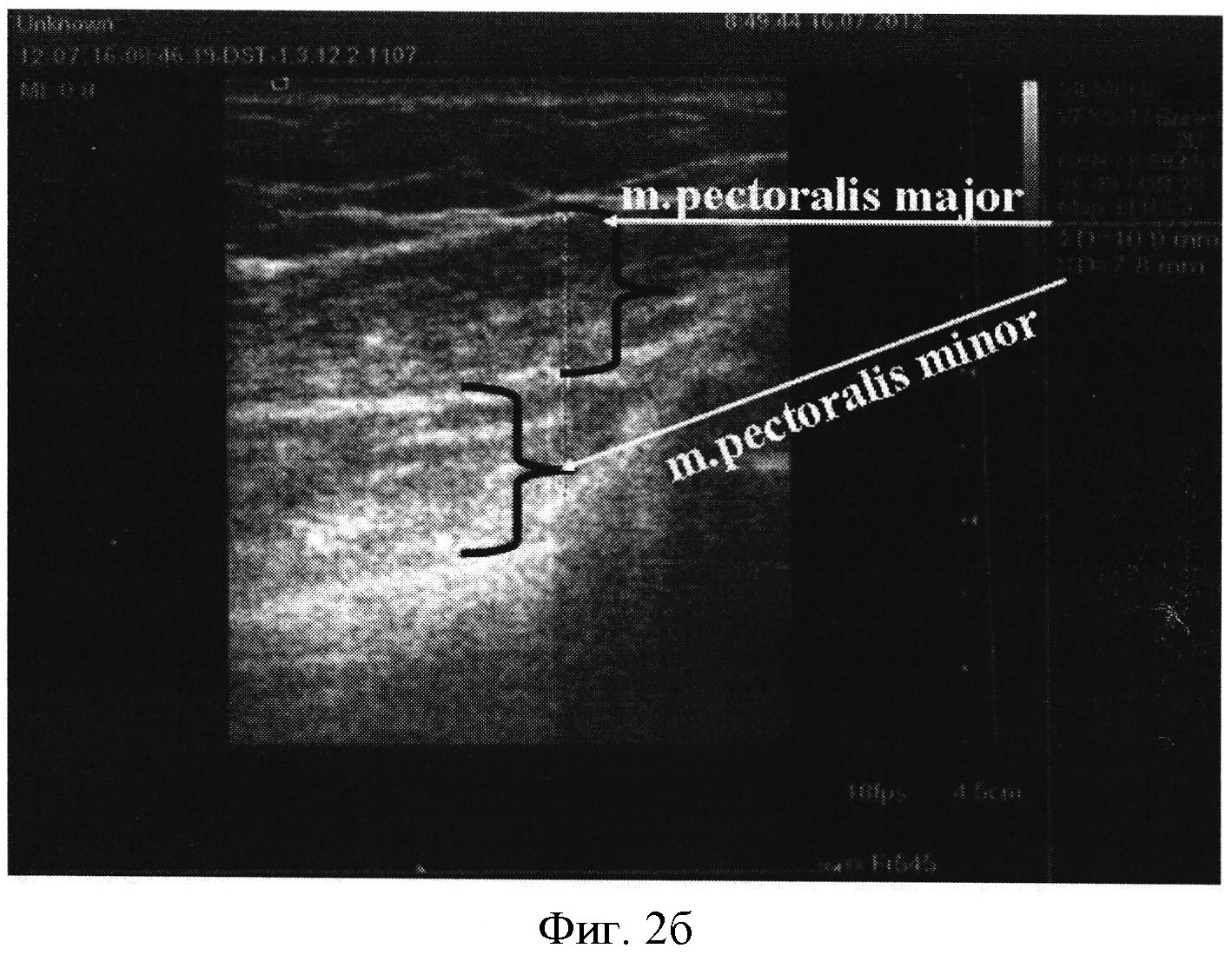
Фигура 2а,б - УЗ картина разницы грудных мышц: в послеоперационной зоне (фигура 2А) толщина m.pectoralis major - 8.1 мм, что на 25.68% меньше (при нормативной разнице <7%), чем аналогичный показатель с неоперированной стороны - 10.9 мм (фигура 2б), для m.pectoralis minor разница данного критерия - минимальна: ипсилатеральная операции сторона - 7.6 мм, контрлатеральная - 7.8 мм.
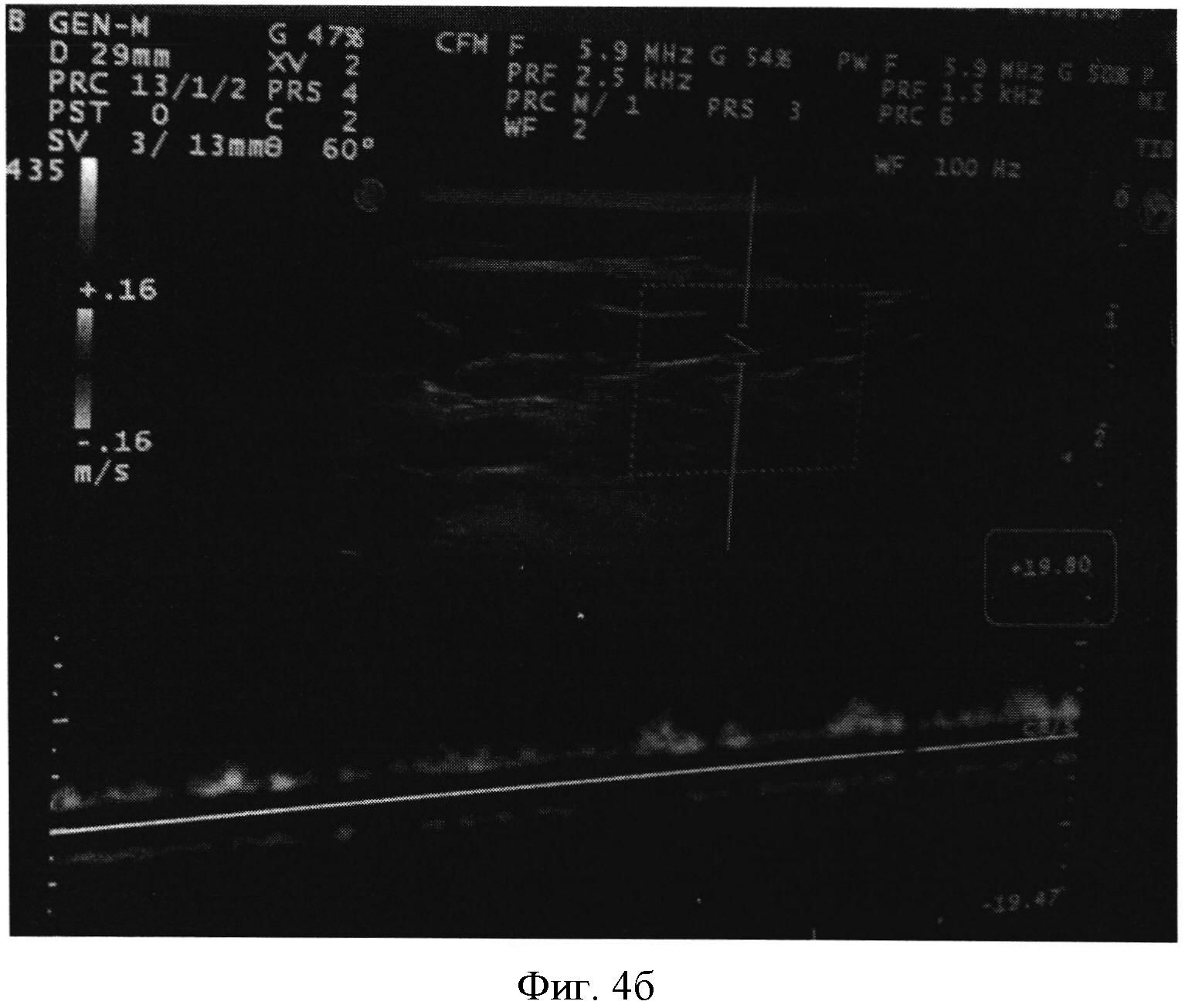
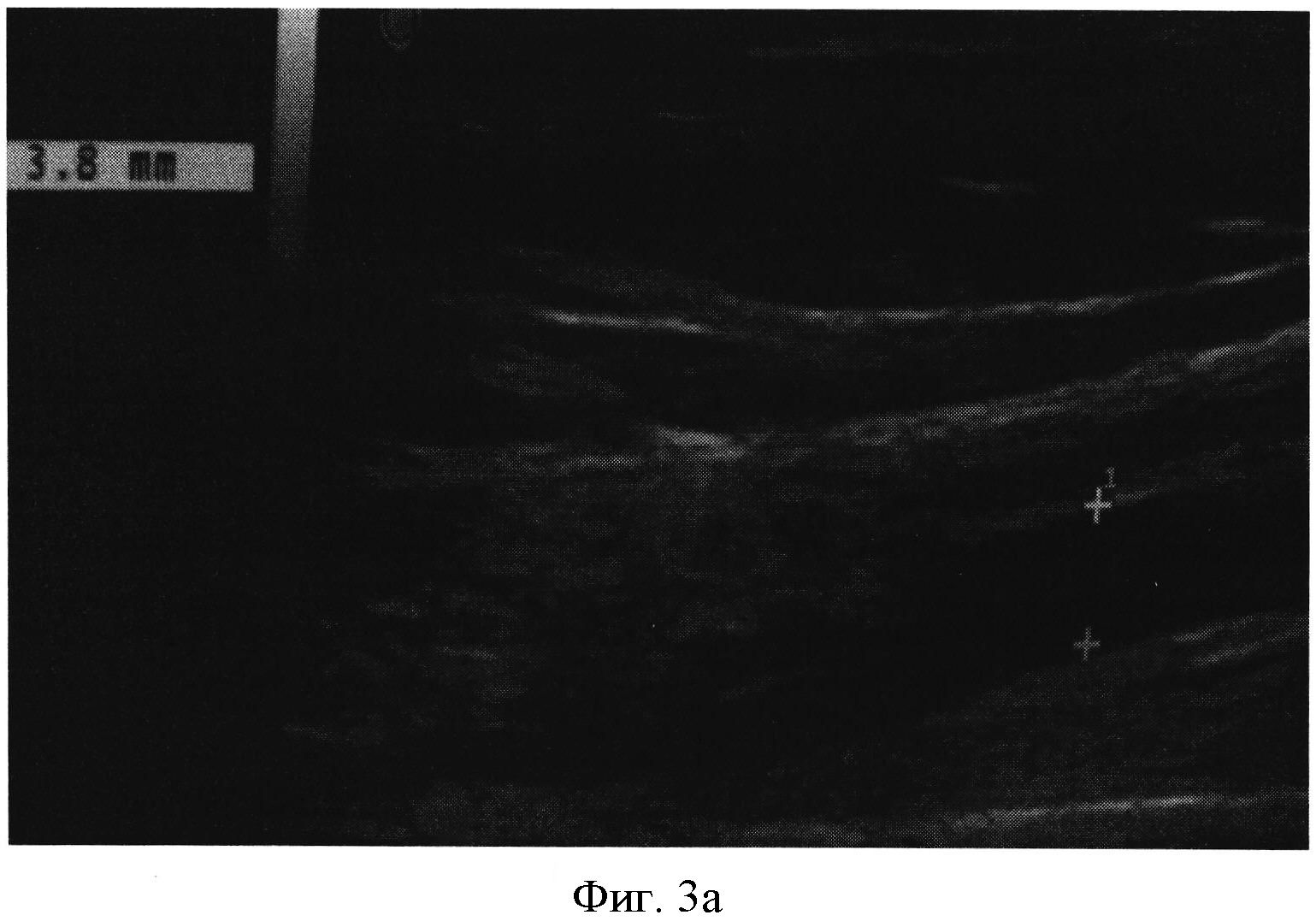
Фигура 3а,б. УЗ картина разницы диаметров v.basilica ипсилатеральной и контрлатеральной операции стороне. Оценка производилась в В-режиме, справа (фигура 3а), на уровне лимфостаза расширенная вена до 3.8 мм, структура подкожно-жировой клетчатки также размыта, слева (фигура 3б): диаметр сосуда - 2.1 мм; четкая визуализация слоев: кожа, подкожно-жировая клетчатка, мышцы.
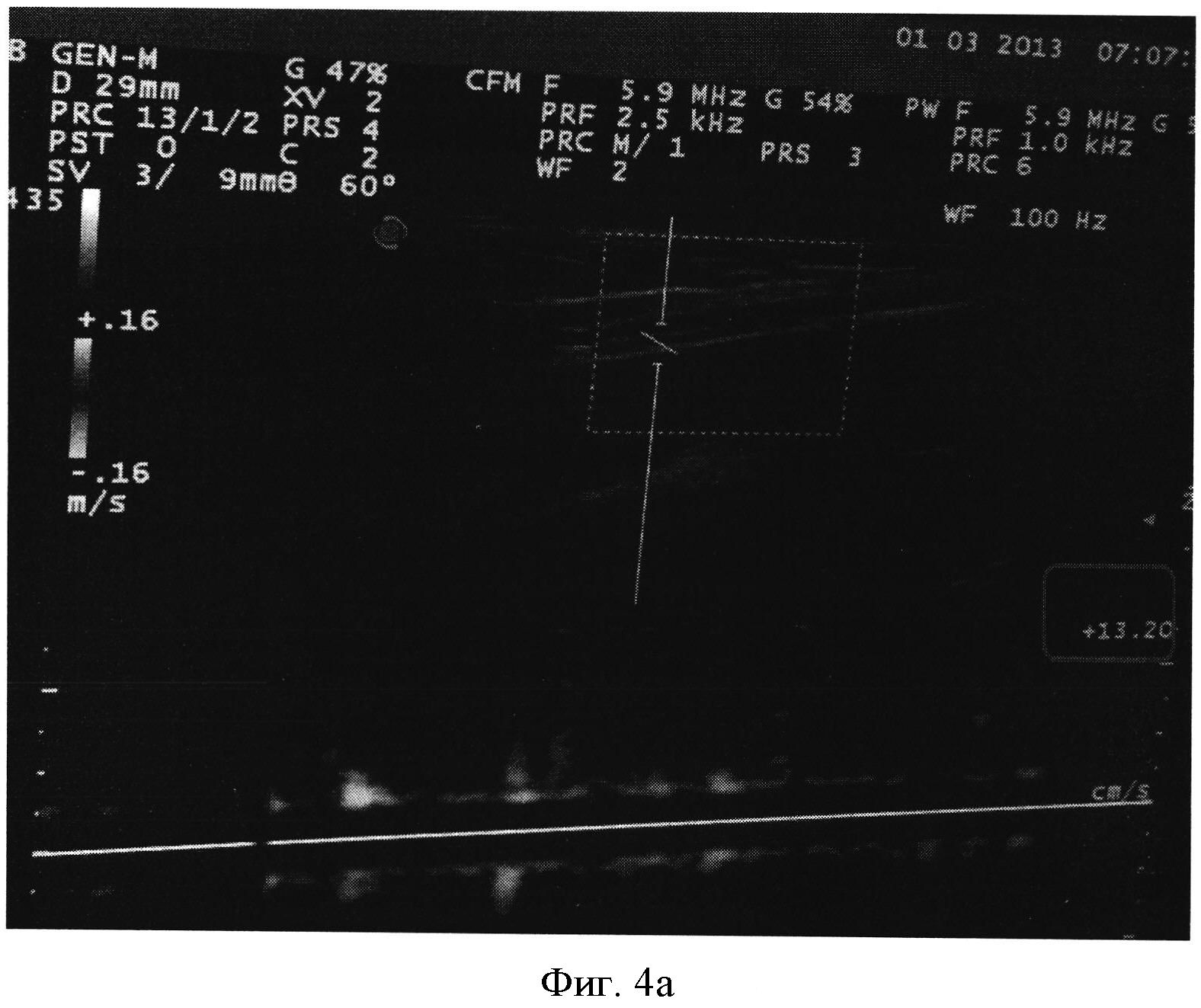
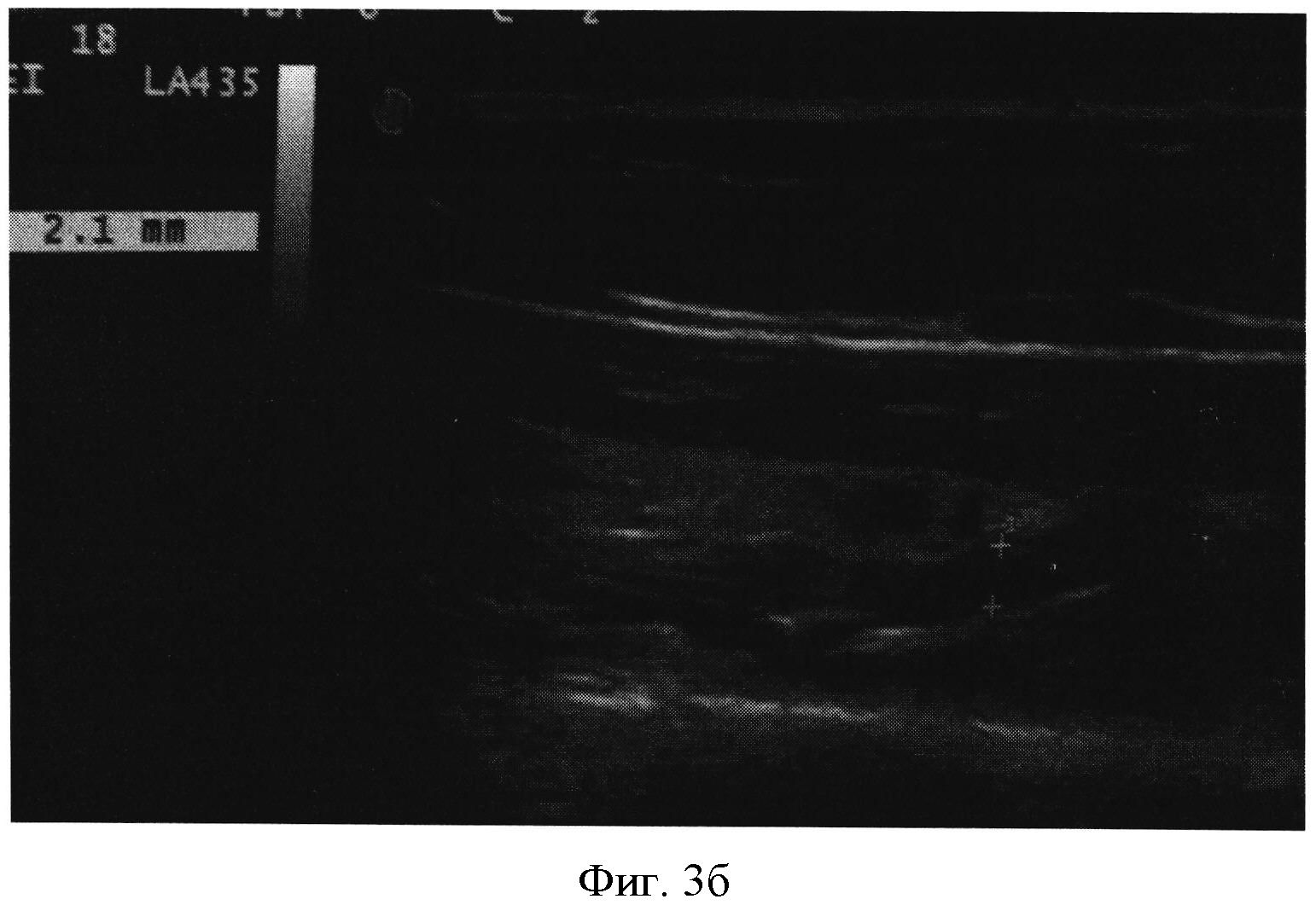
Фигура 4а,б - оценка скорости кровотока в вене предплечья - v.ulnaris ипсилатеральной и контрлатеральной операции стороне. Проводилось в режиме дуплексного сканирования+М-режиме: справа (фигура 4а) - кровоток составляет до 13,2 см/с, слева (фигура 4б) составил 19,8 см/с, что выше относительно оперированной стороны на 33,3% (при нормативной разнице <9,8%)
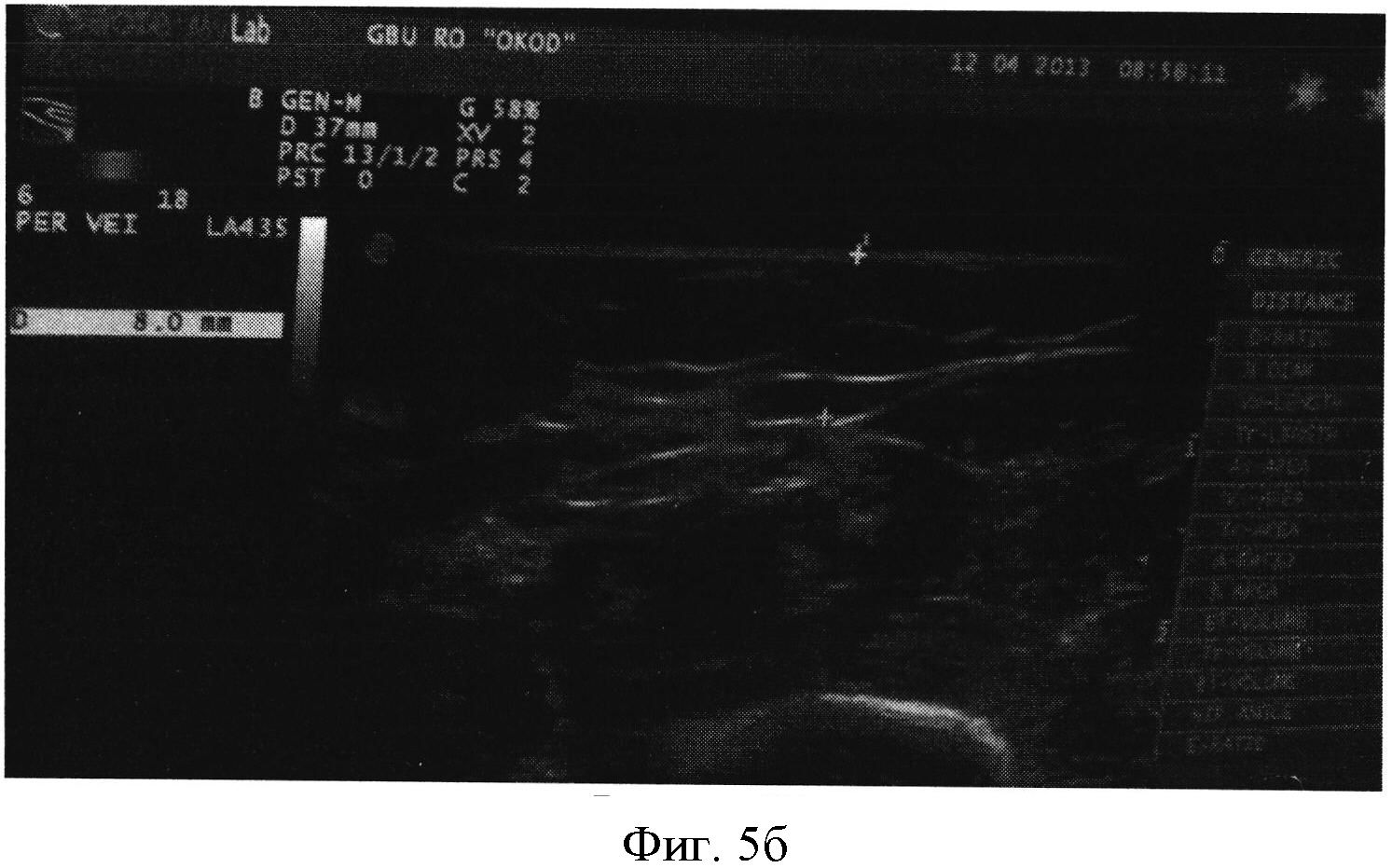
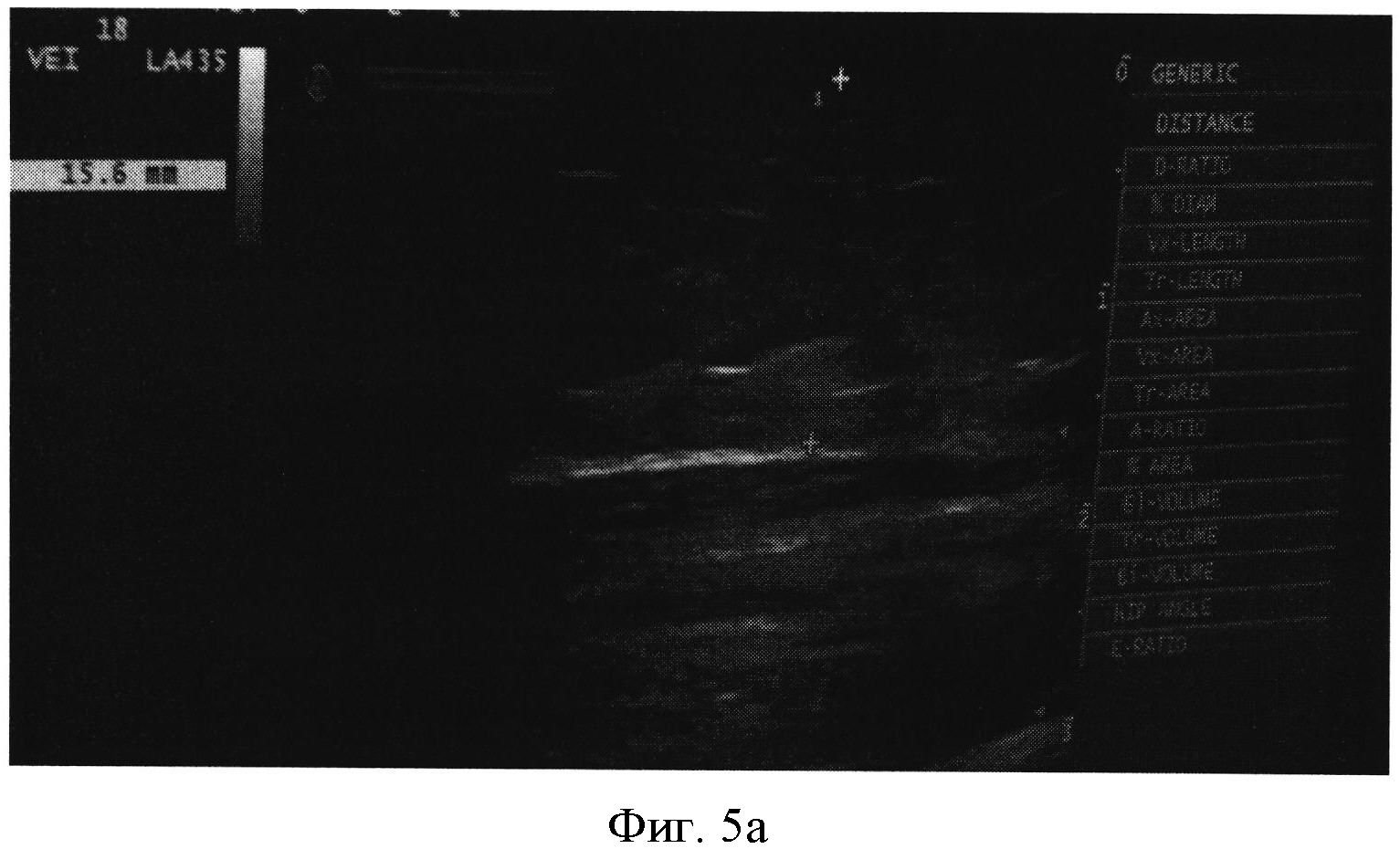
Фигура 5а,б. Разница подкожно-жировой клетчатки в нижней трети плеча: справа 15,6 мм (фигура 5а), слева - 8 мм (фигура 5б), справа - нечеткость, размытость текстуры тканей. Коррекция нарушений: применение пневмокомпрессии (15 сеансов); препаратов, улучшающих микроциркуляцию (трентал по 200 мг 3 раза в день) в течение месяца; флеботоники (местно - мазь «Эндовазин» 2 раза в день, Детралекс по 500 мг 2 раза в день) в течение месяца.
Февраль 2012 г. - контроль: уменьшение отека правого плеча на 1,5 см; улучшение флебогемодинамики: скорость кровотока повысилась на 21% по v.basilica, ее диаметр уменьшился на 21% (0.8 мм).
Пример 2. Клиническая иллюстрация важности данного критерия при прогнозировании технических сложностей во время реконструктивных операций:
Больная К., 1974 г.р. Д-з: рак правой молочной железы T2N1M0. Комбинированное лечение (радикальная мастэктомия по Маддену июль 2011 г + 6 курсов ПХТ по схеме FAC). 13.02.13. - УЗИ мышц: атрофия m.pectoralis major 12.4%. Интраоперационно при установке экспандера нижний, латеральный края кармана сформированы без сложностей, поверхность экспандера закрыта полностью.
Больная У., 1969 г.р. Д-з: рак правой молочной железы T2N0M0. Комбинированное лечение (радикальная мастэктомия по Маддену сентябрь 2010 г.+4 курса ПХТ по схеме АС). Март 2011 - УЗИ мышц: атрофия m.pectoralis major 38.4%. Интраоперационно большая грудная мышца - дряблая, мобильность ее ограничена, при установке экспандера нижний, латеральный края кармана сформированы с техническими сложностями, поверхность экспандера закрыта не полностью, диастазы по нижнему краю 1, 2, 1.9 и 0.7 мм.
Заключение: методика комплексной диагностики нарушений постмастэктомической зоны позволяет диагносцировать полифокальные изменения, имеет четкий и последовательный алгоритм выполнения, позволяет спрогнозировать технические сложности при реконструктивных операциях, определить наличие флебогемодинамических нарушений в субклинический период, при манифестации - сталировать лимфостаз, установить уровень максимального блока кровотока, оценить эффективность проводимых коррекционных мероприятий. Данное исследование неинвазивное, не требует дополнительной подготовки, доступно к проведению в любом лечебном учреждении, что делает эту методику актуальной и удобной для широкого применения.
Список источников информации
1) Белова А.Н., Алейникова А.В., Спирина Н.Н., Минасенко В.К. Брахиоплексопатии (диагностика и лечение). Нижний Новгород, 1997.
2) Германович Н.Ю. Одномоментная реконструкция молочной железы силиконовым имплантатом у больных раком молочной железы. Автореферат диссертации на соискание ученой степени кандидата медицинских наук. Москва - 2010.
3) Грушина Т.И. Физиотерапия онкологических больных / Т.И. Грушина. - М., 2001. - С. 15-30.
4) Ермощенкова М.В., Филоненко Е.В., Зикиряходжаев А.Д. Федеральные клинические рекомендации по диагностике и лечению постмастэктомического синдрома. - М., 2013. - С. 17-23.
5) Лелюк В.Г., Лелюк С.Э. Методика ультразвукового исследования сосудистой системы: технология сканирования, нормативные показатели. Методическое пособие. М., 2002 - С. 20-28.
6) Лунева С.В. с соавт. Способ ультразвуковой диагностики распространенности рака молочной железы в мягкие ткани передней грудной стенки. Патент №2423919, Томск, 2010 г.
7) Хапаев Р.С. Программа комплексной диагностики при постмастэктомической лимфэдеме в хирургической практике: автореф. дис. канд. мед. наук…Хапаев Р.С., Новосибирск, 1999.
8) Courthaliac С., Lhoste-Trouilloud Α., Peetrons P. Sonography of muscles. Radiol. 2005. P. 1859-67.
9) Pellen Sigrid. Skeletal muscle ultrasound / European Journal Translational Myology 2010; 1 (4): 145-155.
Способ одномоментной комплексной оценки функциональных нарушений постмастэктомической зоны с помощью ультразвуковой диагностики патологических изменений мышц передней грудной стенки, флебогемодинамики, лимфостаза верхней конечности, отличающийся тем, что дополнительно осуществляют оценку изменений m. pectorales major et minor справа и слева во 2-3 межреберье по среднеключичной линии, определяют толщину мышц и степень их атрофии; флебогемодинамические нарушения оценивают путем измерения диаметра и скорости кровотока с использованием толстых «гелевых подушек»; в v. subclavia dexter et sinister - вдоль ключицы между ее средней и наружной третями; в v. basilica dexter et sinister - на границе верхней и средней трети плеча по внутренней поверхности; в v. cephalica dexter et sinister - на границе верхней и средней трети плеча по наружной поверхности; в v. radialis dexter et sinister - в нижней трети предплечья, на 1.5-2 см выше запястья по латеральной поверхности; в v. ulnaris dexter et sinister - в нижней трети предплечья, на 1.5-2 см выше запястья по медиальной поверхности; степень лимфостаза верхней конечности оценивают путем измерения толщины подкожно-жировой клетчатки в месте максимальной выраженности отека и флебогемодинамики в сосудах, входящих в зону отека, и симметричного участка контрлатеральной руки до и после лечения; на основании выявленных данных оценивают функциональные нарушения постмастэктомической зоны.