Результат интеллектуальной деятельности: СПОСОБ ОПРЕДЕЛЕНИЯ СТЕПЕНИ РИСКА ПЕРФОРАЦИИ МАТКИ ПРИ ВНУТРИПОЛОСТНОЙ ГАММА-ТЕРАПИИ
Вид РИД
Изобретение
Изобретение относится к медицине, а именно к медицинской радиотерапии, и может быть использовано в онкологии, гинекологии и ультразвуковой диагностике при установке систем для сеансов внутриполостной гамма-терапии.
Рак шейки матки - заболевание, приводящее к изменению анатомии шейки и тела матки. Внутриполостная гамма-терапия - важный этап лечения неоперабельных форм рака шейки матки, связанный с необходимостью установки центрального эндостата в полость матки и сопряжена с риском ятрогенного повреждения органов малого таза. Так, по данным Watkins J.M. et al. даже в случаях уверенности врача в положении аппликатора в полости матки, частота перфорации матки варьирует от 2% до 14% (Watkins J.M., Kearney PL, Opfermann KJ, Ackerman SJ, Jenrette JM, Kohler MF. Ultrasound-guided tandem placement for low-dose-rate brachytherapy in advanced cervical cancer minimizes risk of intraoperative uterine perforation. Ultrasound Obstet Gynecol. 2011 Feb; 37(2):241-4. doi: 10.1002/uog.8805). Кроме того, вследствие реализации первого этапа сочетанной лучевой терапии, а именно, после проведения дистанционной лучевой терапии, дополнительно развиваются грубые нарушения анатомического строения шейки, тела матки, а также стеноз цервикального канала, которые рассматриваются в качестве основных факторов риска перфорации матки (Segedin В, Gugic J, Petric P. Uterine perforation - 5-year experience in 3-D image guided gynaecological brachytherapy at Institute of Oncology Ljubljana. Radiol Oncol. 2013 May 21; 47(2): 154-60. doi: 10.2478/raon-2013-0030. Print 2013 Jun.).
Разнообразие анатомических вариантов рака шейки матки с одной стороны и ограниченный выбор стандартных аппликаторов с другой, диктуют необходимость разработки алгоритма определения факторов и степени риска ятрогенных повреждений матки во время сеансов внутриполостной гамма-терапии в контексте индивидуального подхода к лечению больных.
Известны способы определения анатомических особенностей шейки и тела матки путем гинекологического осмотра, а также с помощью ультразвукового исследования (УЗИ) - абдоминального и трансвагинального (Клиническое руководство по ультразвуковой диагностике / Под ред. В.В. Митькова, М.В. Медведева. III том. - М.: Издательский дом Видар-М, 2003. - 312 с., ил.), позволяющих определить положение, форму, размеры органов малого таза, и получивших широкое распространение в практической медицине. При гинекологическом осмотре оценивают: 1) положение (смещение вправо, влево, по средней линии) и изгиб (кпереди, кзади, срединное положение) матки; 2) форму шейки матки (цилиндрическая, деформированная, сглаженная); 3) размеры тела матки (больше возрастной нормы, нормальных размеров, меньше возрастной нормы) и другие. При ультразвуковом исследовании шейки и тела матки оценивают различные параметрические и непараметрические характеристики согласно стандартному протоколу.
Недостатком существующих способов является оценка анатомических особенностей шейки и тела матки без акцента на возможных рисках внутриматочных манипуляций (в т.ч. внутриполостной гамма-терапии) в отсутствие диагностического алгоритма. При этом гинекологический осмотр зачастую носит субъективный характер, а стандартный протокол УЗИ не включает в себя определение угла флексии матки.
Известен способ установки систем внутриполостной гамма-терапии «в слепую», включающий проведение гинекологического осмотра и трансабдоминального ультразвукового исследования накануне манипуляции. Введение центрального эндостата в полость матки осуществляется врачом с учетом полученных данных без ультразвукового сопровождения (Prabhakar GS, Revannasiddaiah S, Susheela SP, Anbumani S. Uterine perforation during intracavitary brachytherapy for carcinoma of the cervix. BMJ Case Rep. 2012 Dec 13;2012. pii: bcr2012007830. doi: 10.1136/bcr-2012-007830), (Rangarajan R. Incidence of Suboptimal Applicator Placement and the Resulting Dosimetric Impact in Image-Based Intracavitary Brachytherapy. J Med Phys. 2018 Jul-Sep; 43(3):168-172. doi: 10.4103/jmp.JMP_28_18).
Недостатком этого известного способа является высокий риск развития перфорации матки, что может привести не только к серьезным повреждениям органов малого таза, но и к неудовлетворительному дозовому распределению (Bahadur YA, Eltaher MM, Hassouna AH, Attar MA, Constantinescu C. Uterine perforation and its dosimetric implications in cervical cancer high-dose-rate brachytherapy. J Contemp Brachytherapy. 2015 Feb; 7(1):41-7. doi: 10.5114/jcb.2015.48898. Epub 2015 Feb 4.).
Известен способ установки систем внутриполостной гамма-терапии под контролем ультразвукового исследования, включающий введение центрального эндостата в полость матки одновременно с трансабдоминальным ультразвуковым исследованием. Центральные эндостаты подбираются не до, а в процессе манипуляции с учетом данных трансабдоминального ультразвукового исследования (Davidson МТ, Yuen J, 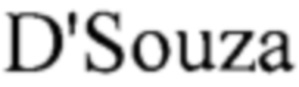 DP, Radwan JS, Hammond JA, Batchelar DL. Optimization of high-dose-rate cervix brachytherapy applicator placement: the benefits of intraoperative ultrasound guidance. Brachytherapy. 2008 Jul-Sep; 7(3):248-53. doi: 10.1016/j.brachy.2008.03.004).
DP, Radwan JS, Hammond JA, Batchelar DL. Optimization of high-dose-rate cervix brachytherapy applicator placement: the benefits of intraoperative ultrasound guidance. Brachytherapy. 2008 Jul-Sep; 7(3):248-53. doi: 10.1016/j.brachy.2008.03.004).
Недостатком этого известного способа является подбор центрального эндостата уже в процессе манипуляции; способ не предназначен для определения факторов риска перфорации матки и их прогнозирования до манипуляции. Также отсутствует алгоритм действий врача ультразвуковой диагностики и врача, выполняющего манипуляцию.
В качестве ближайшего аналога принят способ установки систем внутриполостной гамма-терапии с ультразвуковой ассистенцией у больных раком шейки матки, описанный Watkins JM et al. (Watkins JM, Kearney PL, Opfermann KJ, Ackerman SJ, Jenrette JM, Kohler MF. Ultrasound-guided tandem placement for low-dose-rate brachytherapy in advanced cervical cancer minimizes risk of intraoperative uterine perforation. Ultrasound Obstet Gynecol. 2011 Feb;37(2):241-4. doi: 10.1002/uog.8805), состоящий в проведении трансабдоминального ультразвукового исследования во время манипуляции с последующим подбором и установкой центрального эндостата под трансабдоминальным ультразвуковым контролем.
Недостатком ближайшего аналога является, во-первых, проведение ультразвукового исследования без использования трансвагинального датчика, во-вторых, уже в процессе манипуляции, - что исключает оценку степени риска перфорации матки непосредственно перед манипуляцией во всей совокупности.
На основании проведенного автором предлагаемого изобретения ретроспективного анализа историй болезни 60 больных раком шейки матки, получавших лучевое лечение по радикальной программе, выявлены основные и дополнительные факторы риска перфорации матки.
Задачей изобретения является минимизация риска перфорации матки при внутриполостной гамма-терапии с использованием центрального эндостата.
Поставленная задача решается благодаря тому, что в основу положено использование точной информации об измененной анатомии шейки и тела матки, оценка степени риска их ятрогенного повреждения и индивидуальный подбор центрального эндостата непосредственно перед манипуляцией с применением не только гинекологического осмотра и ультразвукового исследования трансабдоминальным датчиком, но и трансвагинального ультразвукового исследования. Трансвагинальное ультразвуковое исследование проводится по собственному алгоритму (схема 1, схема 2) с акцентом на выявлении основных и дополнительных факторов риска перфорации матки с целью определения степени риска (высокий, умеренный и низкий риск). Аналог в других известных способах автором не обнаружен.
Предложенный способ отличается от существующих наличием четкого алгоритма действий, как врача ультразвуковой диагностики, так и врача, выполняющего манипуляцию, что экономит время проведения манипуляции, позволяет сконцентрировать внимание врачей на ее существенных деталях и призвано снизить риск ятрогенных повреждений матки во время внутриполостной гамма-терапии. Описанный подход имеет задачей минимизировать риск перфорации матки на всех этапах манипуляции, спрогнозировать ее длительность и техническое обеспечение.
Сущностью предложенного способа является последовательное проведение гинекологического осмотра и трансвагинального ультразвукового исследования непосредственно перед внутриматочной манипуляцией для выявления основных и дополнительных факторов риска перфорации матки и определения степени этого риска по предложенным собственным алгоритмам:
- Алгоритм определения степени риска перфорации матки. Сокращения: ц/к - цервикалъный канал. Примечания: * - при антефлексии измеряется задняя стенка, при ретрофлексии - передняя; ** - дополнительные факторы риска перфорации матки - атрезия внутреннего зева, сглаженная шейка матки, а также любая деформация полости матки (Фигура 4.);
- Алгоритм поиска дополнительных факторов риска перфорации матки. Сокращения: УЗ - ультразвуковая; ШМ - шейка матки; ДШМ - длина шейки матки; ГЭ - гиперэхогенньа (Фигура 5.).
Способ определения степени риска перфорации матки при внутриполостной гамма-терапии заключается в следующем:
1. Последовательное проведение гинекологического осмотра и трансвагинального ультразвукового исследования непосредственно перед манипуляцией (до фиксации шейки матки пулевыми щипцами, а если это не планируется - до зондирования матки).
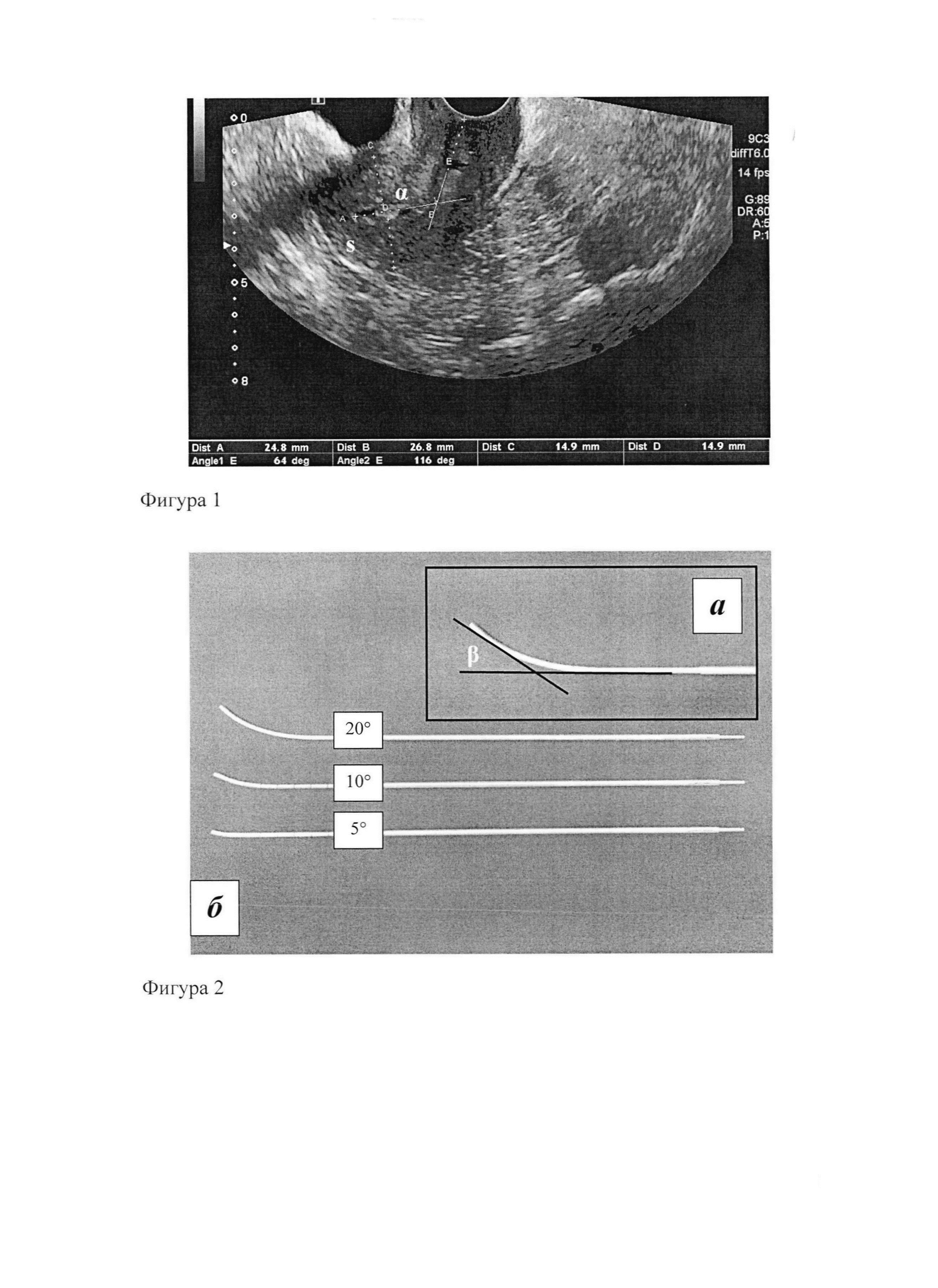
2. При трансвагинальном исследовании определяют основные факторы риска перфорации матки - изгиб матки и толщину стенки матки - согласно собственному алгоритму: а) проведение осей тела и шейки матки; б) определения угла а между осями; в) определение толщины стенки матки, противолежащей оси цервикального канала (для антефлексии - задней, при ретрофлексии - передней стенки) (Фигура 1., Фигура 4.). При этом гиперфлексию матки диагностируют при угле флексии матки α≤135°, тонкую стенку при s≤15 мм. При значениях угла флексии матки α>135° и толщины стенки s>15 мм диагностируют соответственно нормофлексию и нормальную стенку матки.
3. В случае одновременного сочетания гиперфлексии и тонкой стенки диагностируют высокий риск перфорации матки, независимо от наличия или отсутствия дополнительных факторов риска. В остальных случаях производится оценка дополнительных факторов по собственному алгоритму (Фигура 5.).
4. При сочетании нормофлексии и нормальной стенки в отсутствие дополнительных фактором риска диагностируют низкий риск перфорации матки. При сочетании нормофлексии, нормальной стенки и дополнительного(ных) фактора(ров) риска диагностируют умеренный риск перфорации матки. Реципрокные сочетания угла флексии и толщины стенки (гиперфлексия и нормальная стенка, нормофлексия и тонкая стенка) в отсутствие дополнительных факторов риска обусловливают умеренный риск перфорации матки, а при их наличии - высокий риск.
5. Длину шейки матки и тела матки определяют по общепринятой методике и вместе с данными гинекологического осмотра учитывают в дальнейшем при зондировании матки.
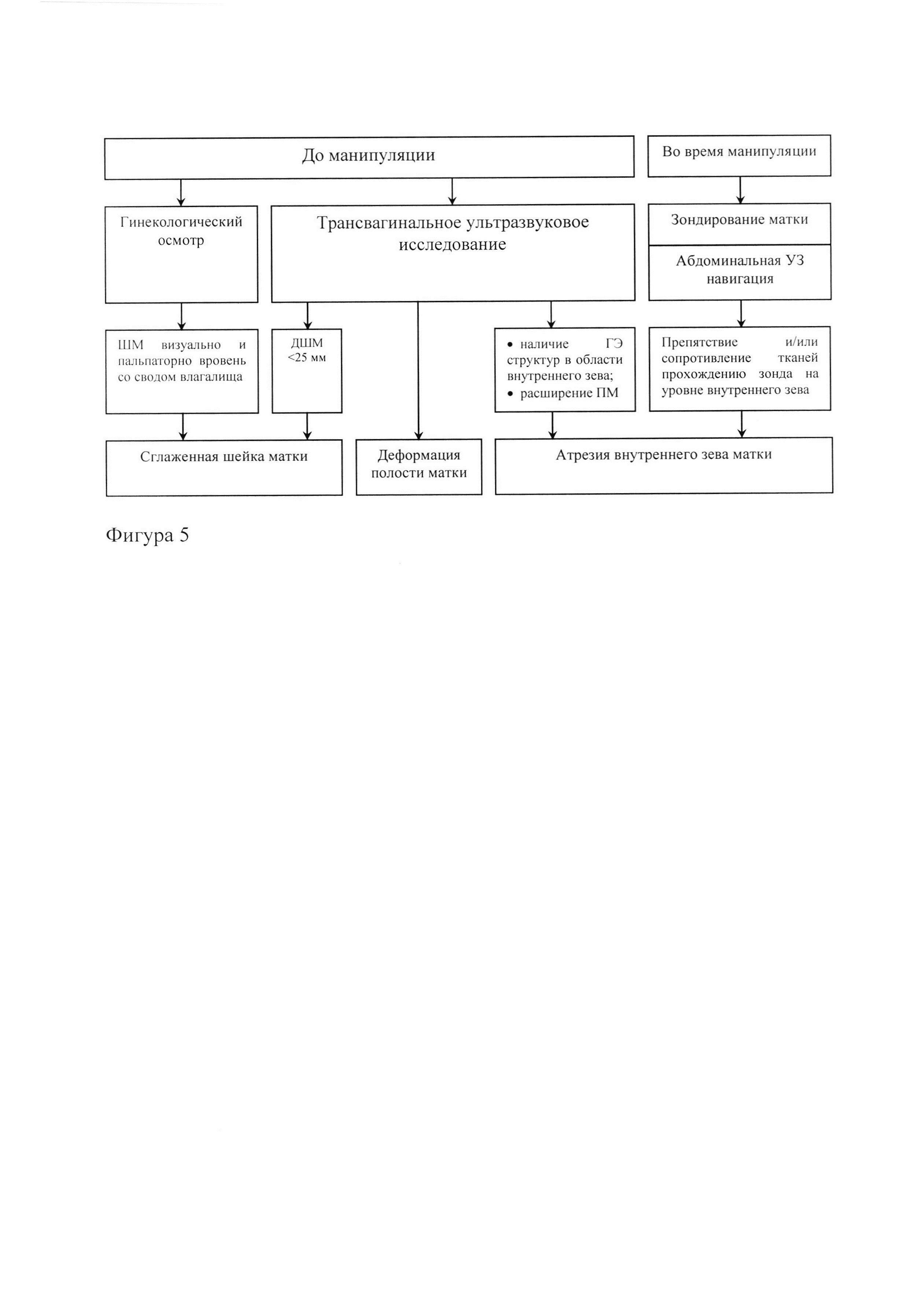
6. Помимо длины для индивидуального подбора центрального эндостата учитывают и угол (а) флексии матки, в зависимости от которого выбирается центральный эндостат с соответствующей кривизной (углом поворота касательной) - 20°, 10° и 5° (Фигура 2.).
7. С учетом полученных данных в ряде случаев может потребоваться изменение стандартного положения пациентки на гинекологическом кресле, что подчеркивает важность определения вышеописанных параметров именно до манипуляции (пример 1).
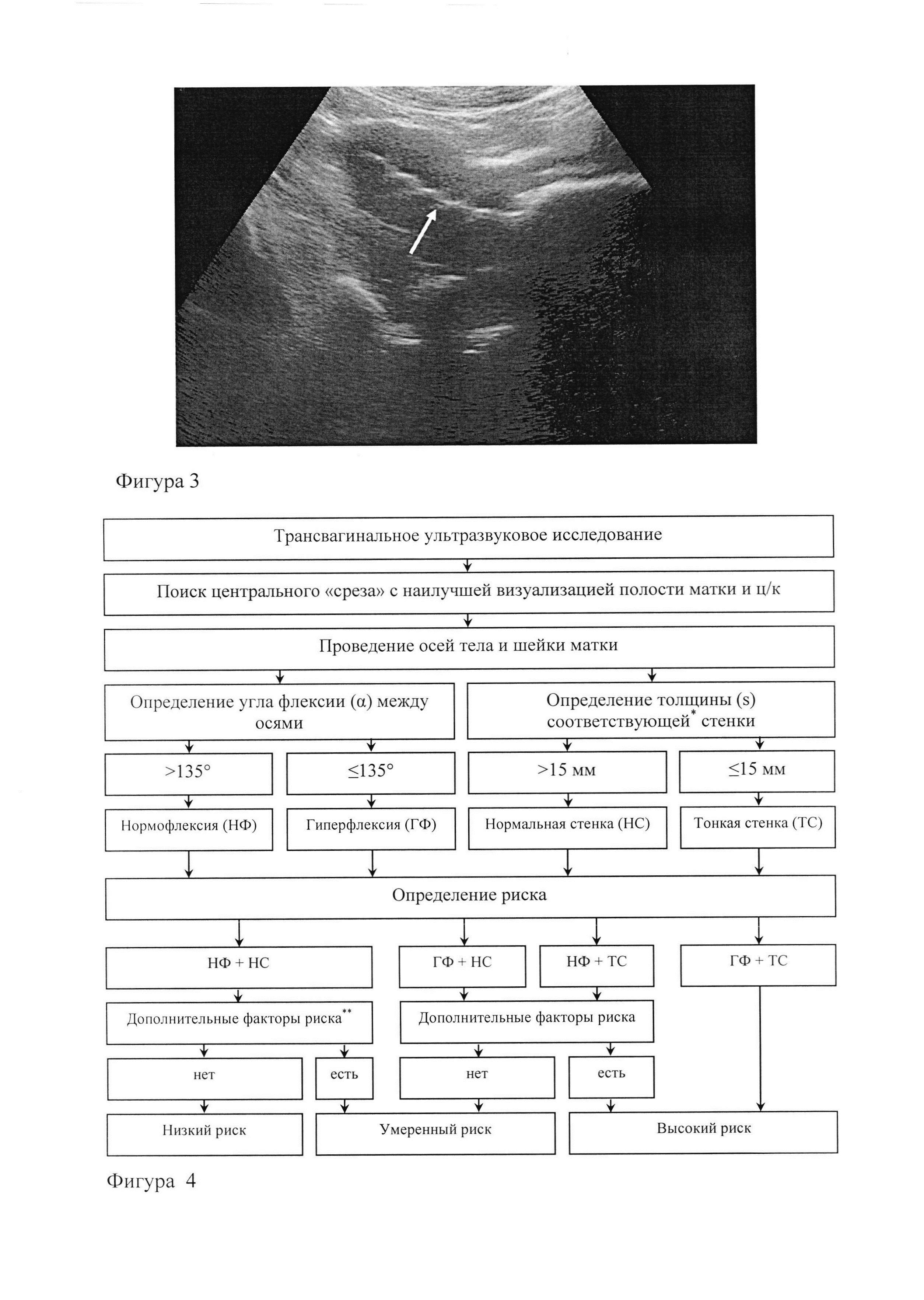
8. Все внутриматочные манипуляции (зондирование матки и установка центрального эндостата), а также установка боковых эндостатов (овоидов) проводят под ультразвуковым контролем с использованием абдоминального датчика (Фигура 3). Особое значение это приобретает в условиях сглаженной шейки матки, которая исключает возможность использования пулевых щипцов и существенно усложняет зондирование матки и установку центрального эндостата «вслепую». Зондирование матки во время манипуляции проводят всегда. Полученное значение отмечают установкой ограничителя на градуированный сантиметровой шкалой центральный эндостат для предотвращения перфорации дна матки.
Использование изобретения позволяет с высокой степенью точности определить угол флексии и толщину стенки матки, что в совокупности с дополнительными параметрами позволяет определить степень риска перфорации матки, индивидуально выбрать и установить центральный эндостат с минимальным риском ятрогенных повреждений. Более того, предлагаемый способ позволит повысить эффективность реализации планов внутриполостной гамма-терапии и, возможно, снизить риск прогрессирования заболевания.
Способ осуществляется следующим образом.
Во всех случаях сеанс внутриполостной гамма-терапии начинают с проведения гинекологического осмотра. Затем приступают к проведению трансвагинального ультразвукового исследования, в отличие от существующих методик. Определение факторов риска перфорации матки осуществляется при гинекологическом осмотре непосредственно перед сеансом, а также при ультразвуковом исследовании органов малого таза (в нашем случае на аппарате Aplio 500 Toshiba Medical Systems Corporation, Япония): трансвагинальном перед сеансами внутриполостной гамма-терапии (конвексный внутриполостной датчик с центральной частотой 6 МГц PVT-661VT, диапазон частот 3,6-8,8 МГц) и трансабдоминальном при ультразвуковой ассистенции сеансов внутриполостной-гамма-терапии (конвексный датчик с центральной частотой 3,75 МГц PVT-375BT, диапазон частот 1,9-6,0 МГц). Катетеризацию с последующим наполнением мочевого пузыря для проведения трансабдоминального ультразвукового исследования автор не проводил в целях исключения провокации цистита; на визуализацию аппликаторов в дальнейшем исследовании это не влияло.
При гинекологическом осмотре оценивают:
1) положение (смещение вправо, влево, по средней линии) и изгиб (кпереди, кзади, срединное положение) матки;
2) форму шейки матки (цилиндрическая, деформированная, сглаженная);
3) размеры тела матки (больше возрастной нормы, нормальных размеров, меньше возрастной нормы).
При ультразвуковом исследовании оценивают:
1) длину шейки матки;
2) длину тела матки;
3) изгиб матки;
4) толщину стенки тела матки.
Для определения степени риска перфорации матки автор применял собственный алгоритм оценки изгиба матки и толщины ее стенки при трансвагинальном ультразвуковом исследовании. Для зондирования матки применяли изогнутые и прямые градуированные сантиметровой шкалой металлические маточные зонды диаметром 3,5 мм. На этапе зондирования матки у пациенток с лейомиомой матки за счет деформации полости может быть выявлено несоответствие между длиной матки по данным ультразвукового исследования (ДМ-УЗИ) и длиной матки по маточному зонду (ДМ-З): ДМ-УЗИ>ДМ-З. Также на этапе зондирования, согласно представленному алгоритму, может быть выявлена атрезия внутреннего зева, не имеющая сонографических признаков на этапе трансвагинального УЗИ. Это следует расценивать, как повышающий фактор риска перфорации матки, при этом не влияющий на выбор формы и размера центрального эндостата, и не противоречащий сущности предложенного способа. При этом необходимо скорректировать действия и внимание врачей с поправкой на полученные данные. При гиперфлексии фиксация шейки матки пулевыми щипцами и осторожная осевая тракция позволяют в ряде случаев увеличить угол α до значений, превышавших 135°, и перевести гиперфлексию в нормофлексию. Однако при сглаженной шейке матки условия для наложения пулевых щипцов либо ограничены, либо и зачастую невозможны. В подобных ситуациях установка центрального аппликатора проводится без фиксации шейки матки.
Предлагаемый способ прошел клинические испытания в клинике ФГБОУ ДПО РМАНПО Минздрава России. Проведенные автором предлагаемого изобретения исследования 60 больных раком шейки матки, выявили следующие факторы риска ятрогенных повреждений матки и органов малого таза: сглаженная шейка матки (83,33±4,81%), тонкая маточная стенка (67,27±6,33%), гиперфлексия (угол (α) флексии ≥135°) матки (61,82±6,55%) и атрезия внутреннего зева (25,45±5,87%). При этом изолированно наблюдались только сглаженная шейка матки (16,36±4,99%) и тонкая маточная стенка (5,45±3,06%), в остальных наблюдениях имело место сочетание факторов риска в различных комбинациях. Сочетание всех факторов одновременно встречалось у 7 (12,73±4,49%) пациенток. Выявленная на этапе внутриполостной гамма-терапии деформация полости матки множественными узлами миомы (16,36±4,99) обусловила несоответствие между длинной матки по данным ультразвукового исследования и по зонду (ДМ-УЗИ>ДМ-З), а также влияет на выбор центрального эндостата в пользу 20° варианта. Это позволяет рассматривать деформацию полости матки, как дополнительный фактор риска ятрогенных повреждении, что также является аргументом в пользу ультразвуковой ассистенции внутриполостной гамма-терапии.
Сравнение предлагаемого и известного способа позволило сделать следующие выводы: 1) наиболее часто встречаются сглаженная шейка матки, тонкая стенка и гиперфлексия матки; 2) выявлена тенденция к сочетанию факторов риска между собой; 3) наличие факторов риска перфорации матки существенно влияет на тактику проведения сеанса внутриполостной гамма-терапии; 4) определение основных и дополнительных факторов риска до манипуляции позволяет оценить степень риска перфорации матки и произвести индивидуальный выбор центрального эндостата; 5) У3-ассистенция сеансов внутриполостной гамма-терапии должна явиться ее неотъемлемой частью не только для снижения риска перфорации органов малого таза, но и успешной реализации планов лучевого лечения больных.
Возможность осуществления заявляемого изобретения показана следующими примерами.
Пример 1
Больная В. 63 лет. Диагноз: Рак шейки матки cT2bN0M0 IIB ст., левосторонний параметрально-вагинальный вариант. Состояние после дистанционной лучевой терапии на фоне 3 курсов химиотерапии цисплатином 40 мг/м. Больной показано проведение внутриполостной гамма-терапии с установкой метрокольпостата под ультразвуковой навигацией введения центрального эндостата. Перед сеансом брахитерапии проведено гинекологическое исследование, которое с известной долей субъективности позволило оценить размеры матки и ее положение, в том числе изгиб кпереди. На этапе брахитерапии выполнено ультразвуковое исследование с использованием трансвагинального датчика. При этом выявлена гиперантефлексия матки (угол флексии 116°) и тонкая задняя стенка (9 мм) на фоне сглаженной шейки матки (длина шейки матки 13,4 мм). Риск ятрогенных повреждений высокий. Выбран центральный эндостат с углом поворота касательной 20°, введение осуществлялось при положении больной на гинекологическом кресле с выраженной литотомической позицией с максимально опущенным тазом и приведенным к животу бедрами для обеспечения оптимальной траектории зондирования и введения эндостата. Осторожное зондирование матки и установка центрального эндостата осуществлялось без фиксации шейки матки пулевыми щипцами, что существенно усложняло задачу, под контролем УЗИ по общепринятой методике в режиме реального времени с использованием абдоминального датчика. Предлагаемый способ отличает применение трансвагинального датчика перед зондированием и введением эндостата с определением существенных анатомических характеристик (угол флексии, толщина стенки), необходимых для выбора инструмента с высокой точностью (не методом подбора!), выбора положения пациентки на гинекологическом кресле, а также для определения степени риска ятрогенных повреждений (в т.ч. перфорации) матки.
Пример 2
Больная 3. 54 лет. Диагноз: Рак тела матки cT3bN0M0 IIIB ст. с переходом на шейку, инфильтрацией параметриев, метастазами во влагалище и яичники. Состояние после 6 курсов полихимиотерапии. Частичная ремиссия. Состояние после сочетанной лучевой терапии. Больной показано проведение внутриполостной гамма-терапии с установкой метрокольпостата под ультразвуковой навигацией введения центрального эндостата. Перед сеансом брахитерапии проведено гинекологическое исследование, которое с известной долей субъективности позволило оценить размеры матки и ее положение, в том числе изгиб кпереди. На этапе брахитерапии выполнено ультразвуковое исследование с использованием трансвагинального датчика. При этом выявлена нормофлексия матки (угол флексии 141°) и тонкая задняя стенка (9 мм). Дополнительные факторы риска перфорации выявлены не были. Риск ятрогенных повреждений определен, как умеренный. Выбран центральный эндостат с углом поворота касательной 20°, введение осуществлялось при обычном положении больной на гинекологическом кресле. Осторожное зондирование матки и установка центрального эндостата проведено при фиксированной пулевыми щипцами шейке матки, без затруднений, и осуществлялось под контролем УЗИ по общепринятой методике в режиме реального времени с использованием абдоминального датчика. Предлагаемый способ отличает применение трансвагинального датчика перед зондированием и введением эндостата с определением существенных анатомических характеристик (угол флексии, толщина стенки), необходимых для выбора инструмента с высокой точностью (не методом подбора!), а также для определения степени риска ятрогенных повреждений (в т.ч. перфорации) матки.
Описание чертежей:
Фигура 1. Трансвагинальное УЗИ: определение угла флексии матки (α=116°) и толщины стенки (s=14,9 мм).
Фигура 2. Стандартный комплект центральных аппликаторов: а - угол (β) поворота касательной; б - аппликаторы с углом β соответственно 5°, 10° и 20°. Видна градуированная сантиметровая шкала.
Фигура 3. Трансабдоминальное УЗИ: центральный аппликатор в полости матки (указан белой стрелкой →).
Фигура 4. Алгоритм определения степени риска перфорации матки. Сокращения: ц/к - цервикальный канал. Примечания: * - при антефлексии измеряется задняя стенка, при ретрофлексии - передняя; ** - дополнительные факторы риска перфорации матки - атрезия внутреннего зева, сглаженная шейка матки, а также любая деформация полости матки;
Фигура 5. Алгоритм поиска дополнительных факторов риска перфорации матки. Сокращения: УЗ - ультразвуковая; ШМ - шейка матки; ДШМ - длина шейки матки; ГЭ - гиперэхогенных.
Способ определения степени риска перфорации матки при внутриполостной гамма-терапии характеризующийся тем, что после проведения гинекологического осмотра и трансвагинального ультразвукового исследования органов малого таза выявляют факторы риска ятрогенного повреждения матки: основные - угол флексии, толщину стенки матки, и дополнительные - сглаженная шейка матки, деформация полости матки, атрезия внутреннего зева матки, - по результатам которых определяют степень риска перфорации матки, в случае одновременного сочетания гиперфлексии и тонкой стенки диагностируют высокий риск перфорации матки, независимо от наличия или отсутствия дополнительных факторов риска, при сочетании нормофлексии и нормальной толщины стенки в отсутствие дополнительных факторов риска диагностируют низкий риск перфорации матки, при сочетании нормофлексии, нормальной толщины стенки и дополнительного фактора риска диагностируют умеренный риск перфорации матки, в случае сочетания гиперфлексии и нормальной толщины стенки матки или нормофлексии и тонкой стенки матки при отсутствии дополнительных факторов риска расценивают как умеренный риск перфорации матки, а при их наличии - высокий риск перфорации матки.