Результат интеллектуальной деятельности: Способ оценки качества реконвалесценции при инфекционном мононуклеозе у детей
Вид РИД
Изобретение
Изобретение относится к области медицины, к детским инфекционным заболеваниям, может применяться в ранней диагностике осложнений и заболеваний у лиц, перенесших инфекционный мононуклеоз (ИМ), в клинико-лабораторной диагностике хронических форм ИМ.
Изобретение представляет собой способ оценки качества реконвалесценции после перенесенного инфекционного мононуклеоза путем комплексного динамического наблюдения за пациентами для раннего выявления возможного иммунодефицитного состояния, его последствий, других осложнений, а также оценки эффективности проводимой терапии.
Инфекционный мононуклеоз относится к заболеваниям, которые могут приводить к развитию вторичной иммунной недостаточности и, как следствие, к развитию серьезных осложнений. Большое количество работ посвящено лечению ИМ в острый период и ранний период реконвалесценции. Особенностью раннего периода реконвалесценции ИМ является то, что в большинстве случаев, на фоне развившегося иммунодефицитного состояния в течение первого года после перенесенной инфекции, дети часто болеют острыми респираторными заболеваниями, до 9-11 раз в год. Под маской респираторных инфекций не всегда удается диагностировать затяжную и хроническую форму ИМ, что в дальнейшем может привести к развитию осложнений и серьезных соматических заболеваний.
Вместе с тем, поздний период реконвалесценции больных ИМ в литературе представлен крайне скупо и, как правило, не описывает отдаленные (более года) периоды в неразрывной динамике. Согласно «Клиническим рекомендациям (протокол лечения) оказания медицинской помощи детям больным инфекционным мононуклеозом от 2013 года» разработанным ФГБУ НИИДИ ФМБА России, диспансеризация пациентов, перенесших инфекционный мононуклеоз, продолжается 12 месяцев. При анализе литературы установлено, что только в единичных работах исследователей встречаются данные о необходимости диспансерного наблюдения в течение 3-х и 5-и летнего периода (Катанахова Л.В., Потарская Е.В.).
По результатам собственных наблюдений за реконвалесцентами ИМ ЭБВ этиологии установлено, что иммунологические нарушения могут сохраняться до 5-6 лет. Большинство переболевших входили в группу часто болеющих детей, при этом острые респираторные заболевания носили затяжной характер. Через 2-3 года после перенесенного острого ИМ выявлялись дебюты таких заболеваний как бронхиальная астма, пиелонефрит, заболевания крови и т.д., разные формы аллергии.
Зачастую на приеме у врача отсутствует единая картина заболевания в течение всего времени ее развития от первых признаков до полного излечения. Это связано с рядом причин: смена врачей, нерегулярность обследования, отсутствие записей в амбулаторной карте, разрозненность записей и др. В результате у лечащего в данный момент специалиста формируется неполное, фрагментарное представление о состоянии здоровья пациента и текущем заболевании. Вследствие чего становится затруднительным связать развитие соматических заболеваний с перенесенным ИМ и оценивать их как проявление осложнений ИМ. При этом в назначаемом лечении не предусматривается коррекция иммунодефицитного состояния и возможной реактивации ИМ.
По данным литературы описаны следующие варианты исхода инфекционного мононуклеоза:
1) клиническое выздоровление (ДНК вируса можно выявить только при специальном исследовании в единичных В-лимфоцитах или эпителиальных клетках);
2) бессимптомное вирусоносительство или латентная инфекция (вирус определяется в слюне или лимфоцитах при чувствительности метода ПЦР 10 копий в пробе);
3) хроническая рецидивирующая инфекция:
а) хроническая активная ВЭБ инфекция по типу хронического инфекционного мононуклеоза;
б) генерализованная форма хронической активной ВЭБ инфекции с поражением ЦНС, миокарда, почек и др.;
в) ВЭБ-ассоциированный гемофагоцитарный синдром;
4) стертые или атипичные формы ВЭБ - инфекции, которые могут проявляться в виде следующих состояний:
- длительный субфебрилитет неясного генеза;
- клиника вторичного иммунодефицитного состояния (проявляющаяся в виде рецидивирующих бактериальных, грибковых, часто микст-инфекций респираторного и желудочно-кишечного тракта, фурункулеза и др.);
- развитие онкологического (лимфопролиферативного) процесса (множественные поликлональные лимфомы, назофарингеальная карцинома, лейкоплакия языка и слизистых ротовой полости, рак желудка и кишечника и др.);
- развитие аутоиммунного заболевания (системной красной волчанки, ревматоидного артрита, синдрома Шегрена и др). Следует отметить, что две последние группы заболеваний могут развиваться через 2-3 года и более после инфицирования;
- ВЭБ может играть важную роль в возникновении синдрома хронической усталости.
Анализ медицинских патентов и научной литературы выявил следующие способы наблюдения за реконвалесцентами инфекционного мононуклеоза. Ряд исследователей ставят перед собой задачу по прогнозированию течения инфекционного мононуклеоза, что дает возможность практикующим врачам обратить пристальное внимание на пациента, но не дает рекомендаций по дальнейшему ведению и наблюдению. Прогнозирование, как правило, направлено на течение заболевания в острый период, и в дальнейшем врач может предполагать, что тяжелая форма заболевания повлечет за собой развитие осложнений и переход в хроническую форму. При этом легкая форма инфекционного мононуклеоза остается без должного внимания в период ранней и поздней реконвалесценции. Эффективность лечения с применением иммуномодулирующих препаратов и без них в большинстве случаев оценивается быстротой исчезновения симптомов в острый период заболевания, при этом не уделяется внимание развитию впоследствии осложнений, рецидивов и хронического течения. В литературе отсутствуют наглядные методы динамической оценки течения периода реконвалесценции, для создания которой врачу необходимо проводить длительный анализ данных амбулаторной карты, что не всегда возможно при ограниченном времени приема и высокой лечебной нагрузке, разрозненности данных.
Описан способ прогнозирования течения инфекционного мононуклеоза у детей, включающий отбор пробы биологической жидкости и ее исследование. Пробу отбирают со слизистой ротоглотки, разводят ее в соотношении 1:1 физиологическим раствором, выдерживают в диагностической ячейке 20-24 ч, затем микроскопируют в поляризационном свете. При выявлении разветвленных морфоструктур конфокальных доменов и анизотропных структур в виде нитей прогнозируют благоприятное течение инфекционного мононуклеоза, а при выявлении пластовых конфокальных доменов с обильным черным налетом и анизотропными структурами в виде густой сети нитей и сферолитов прогнозируют неблагоприятное течение инфекционного мононуклеоза у детей (Пат. RU 2279677, МПК G01N 33/483. Способ прогнозирования течения инфекционного мононуклеоза у детей / Г.В. Плаксина, Н.Г. Морозова, Л.А. Галкина, Л.В. Феклисова, С.П. Казакова - Государственное учреждение Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского. - Бюл. №19 - публ. 10.07.2006 г.).
Недостатки способа заключаются в том, что он направлен на прогнозирование течения заболевания, что дает возможность врачу более внимательно отнестись к данному больному, но не дает возможности отследить ни эффективность лечения, ни характер течения заболевания.
Известен способ прогнозирования тяжести ИМ различной этиологии у детей, включающий оценку иммунологических параметров методом иммуноферментного анализа, отличающийся тем, что на ранних сроках заболевания определяют уровень сывороточных цитокинов: интерлейкин-2, интерлейкин-6, интерлейкин-8. В период начала заболевания (с 1-го по 3-й день болезни) при уровне интерлейкина-6 ниже 160 пг/мл, интерлейкина-8 ниже 200 пг/мл и интерлейкина-2 ниже 20 пг/мл прогнозируют среднетяжелую форму ИМ, вызванного вирусом Эпштейна-Барр. При значении интерлейкина-6 ниже 90 пг/мл, интерлейкина-8 ниже 60 пг/мл, интерлейкина-2 ниже 35 пг/мл прогнозируют среднетяжелую форму ИМ, вызванного цитомегаловирусом. В период ранней реконвалесценции (с 14-го по 16-й день болезни) при ИМ, вызванном вирусом Эпштейна-Барр, интерлейкин-6 определяют ниже 15 пг/мл, интерлейкин-8 - ниже 50 пг/мл, интерлейкин-2 - ниже 90 пг/мл. При значениях интерлейкина-6 ниже 30 пг/мл, интерлейкина-8 ниже 30 пг/мл интерлейкина-2 ниже 90 пг/мл прогнозируют среднетяжелую форму ИМ, вызванного цитомегаловирусом. Тяжелую форму ИМ, вызванного вирусом Эпштейна-Барр, прогнозируют в начале заболевания (с 1-го по 3-й день болезни) при уровне интерлейкина-6 выше 1075 пг/мл, интерлейкина-8 выше 910 пг/мл, интерлейкина-2 выше 70 пг/мл (Пат. RU 2360255, МПК G01N 33/68, G01N 33/53. Способ прогнозирования тяжести инфекционного мононуклеоза различной этиологии у детей / В.А. Шаркова, А.В. Гордеец, О.Г. Савина. - ГОУ ВПО ВГМУ Росздрава. - Бюл. №18, опубл. 27.06.2009 г.).
Данный способ также позволяет врачу заранее предположить тяжесть течения заболевания, однако требует дополнительных финансовых затрат на исследование цитокинов, что в широкой практике не везде применимо.
Также аналогом является работа по определению степени тяжести хронического инфекционного мононуклеоза. В нем предложен способ определения степени тяжести хронического инфекционного мононуклеоза у детей, включающий оценку клинических признаков: выраженность астении, частота острых респираторных заболеваний в год, размеры печени, степень гипертрофии миндалин. Также данный способ отличается тем, что в нем определяют гематологические критерии: относительное содержание атипичных мононуклеаров, моноцитов и лимфоцитов, серологические критерии: наличие диагностического титра иммуноглобулины класса М (IgM) к капсидному и иммуноглобулины класса G (IgG) к ядерному антигену ВЭБ, определяют значения линейно-классификационных функций, специфичные для легкой формы (ЛКФ1), среднетяжелой (ЛКФ2) и тяжелой формы (ЛКФ3) хронической Эпштейна-Барр и цитомегаловирусной инфекции по формулам:
ЛКФ1=-17,9+3,3Х1-3⋅Х2+1,4⋅Х3+0,9Х4+2,5Х5+7,8Х6+0,6Х7+0,45Х8-1,85X9
ЛКФ2=-38,7+8,3X1+3,3X2+2,3X3+1,25X4+5,45X5+11,5X6+0,94X7+0,6X8-2,7X9
ЛКФ3=-54,0+12,5X1+4,8X2+3,1X3+1,8X4+7,8X5+12,6X6+0,9X7+0,63X8-3,9X9,
где X1 - выраженность астении: отсутствие симптомов астении - 0 баллов, умеренная астения, проявляющаяся повышенной утомляемостью - 1 балл, выраженная астения, проявляющаяся такими симптомами как слабость, сонливость, боли в мышцах после физической нагрузки - 2 балла; Х2 - увеличение размеров печени в сантиметрах, Х3 – частота острых респираторных заболеваний в год, Х4 - относительное содержание атипичных мононуклеаров в гемограмме в %; Х5 - определение IgM к капсидному антигену ВЭБ в диагностическом титре при серологическом исследовании крови - 1 балл, отрицательный результат исследования - 0 баллов; Х6 - определение IgG к ядерному антигену ВЭБ в диагностическом титре при серологическом исследовании крови - 1 балл, отрицательный результат исследования - 0 баллов; Х7 - относительное содержание моноцитов в гемограмме в %; Х8 - относительное содержание лимфоцитов в гемограмме (например, 65%); Х9 - степень гипертрофии небных миндалин: не гипертрофированы - 0 баллов, гипертрофия 1 степени - 1 балл, 2 степени - 2 балла, 3 степени - 3 балла и при ЛКФ1>ЛКФ2 и ЛКФ3 определяют легкую степень хронического инфекционного мононуклеоза, при ЛКФ2>ЛКФ1 и ЛКФ3 определяют среднетяжелую форму и при ЛКФ3>ЛКФ1 и ЛКФ2 определяют тяжелую форму (Пат. RU 2406433, МПК А61В 5/00. Способ определения степени тяжести хронического инфекционного мононуклеоза у детей / И.В. Бабаченко, А.С. Левина, С.Г. Григорьев. - Федеральное Медико-Биологическое Агентство Федеральное государственное учреждение научно-исследовательский институт детских инфекций. - Бюл. №35, опубл. 20.12.2010.).
Способ позволяет определить степень тяжести хронического ИМ по совокупности клинико-лабораторных показателей, но не позволяет оценить динамику течения инфекционного процесса.
Назначение изобретения создать способ мониторинга реконвалесценции при инфекционном мононуклеозе, позволяющий своевременно находить и выявлять отклонения в состоянии здоровья детей, перенесших ИМ, за счет более длительного периода наблюдения и своевременных врачебных осмотров, лаборатоных и параклинических обследований.
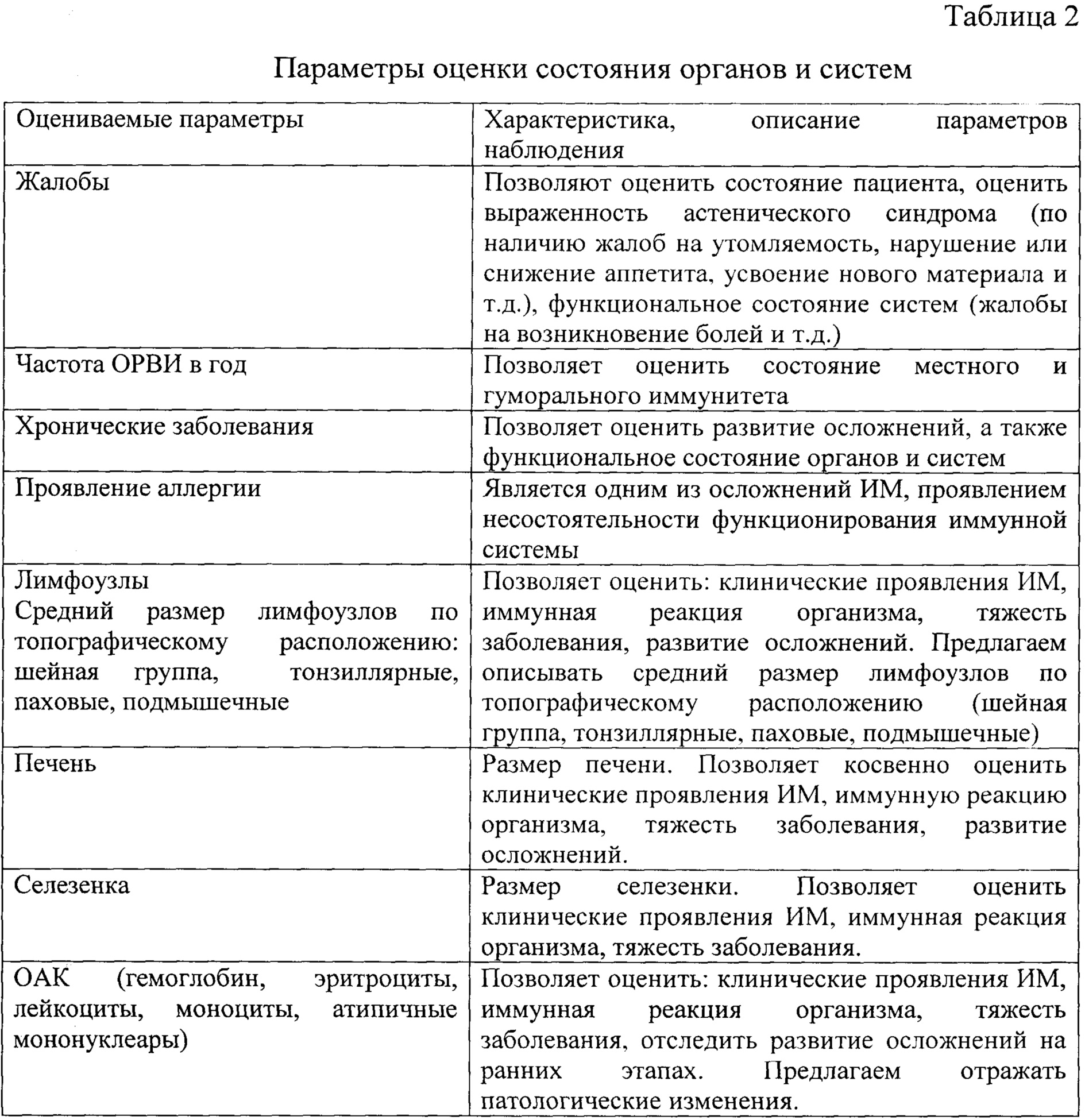
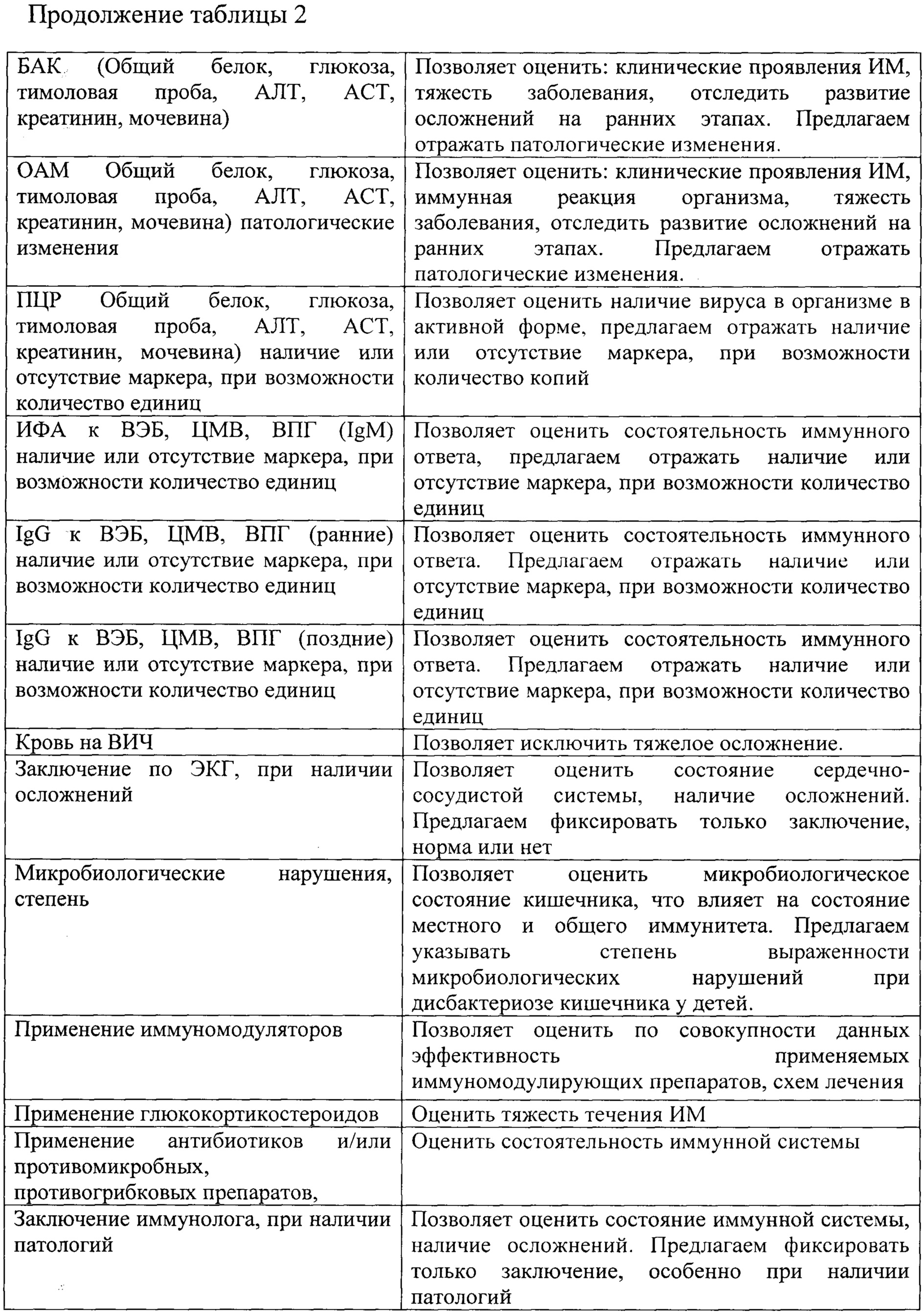
Назначение достигается способом мониторинга рековалесценции при инфекционном мононуклеозе у детей. Проводят определение клинических параметров: частота острых респираторных заболеваний в год, увеличение размеров печени, гематологических критериев - относительное содержание атипичных мононуклеаров, моноцитов и лимфоцитов; серологических критериев - наличие диагностического титра IgM к капсидному и IgG к ядерному антигену ВЭБ. Затем проводят оценку динамики течения инфекционного мононуклеоза по параметрам: жалобы, проявление аллергии, размеры лимфоузлов, размеры печени, селезенки, общий анадиз крови (OAK), биохимический анализ крови (БАК), общий анализ мочи (ОАМ) - через 1 мес.после обращения к врачу, 6 мес.и в последующем через каждые 6 мес.до 5 лет; частота ОРВИ в год, микробиологические нарушения, заключение иммунолога - через 1 год после обращения к врачу и каждый последующий год до 5 лет; ПЦР, ИФА, IgG ранние, IgG поздние к вирусу Эпштейна-Барр, цитомегаловирусу (ЦМВ), вирусу простого герпеса (ВПГ) - через 6 мес.после обращения к врачу, через 1 год и каждый последующий год до 5 лет, и при нормализации всех лабораторных и клинических показателей в течение года проводят снятия с диспансерного наблюдения.
Новизна изобретения:
1. Разработаны временные интервалы и кратность проведения врачебных осмотров, лабораторных и параклинических обследований.
2. Установлены основные параметры осмотра.
3. Установлен критерий снятия с диспансерного наблюдения, а именно нормализация всех лабораторных и клинических показателей в течение года.
Технический результат, достигаемый изобретением, заключается в следующем:
1. Разработанная нами форма динамического наблюдения позволит врачу сократить время на сбор данных по заболеванию, увидеть динамику и обобщить картину течения инфекционного процесса последующего за острым периодом заболевания.
2. Совокупность включенных в оценку клинико-лабораторных проявлений обеспечивает достоверную, точную и в короткие сроки дифференциальную диагностику хронической формы ИМ и осложнений ИМ, возникновение реинфекции.
3. Ранняя диагностика бессимптомной персистенции вируса в организме позволяет снизить риск развития рецидивов заболевания и выраженных иммунодефицитных состояний.
4. Способ позволяет оценить эффективность проводимой терапии и осуществить ее коррекцию любому практикующему врачу, как амбулаторно, так и в условиях стационара.
Для систематизации параметров предложен чек-лист «Лист динамического наблюдения за реконвалесцентами инфекционного мононуклеоза», являющийся приложением к амбулаторной карте пациента (Приложение 1, таблица 1). Данная форма наблюдения является унифицированной формой наблюдения за детьми, перенесшими ИМ ЭБВ этиологии, в течение 5-и летнего периода.
Лист динамического наблюдения за реконвалесцентами инфекционного мононуклеоза содержит:
- периоды наблюдения, что позволяет планировать следующую контрольную дату приема (через 1 мес., через 6 месяцев и в последующем через каждые 6 мес до 5 лет).
- основные клинико-лабораторные исследования и показатели для контроля состояния;
- данные о лекарственных средствах, назначенных пациенту: иммуномодуляторы, глюкокостероиды, антибиотики и/или противомикробные, противогрибковые препараты.
- заключение узких специалистов, необходимое для контроля развития тяжелых состояний: кардиолога, микробиолога, иммунолога, педиатра.
По данным ряда авторов («Болезни цивилизации (корь, ВЭБ-мононуклеоз) в практике педиатра»: руководство для врачей / В.Н.Тимченко, С.А. Хмилевская - Санкт-Петербург, СпецЛит. - 2017; «Клинические рекомендации по лечению ИМ у детей» (Оказания медицинской помощи детям больным инфекционным мононуклеозом: клинические рекомендации (протокол лечения) / ФГБУ НИИДИ ФМБА России; Сост.: Мартынова Г.П., Кузнецова Н.Ф., Мазанкова Л.Н., Шарипова Е.В. - 2013. - 70 с; Инфекционные болезни у детей: учебник для педиатрических факультетов медицинских вузов / под ред. проф. В.Н. Тимченко. - 3-е изд., испр. и доп. - Спб.: СпецЛит, 2008. С. 228), период диспансерного наблюдения за реконвалесцентами ИМ ЭБВ этиологии рекомендуется в течение 12 месяцев.
Особенностью нашего изобретения является то, что на основании разного характера течения заболевания, критерием снятия с диспансерного наблюдения в настоящей работе предлагается считать не временной интервал, а нормализацию всех лабораторных и клинических показателей в течение года.
Способ осуществляется следующим образом.
У пациента проводят сбор анамнеза, жалоб в момент обращения к врачу. Проводят клинический осмотр пациента с оценкой состояния всех органов и систем. Анализируют результаты анализов крови, мочи, ЭКГ пациента. В предложенной форме «Лист динамического наблюдения лиц, перенесших инфекционный мононуклеоз» (Приложение 1, таблица 1), с учетом результата осмотра и полученных результатов исследования, заполняются соответствующие графы.
Оценку динамики течения ИМ проводят по параметрам в определенный период времени, при этом такие параметры, как жалобы, проявление аллергии, размеры лимфоузлов, печени, селезенки, ОАК, БАК, ОАМ, применение иммуномодуляторов, глюкокортикостероидов, антибиотиков/противомикробных/противогрибковых препаратов - проводят через 1 мес. после обращения к врачу, 6 мес. и в последующем через каждые 6 мес.до 5 лет; частота ОРВИ в год, микробиологические нарушения, заключение иммунолога - через 1 год после обращения к врачу и каждый последующий год; ПЦР, ИФА, IgG ранние, IgG поздние к ВЭБ, ЦМВ, ВПГ - через 6 мес. после обращения к врачу, через 1 год и каждый последующий год. И при нормализации всех лабораторных и клинических показателей в течение года проводят снятия с диспансерного наблюдения.
Описание оцениваемых параметров обследования приведены в таблице 2.
Клинические примеры.
Пример 1.
Больной К., 2002 г. р. в 2008 году находился на лечении в ИБ с диагнозом «инфекционный мононуклеоз Эпштейна-Барр вирусной этиологии, тяжелая форма, острое не гладкое течение». Осложнение: двухсторонний гнойный отит.
Наблюдение за пациентом проводилось в течение 5 лет после выписки из стационара. Наблюдение за пациентом, как и в первом случае, проводилось по плану посещений, результаты динамического наблюдения представлены в форме Чек-листа.
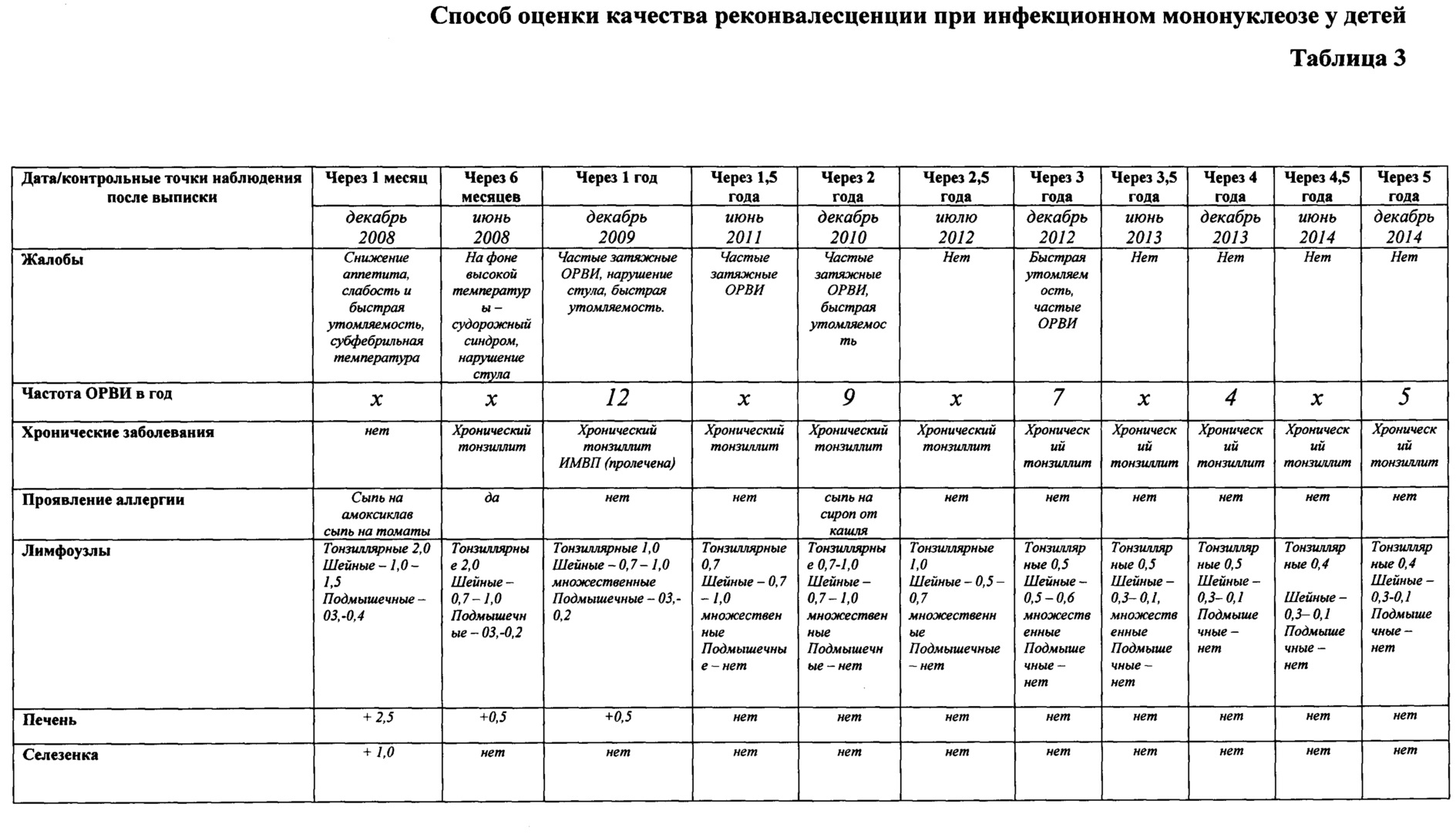
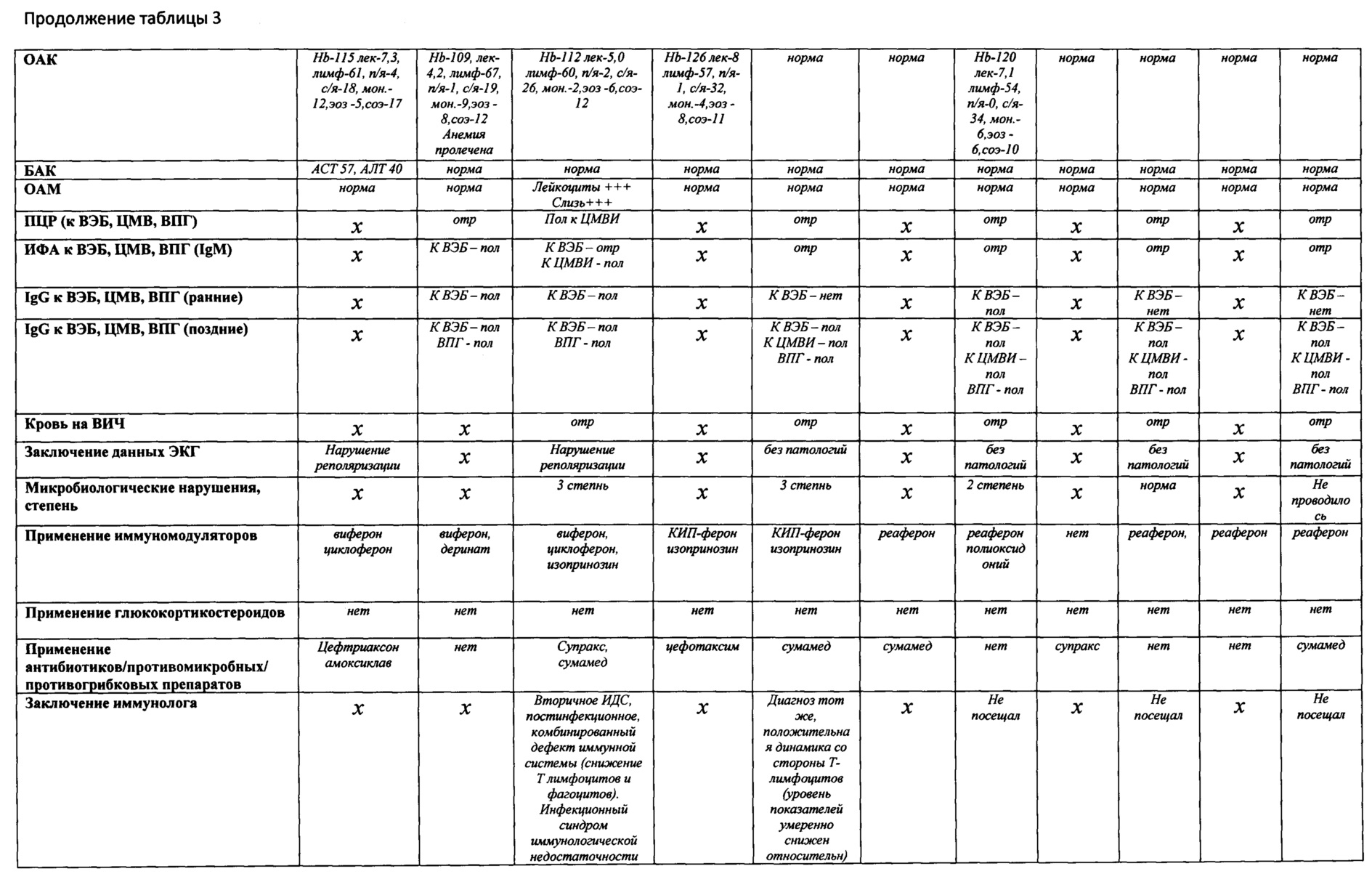
Заключение: на основании данных Чек-листа (Приложение 2, табл. 3) можно проследить, что IgM к ВЭБ сохранялись в течение 6 месяцев после перенесенного острого ИМ ВЭБ этиологии, что говорит о затяжном течении ИМ. Через год зарегистрированы острая цитомегаловирусная инфекция, пищевая и лекарственная аллергия, инфекция мочевыводящих путей. Размеры печени нормализовались через 1,5 года от начала заболевания ОИМ. Нормализация лабораторных показателей наступила через 2 года после перенесенного острого ИМ ВЭБ этиологии. Шейная группа лимфоузлов нормализовалась только через 3,5 года.
Через 3 года при обследовании обнаружены ранние IgG к ВЭБ. Это может косвенно свидетельствовать о реактивации ВЭБ-инфекции незадолго до обследования. Развернутой клинической картины инфекционного мононуклеоза у ребенка не было, но отмечались жалобы на слабость и быструю утомляемость, определялись увеличенные шейные лимфоузлы и синдром тонзиллита (сплено- и гепатомегалии не было).
Сформировался хронический тонзиллит.
По результатам динамического наблюдения нормализация клинико-лабораторных показателей наступила через 4 года после первого эпизода инфекционного мононуклеоза, пациента можно снять с диспансерного наблюдения. Необходимо отметить, что развитие заболеваний и длительно сохраняющийся лимфопролиферативный синдром являются проявлением иммунной недостаточности (подтвержденной результатами иммунологического обследования). Хроническое рецидивирующее течение инфекционного мононуклеоза позволяет предположить высокую вероятность повторных реактиваций заболевания и развития иммунносупрессии в дальнейшем, через большой промежуток времени. Пациенту необходимо рекомендовать проведение иммунологического и серологического контроля 1 раз в три года на фоне полного клинического здоровья. При возникновении частых острых респираторных заболеваний, аллергических, аутоиммунных и хронических соматических патологий - проведение дополнительно серологического обследования на ВЭБ, иммунного статуса с консультацией инфекциониста и иммунолога.
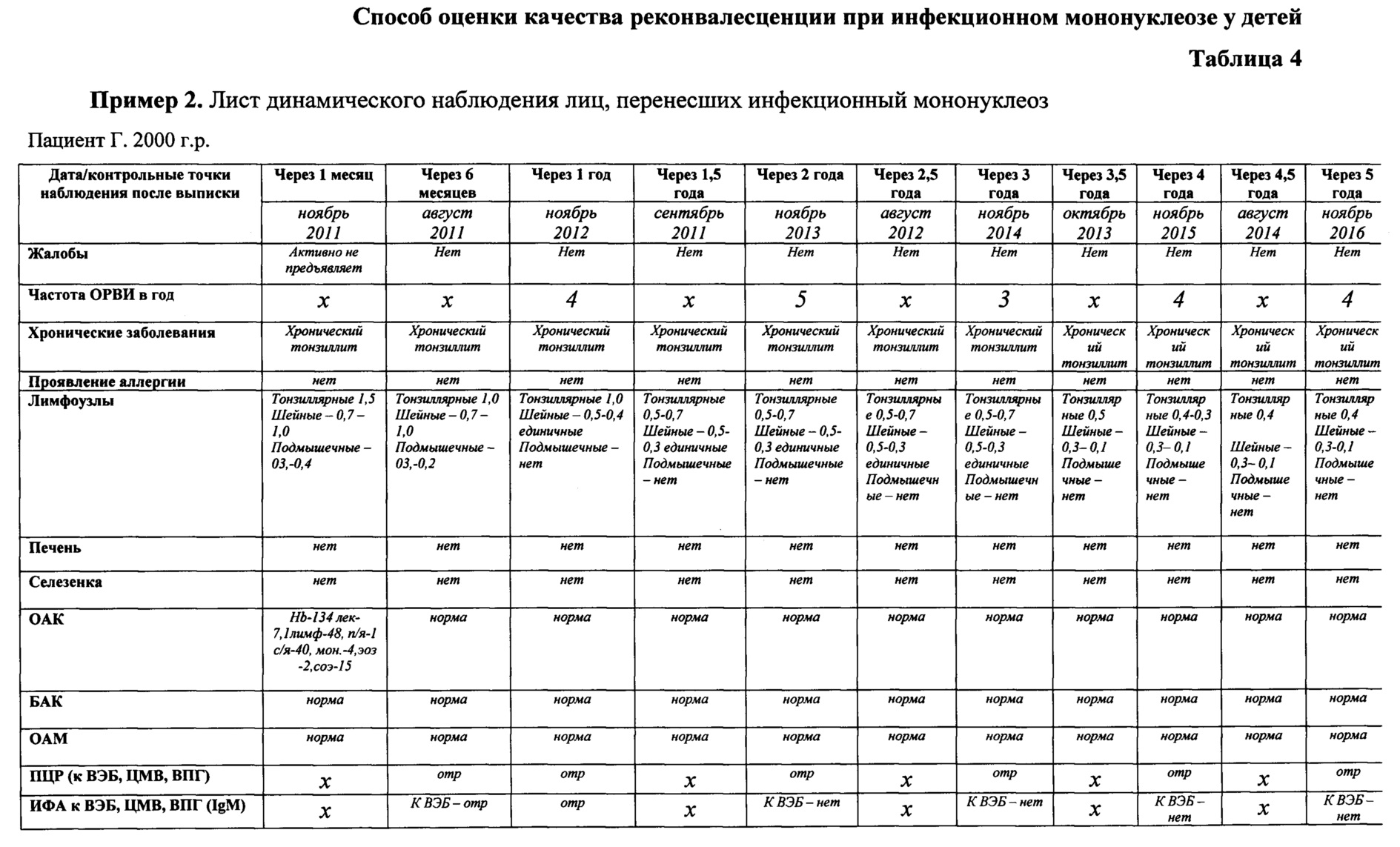
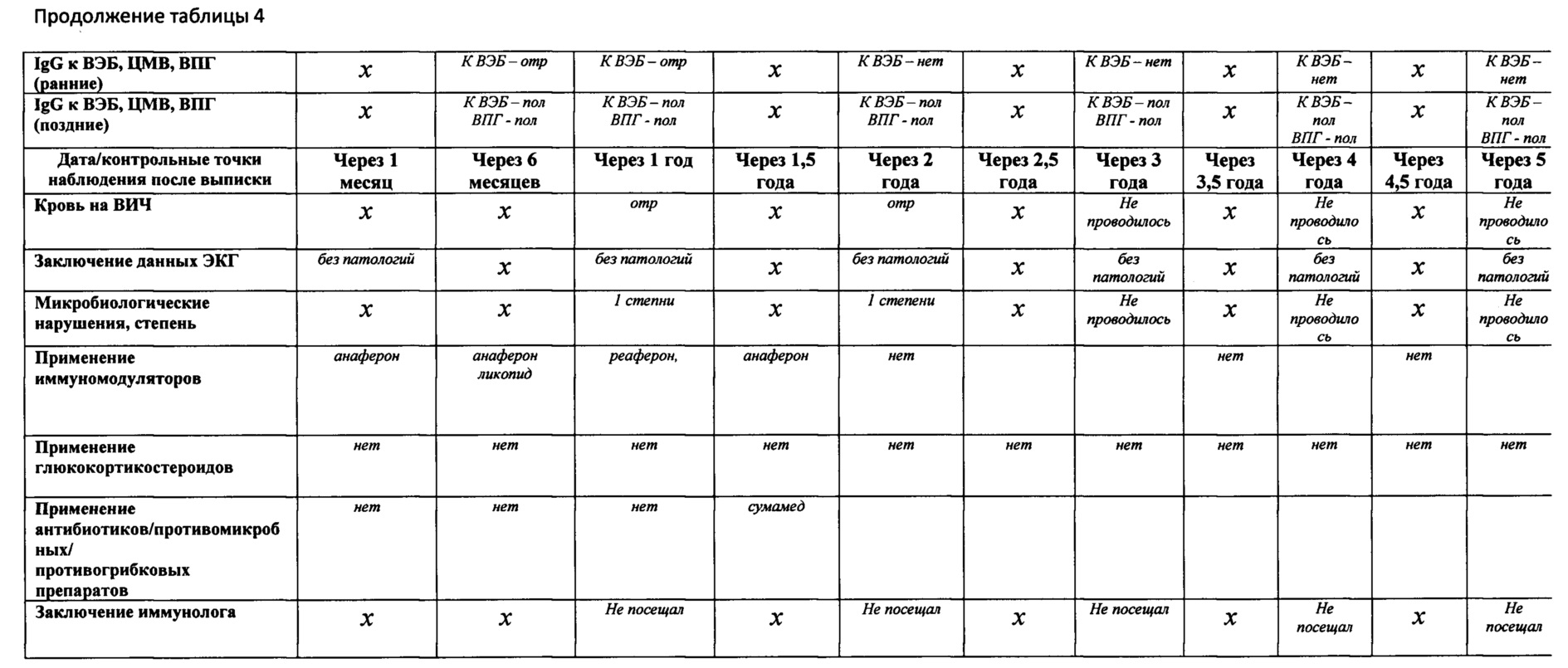
Пример 2.
Больной Г., 2000 г.р. Находился на амбулаторном лечении в детской поликлинике МСЧ №2 с диагнозом: «инфекционный мононуклеоз Эпштейна-Бар вирусной этиологии, легкая форма, острое гладкое течение». Наблюдение за пациентом проводилось в течение 5 лет после постановки диагноза ИМ ЭБВ этиологии. При постановке диагноза с пациентом был обсужден график посещения врача и дано направление для проведения контрольных анализов и консультации узких специалистов для следующего посещения.
Заключение: исход заболевания благоприятный. Заболевание протекало в легкой форме, период ранней реконвалесценции проходил гладко. По результатам динамического наблюдения пациента можно снять с диспансерного учета через 1 год после перенесенного ОИМ ВЭБ этиологии (Приложение 3, табл. 4).
Для наглядности показан период наблюдения в течение 5 лет.
ПРИЛОЖЕНИЕ 1
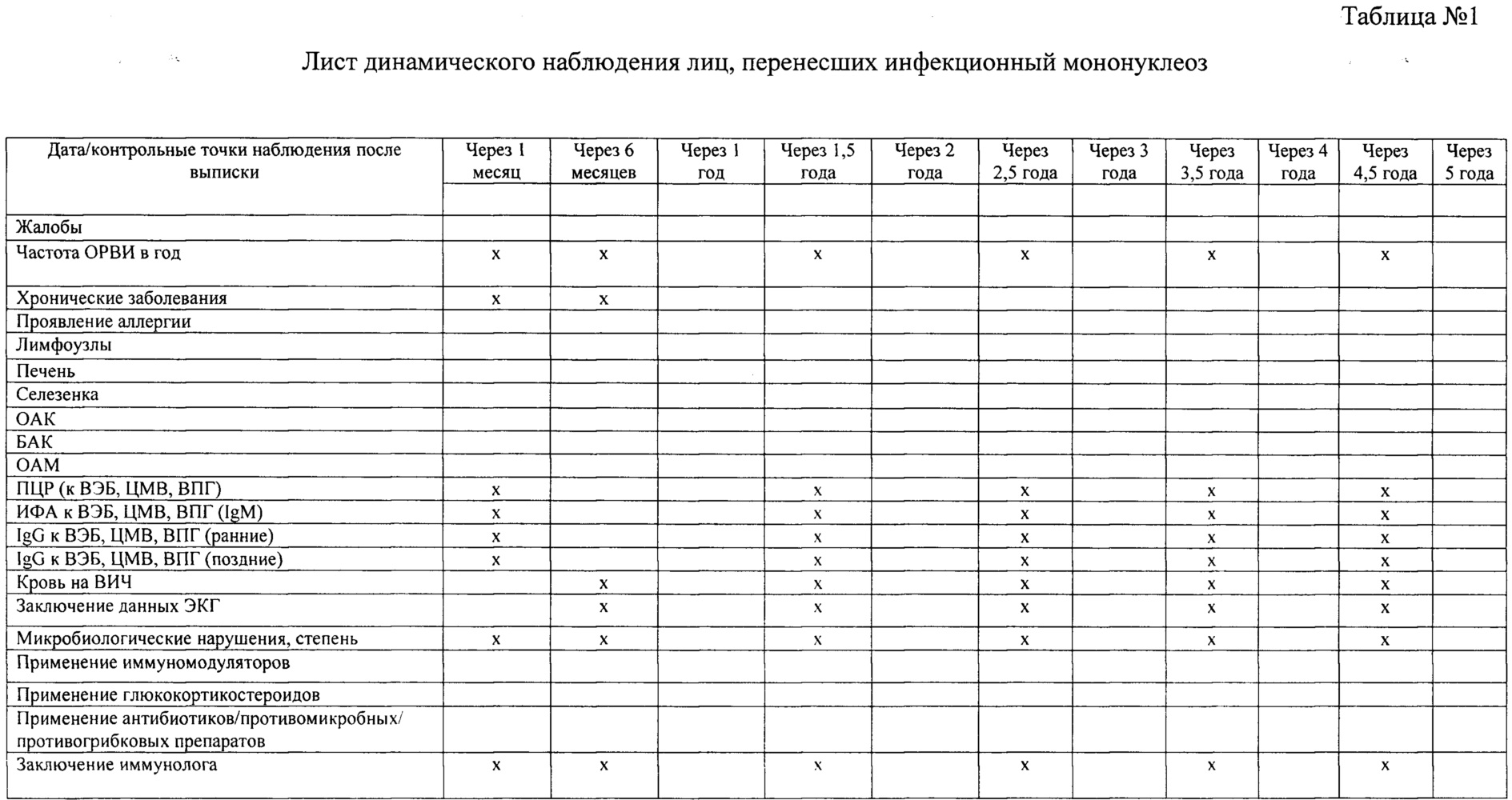
Примечание: «X» - заполнение не требует
ПРИЛОЖЕНИЕ 2
Пример 1. Лист динамического наблюдения лиц, перенесших инфекционный мононуклеоз Пациент К. 2002 г. р.
ПРИЛОЖЕНИЕ 3