Результат интеллектуальной деятельности: Способ визуализации результата хирургического лечения ювенильных ангиофибром носоглотки и основания черепа
Вид РИД
Изобретение
Изобретение относится к области медицины, а именно к онкологии, лучевой диагностике, детской хирургии и оториноларингологии, и предназначено для визуализации юношеских ангиофибром носоглотки и основания черепа.
Ювенильные ангиофибромы носоглотки и основания черепа (ЮАН и ОЧ) представляет собой редкую доброкачественную опухоль с преобладанием сосудистого компонента. Частота распространения варьирует в пределах от 0.05 до 0.5% всех новообразований головы и шеи. Впервые заболевание было описано Chauveau и Friedberg с соавторами, как лишенное капсулы образование состоящие из неравномерной сети кровеносных сосудов и фиброзной стромы. Чаще всего ЮНА встречаются у подростков мужского пола. Типичными симптомами являются безболезненная заложенность носа, рецидивирующий унилатеральный эпистаксис и объемное образование носоглоточной зоны. Опухоль может иметь локальный агрессивный характер, вызывая экстенсивное разрушение прилежащих тканей и ремоделирование костей. ЮАН и ОЧ имеют тенденцию к распространению в полость носа, околоносовые пазухи, орбиту, крылонебную, подвисочную ямки, окологлоточное пространство и в среднюю черепную ямку. В связи с преимущественно сосудистым формированием, течение заболевания может осложняться угрожающим жизни эпистаксисом, а хирургическое лечение часто сопровождается массивной кровопотерей.
В настоящее время основным видом лечения ЮАН и ОЧ является хирургический метод. Существуют различные способы лечения: эндоскопический, открытый или комбинированный способы. Успех хирургического лечения ЮАН во многом зависит от выбора доступа и способа хирургического лечения.
Для предоперационной диагностики ЮАН и ОЧ в настоящее время рутинно применяют мультиспиральную компьютерную томографию с контрастным усилением (МСКТ с КУ) и ангиографию. Хирургическое вмешательство при данной патологии не всегда приносит успешные результаты, так как далеко не всегда на основании полученных данных исследования возможно оценить анатомическое расположение опухоли или результаты ее резекции. В уровне техники не известны способы визуализации ЮАН и ОЧ, позволяющие досконально оценить картину роста опухоли как для планирования хирургического доступа, так и для оценки радикальности оперативных вмешательств, связанных с удалением ЮАН и ОЧ.
Так, из уровня техники известен способ визуализации юношеских ангиофибром носоглотки и основания черепа (Щурова И.Н. и др., Применение перфузионной КТ в диагностике юношеских ангиофибром основания черепа, Медицинская визуализация, №1, 2010 г., с. 17-25), заключающийся в проведении перфузионного КТ-исследования на мультиспиральном томографе. Контрастный препарат (концентрация йода - 350-370 мг/мл, объем - 40 мл) со скоростью введения 4 мл/с вводился с помощью автоматического инжектора в кубитальную вену. Для количественной оценки характеристик микроциркуляции использовались гемодинамические тканевые параметры: средняя скорость кровотока (cerebral blood flow, CBF), средний объем кровотока (cerebral blood volume, CBV), среднее время транзита крови (mean transit time, MTT), вычисленные из расчета на 100 г массы вещества ткани. Существенным недостатком способа являются то, что сами хирурги, не обладая навыками чтения мультипланарных рентгеновских изображений и полученных данных о микроциркуляции, сталкиваются с невозможностью оценки снимков своими силами, при отсутствии специалиста-рентгенолога со знанием особенностей визуализации ЮАН и ОЧ.
Также из уровня техники известен способ визуализации результата хирургического лечения юношеских ангиофибром носоглотки и основания черепа (Юношеские ангиофибромы основания черепа/ Оториноларингология/ Новообразования ЛОР-органов, статья из Интернет, найдено http://pactehok.ru/?cat=article&id=1918, найдено 20.02.2017 г.), принятый за прототип. Способ заключается в проведении мультиспиральной компьютерной томографии с использованием контрастного препарата и построением исходной трехмерной реконструкции челюстно-лицевой зоны до и после операции. Данный способ отличается информативностью, однако интерпретация полученных данных должна осуществляться специалистом-рентгенологом, обладающим навыками чтения данных МСКТ с контрастным усилением и знанием особенностей визуализации ЮАН и ОЧ. На практике, такие знания встречаются у врачей со специализацией в заболеваниях головы и шеи, крайне редко. Общие же специалисты-рентгенологи зачастую не владеют указанными навыками и часто трактуют гемостатические элементы лечения или рубцовую, или полипозную ткань в послеоперационной области, как остаточный компонент опухоли, приводя хирургов в известное замешательство и наоборот, часто пропускают небольшие фрагменты остаточной опухоли, что приводит к отсутствию своевременной повторной операции.
В связи с отсутствием капсулы, удаление опухоли единым блоком затруднено, что приводит к наличию остаточных компонентов и возникновению рецидивов заболевания. Учитывая доброкачественный характер заболевания, не редко опухоль удаляется фрагментарно, что делает невозможным морфологическую оценку края резекции. Сами хирурги, не обладая навыками чтения мультипланарных рентгеновских изображений, сталкиваются с невозможностью оценки снимков своими силами, при отсутствии специалиста рентгенолога.
Таким образом, существует потребность в способе результата хирургического лечения визуализации юношеских ангиофибром носоглотки и основания черепа, позволяющем объективно и точно произвести анатомо-топографическую оценку опухолевой ткани.
В соответствии с этим, техническим результатом является повышение точности оценки результата хирургического лечения ЮАН и ОЧ при помощи доступного и простого способа визуализации, что позволяет как планировать тактику и ход хирургического лечения, так и объективно оценивать результаты хирургического лечения пациентов с данным диагнозом.
Для достижения указанного технического результата в способе визуализации результата хирургического лечения юношеских ангиофибром носоглотки и основания черепа, заключающемся в проведении мультиспиральной компьютерной томографии с использованием контрастного препарата и построением исходной трехмерной реконструкции челюстно-лицевой зоны до и после хирургического лечения, из полученных данных выбирают серию снимков, соответствующих артериальной фазе накопления в программе для просмотра томограмм, при построении трехмерной реконструкции выбирают 16-битный цветной графический редактор, где на гистограмме по оси абсцисс отражены плотностные характеристики тканей, а по оси ординат степень непрозрачности пикселя, задают каждой опорной точке на гистограмме нужные координаты, начиная от более плотных, а именно, для белой опорной точки, соответствующей плотности костной ткани и контрастного вещества, значение плотностных характеристик выставляют в диапазоне 575-577, а значение степени непрозрачности 0,998; для красной опорной точки, соответствующей плотности сосудистого русла, значение плотностных характеристик выставляют в диапазоне 123-125, а значение степени непрозрачности 0,998; для черной опорной точки, соответствующей плотности мягких тканей, значение плотностных характеристик выставляют в диапазоне 103-105, а значение степени непрозрачности 0.000; для желтой опорной точки, соответствующей плотности менее плотных мягких тканей, значение плотностных характеристик выставляют в диапазоне 375-377, при этом значение степени непрозрачности располагают на линии гистограммы в заданном диапазоне плотностных характеристик; после получения трехмерной реконструкции с заданными параметрами удаляют лицевую часть черепа и выполняют серию срезов изображения во фронтальной плоскости, разворачивая трехмерную модель черепа в боковую проекцию и проводя линию первого среза по переднему краю крыловидного отростка клиновидной кости на уровне пересечения скуловой дуги и заднего края венечного отростка нижней челюсти, после чего снова строят трехмерную реконструкцию черепа из снимков, соответствующих артериальной фазе в цветном графическом редакторе с теми же характеристиками изображения и выполняют сагиттальный срез изображения со стороны роста опухоли в проекции ее наибольшего компонента, избегая попадания перегородки носа в срез.
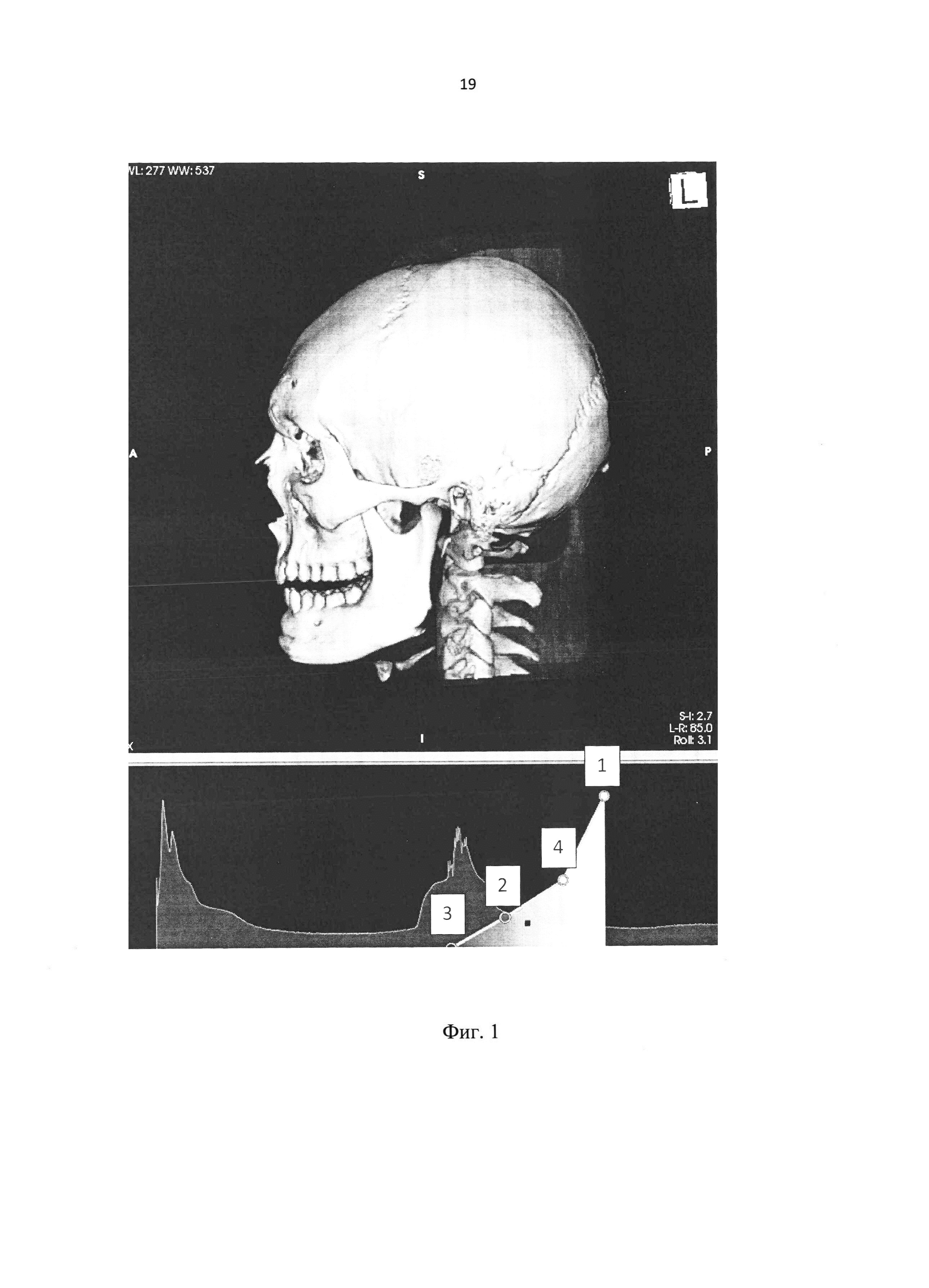
На фиг. 1 представлено 3-х мерное изображение после открытия в 16-битный цветной графический редактор (16-bit Color Look Up Table Editor -CLUT editor).
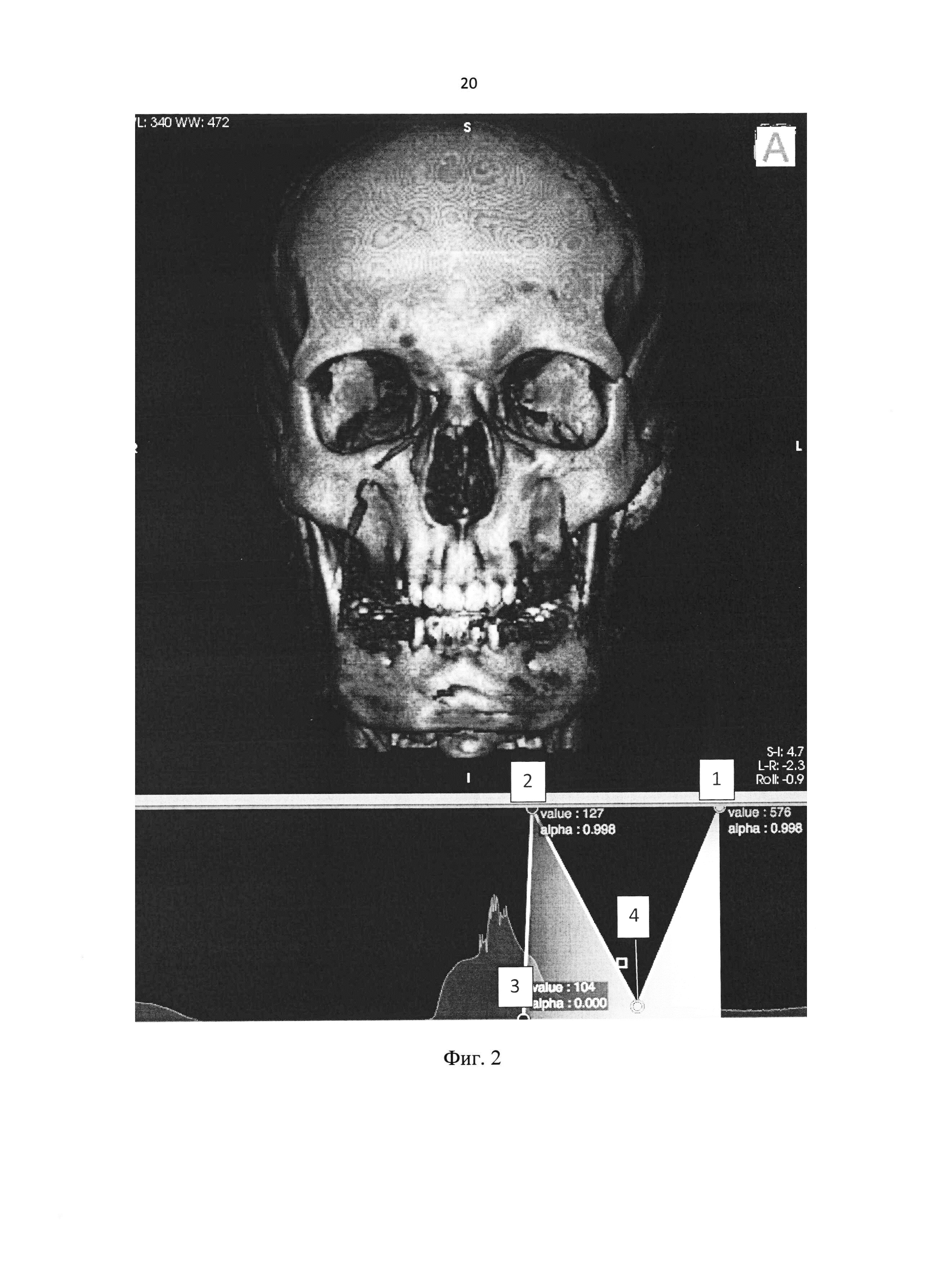
На фиг. 2 представлено расположение опорных точек (черной, красной, желтой и белой).
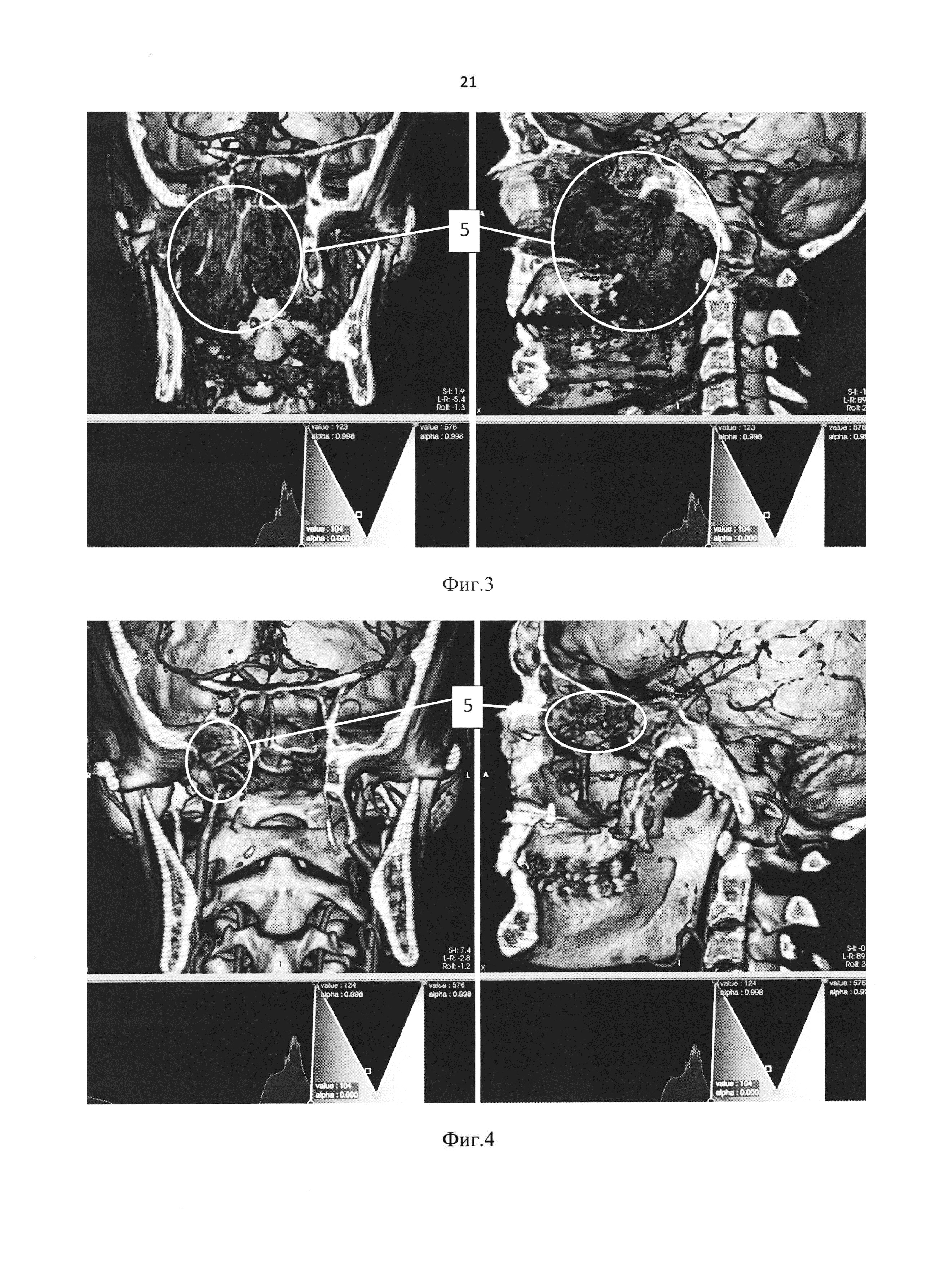
На фиг. 3 представлен клинический пример 1, трехмерная реконструкция КТ - ангиографии пациента с ювенильной ангиофибромой носоглотки и основания черепа до хирургического лечения.
На фиг. 4 представлен клинический пример 1, трехмерная реконструкция КТ - ангиографии пациента с ювенильной ангиофибромой носоглотки и основания черепа после хирургического лечения.
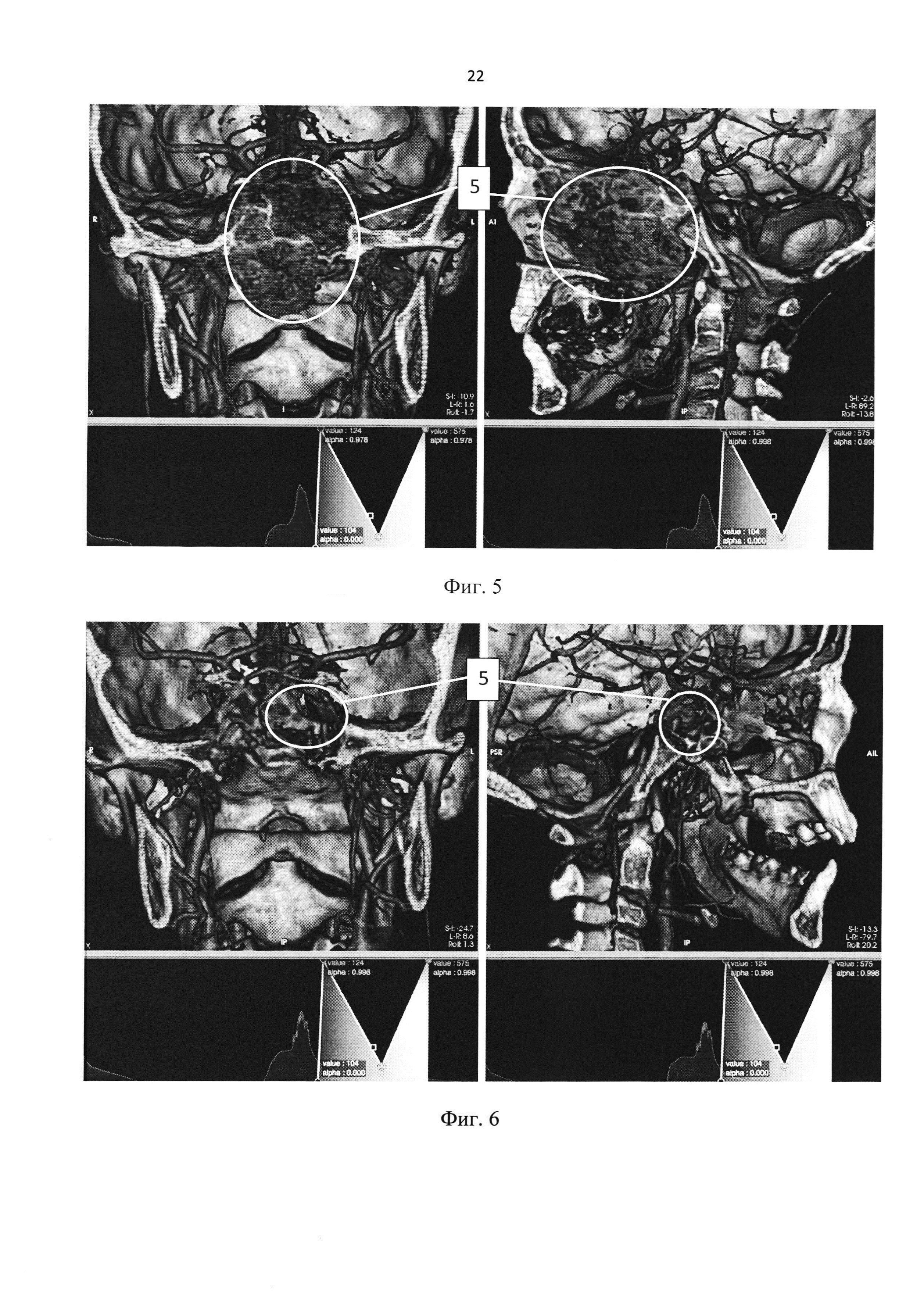
На фиг. 5 представлен клинический пример 2, трехмерная реконструкция КТ - ангиографии пациента с ювенильной ангиофибромой носоглотки и основания черепа до хирургического лечения.
На фиг. 6. представлен клинический пример 2, трехмерная реконструкция КТ - ангиографии пациента с ювенильной ангиофибромой носоглотки и основания черепа после хирургического лечения.
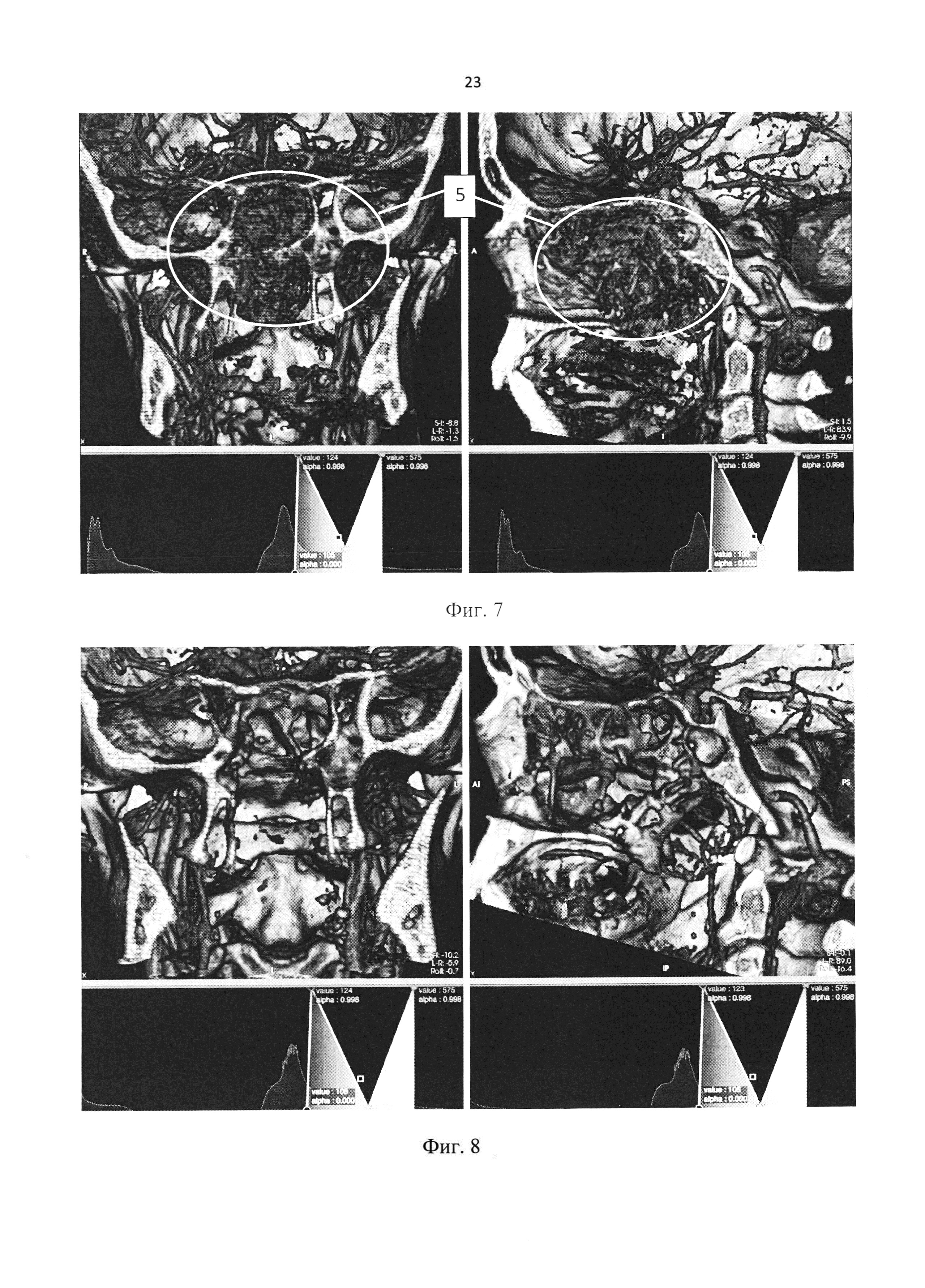
На фиг. 7 представлен клинический пример 3, трехмерная реконструкция КТ - ангиографии пациента с ювенильной ангиофибромой носоглотки и основания черепа до хирургического лечения.
На фиг. 8. представлен клинический пример 3, трехмерная реконструкция КТ - ангиографии пациента с ювенильной ангиофибромой носоглотки и основания черепа после хирургического лечения.
Способ осуществляют следующим образом.
Выполняют исследование на мультиспиральном компьютерном томографе с использованием контрастного препарата до и после хирургического лечения. При сканировании фиксируют артериальную фазу накопления контрастного препарата через 3-17 секунд после введения контрастного препарата. Этот временной интервал является существенным, так как в связи с наличием значительного сосудистого компонента, связанного при этом фиброзной стромой опухоли, плотностные характеристики сосудов опухоли являются гиперденсивными в артериальную фазу, что позволяет различать фрагменты опухоли и визуально отфильтровывать их от окружающих мягких тканей, в связи с более значительным и интенсивным накоплением в опухоли контрастного препарата.
В программе для просмотра томограмм - файлов DICOM (мы использовали Horos или Osirix для Mac OS) загружают данные визуализации МСКТ пациента с контрастным усилением.
Выбирают серию снимков, соответствующих артериальной фазе накопления контрастного препарата (для используемых нами программ -1 СЕ).
Выбирают режим 3D реконструкции, а на нем 16-битный цветной графический редактор (мы использовали 16-bit CLUT editor (Color lookup table editor). Удаляют головной упор и другие мешающие обзору и присутствующие на реконструкции элементы (кислородные маски, трубки и т.д.).
В открытом окне редактора производят настройки трехмерного изображения черепа с помощью гистограммы (серого цвета), отображающей плотностные и прозрачностные характеристики (математический пересчет единиц Хаунсфильда для двухмерного графического отображения, где ось абсцисс - линейный график плотностных характеристик, на графике обозначается «value», ось ординат - степень непрозрачности пикселя от 0 до 1, где 0 это полная прозрачность, а 1 - полная непрозрачность, на графике обозначается «alpha»). Принцип работы данного редактора основана на физических параметрах цветных изображений, где имеются стандартные опорные точки: белая (1), красная (2), черная (3) и желтая (4) (Фиг. 1). Опорные точки расположены в порядке увеличения плотностных характеристик изображения по отношению к гистограмме. Далее задаем каждой точке оптимальные координаты по осям абсцисс и ординат, начиная от более плотных - белая опорная точка (1) (кость, контрастное вещество) и устанавливаем значение value: 575-577 и значение alpha: 0.998; затем красная опорная точка (2) (сосудистое русло): значение value: 123-125 и значение alpha: 0.998; далее черная опорная точка (3) (мягкие ткани): значение value: 103-105 и значение alpha: 0.000; и последней задают координаты желтой опорной точки (4) (менее плотные мягкие ткани): значение value: 375-377, при этом значение alpha должно располагаться на линии гистограммы в заданном диапазоне value (данное значение alpha может различаться у разных пациентов) (Фиг 2).
Далее выполняют серию срезов во фронтальной (коронарной) проекции для того, чтобы определить распространенность опухолевого процесса. Трехмерную модель черепа разворачивают в боковую проекцию и проводят линию первого среза по переднему краю крыловидного отростка клиновидной кости на уровне пересечения скуловой дуги и заднего края венечного отростка нижней челюсти. Удаляют лицевую часть черепа. Оставшуюся часть трехмерной модели черепа вновь разворачивают фронтальной стороной, на которой оценивают опухоль, ее зону роста в крылонебной ямке и т.д. При необходимости можно продолжить и далее выполнять срезы кзади до получения необходимого изображения опухоли в интересующей исследователя анатомической области. Важной особенностью является выполнение срезов до и после операции у одного и того же пациента в одной и той же плоскости (использование одних и тех же анатомических ориентиров) для сравнения результата хирургического лечения.
Для выполнения сагиттального среза необходимо выйти из 3D-режима и вновь выбрать серию снимков, соответствующих артериальной фазе накопления контрастного препарата, далее опять режим 3D реконструкции, при этом программа автоматически открывает трехмерную модель черепа в графическом редакторе с теми же параметрами фильтра для опорных точек. Срез выполняют со стороны роста опухоли в проекции ее наибольшего компонента. Важной особенностью является проведение среза по полости носа, необходим минимальный отступ от средней линии 3-5 мм, чтобы избежать попадания перегородки носа в срез, которая может закрывать визуализацию опухоли.
При сравнении полученных изображений срезов во фронтальной и сагиттальной проекциях до и после хирургического лечения мы видим объем удаленной опухоли. При наличии остаточного компонента опухоли на трехмерных реконструкциях КТ - ангиографии мы видим четко контурированный конгломерат ярко красного цвета, окрашенного с такой же интенсивностью, как и артерии (Фиг. 4, 6), при отсутствии последнего - операцию можно считать выполненной радикально.
При последовательном выполнении данного способа получают репрезентативные изображения и повторяемые (стандартизированные) результаты вне зависимости от первичной локализации опухоли и типа оборудования, на котором проводилось исследование, (при условии использования соответствующего программного обеспечения и параметров диапазона данных опорных точек гистограммы модуля трехмерной реконструкции), которые коррелируют с описанием врачей-рентгенологов. Данный метод доступен для всех хирургов (в том числе не владеющих КТ-семиотикой), не требует обязательного участия врача-рентгенолога. Способ позволяет как провести предварительную оценку, так и наглядно продемонстрировать исходы хирургического лечения ЮАН и ОЧ.
Пример 1. Пациент Б, 17 лет. Диагноз: Ювенильная ангиофиброма носоглотки. IIIb стадия по Fisch-Andrews. Состояние после хирургического лечения от марта 2016 г. Продолженный рост.
Болен с января 2015 г., когда появились жалобы на затрудненное носовое дыхание и носовые кровотечения. Более 1 года наблюдался у ЛОР-врача по месту жительства с диагнозом риносинусит, консервативное лечение без эффекта. На МРТ головного мозга от 04.04.16: МР-признаки опухоли носоглотки. Госпитализирован в отдел патологии головы и шеи с реконструктивно - пластической хирургией ННПЦ ДГОИ им. Дмитрия Рогачева для хирургического лечения.
Пациент предоставил МСКТ с контрастным усилением, выполненное по месту жительства от 16.08.2016. Контраст: Визипак 320. Количество введенного контраста: 80 мл. Скорость введения: 3 мл/с. Место введения: локтевая вена. Согласие на введение контрастного препарата получено. Во время введения контрастного препарата патологических реакций не выявлено.
Построение трехмерных изображений с целью визуализации ЮАН и ОЧ выполнялось по предлагаемому способу (представлено на Фиг. 3).
Выбрали серию снимков, соответствующих артериальной фазе накопления (1СЕ). Произвели трехмерную реконструкцию челюстно-лицевой зоны с определением плотностных характеристик костной ткани. С помощью настроек гистограммы в графическом редакторе (Фиг. 3) была максимально выделена костная ткань - белая опорная точка, значение value: 576 и alpha: 0.998, красная опорная точка, значение value: 124 и alpha: 0.998. Осуществили фильтрацию остальных тканей, имеющих меньшие, чем костная ткань и сосуды, плотностные характеристики (кожа, подкожно-жировая клетчатка, мышцы, головной мозг, нервы), установив черную опорную точку, значение value: 104 и значение alpha: 0.000 и желтую опорную точку на значении value: 376, при этом значение alpha было расположено на линии гистограммы. Выполнили серию срезов изображения во фронтальной плоскости, разворачивая трехмерную модель черепа в боковую проекцию и проводя линию первого среза по переднему краю крыловидного отростка клиновидной кости на уровне пересечения скуловой дуги и заднего края венечного отростка нижней челюсти. Выполнили сагиттальный срез изображения со стороны роста опухоли в проекции ее наибольшего компонента, избегая попадания перегородки носа в срез.
По данным описания МСКТ - Юношеская ангиофиброма носоглотки (5) с распространением в правую клиновидную пазуху, крылонебную, подвисочные ямки, с массивным окологлоточным компонентом, разрушением крыловидного отростка и большого крыла клиновидной кости с интрокраниальным компонентом в средней черепной ямке.
Проведенное лечение: 19.08.2016 выполнено хирургическое лечение в объеме удаления ангиофибромы открытым доступом с транспозицией верхней челюсти.
Результат обследования: Гистологическое исследование от 24.08.2016 г. Микроскопическое описание: в доставленном материале образование, сформированное гипоклеточной волокнистой тканью (окрашивается в зеленый цвет трихромом по Массон). В ее пределах видны немногочисленные кровеносные сосуды (отдельные с фибриновыми тромбами), мелкие кровоизлияния. Анаплазия не выявлена. В пределах веретеноклеточного компонента выявлена диффузная яркая ядерная экспрессия beta-Catenin. Заключение: Назофарингеальная ангиофиброма.
Пациент находится под динамическим наблюдением.
Проведено контрольное МСКТ-исследование с контрастным усилением от 25.08.2016:
Контраст: Визипак 320 50 мл. Количество введенного контраста: 80 мл. Скорость введения: 3 мл/с. Место введения: локтевая вена. Согласие на введение контрастного препарата получено. Во время введения контрастного препарата патологических реакций не выявлено.
Построение трехмерных изображений с целью визуализации ЮАН и ОЧ выполнялось по предлагаемому способу (представлено на Фиг. 4).
Заключение: В области постоперационного дефекта, латерально от правой половины клиновидной пазухи, определяется остаточный компонент опухоли, продолговатой формы, максимальными размерами 26×13×5 мм, активно накапливающий контраст в артериальную и венозную фазы. КТ-признаки остаточной опухоли в правых отделах клиновидной пазухи (5).
Пример 2. Пациент Г., 9 лет. Диагноз: Ювенильная ангиофиброма носоглотки и основания черепа. IIIb стадия по Fisch-Andrews.
Жалобы: на отсутствие носового дыхания, гнойные выделения из носа, утомляемость, слабость, сонливость, апноэ.
Анамнез заболевания: заложенность носа и периодический насморк беспокоят с мая 2016 года. Лечился по месту жительства в районном центре по поводу синусита. 30.12.2016 обратились в ЛОР-отделение ГАУЗ ДРКБ МЗ РТ. Проведена эндоскопия полости носа и носоглотки, выявлено новообразование, заподозрена юношеская ангиофиброма основания черепа. 11.01.2017 в ЛОР-отделение ГАУЗ ДРКБ МЗ РТ, проведена СРКТ головы с контрастированием: Патологическое новообразование носоглотки с распространием: верхнечелюстные пазухи, полость носа, правую крылонебную ямку, полость черепа (среднюю и переднюю черепные ямки) с массивным разрушением костей основания черепа томографические признаки ангиофибромы, невозможно исключить злокачественный характер опухоли). Госпитализирован в отделение онкологии и детской хирургии ННПЦ ДГОИ для дообследования и хирургического лечения.
Проведено МСКТ-исследование с контрастным усилением от 30.01.2017:
Контраст: Ультравист 370 - 50 мл. Количество введенного контраста: 55 мл. Скорость введения: 1.6 мл/с. Место введения: локтевая вена. Согласие на введение контрастного препарата получено. Во время введения контрастного препарата патологических реакций не выявлено.
Построение трехмерных изображений с целью визуализации ЮАН и ОЧ выполнялось по предлагаемому способу (представлено на Фиг. 5).
Заключение: В просвете носоглотки определяется массивное патологическое образование неправильной формы, неоднородной структуры за счет наличия кистозного компонента, максимальными размерами до 54×57×59 мм, активно накапливающее контрастный препарат в артериальную фазу максимально до 200-210 HU. Опухоль выполняет весь просвет носоглотки, прорастает в полость носа с частичной деструкцией носовой перегородки, левую верхнечелюстную пазуху, ячейки решетчатого лабиринта, в левую глазницу с компрессией зрительного нерва; Через основную пазуху пролабирует в полость супраселлярной цистерны мозга, с субтотальной деструкцией тела и больших крыльев клиновидной кости. Помимо этого, образование разрушает турецкое седло. Гипофиз на этом фоне достоверно не визуализируется. Наружным контуром патологическое образование интимно прилежит к сифону левой ВСА. В мягких тканях шеи, паравазально, определяются немногочисленные лимфатичесике узлы размером до 12 мм. Объемное гиперваскулярное образование носоглотки с признаками интракраниального распространения (5).
Проведенное лечение: 09.02.2017 пациенту была выполнена операция трансназального эндоскопического удаления ангиофибромы носоглотки и основания черепа под контролем КТ-навигации с применением аппарата интрооперационной реинфузии крови C.A.T.S. под наркозом, перенес удовлетворительно.
Проведено МСКТ - исследование с контрастным усилением от 14.02.2017:
Контраст: Ультравист 370-50 мл. Количество введенного контраста: 45 мл. Скорость введения: 1.5 мл/с. Место введения: локтевая вена. Согласие на введение контрастного препарата получено. Во время введения контрастного препарата патологических реакций не выявлено.
Построение трехмерных изображений с целью визуализации ЮАН и ОЧ выполнялось по предлагаемому способу (представлено на Фиг. 6).
Заключение: состояние после эндоскопического трансназального удаления юношеской ангиофибромы основания черепа от 09.02.2017 г. На фоне постоперационных изменений прослеживается мелкий гиперваскулярный тяжистый участок неправильной формы вдоль сифона левой ВСА - вероятно остаточный компонент опухоли (5).
Пациенту рекомендовано МСКТ-исследование по предлагаемому способу в динамике.
Пример 3. Пациент О., 14 лет. Диагноз: Ювенильная ангиофиброма носоглотки и основания черепа. II стадия по Fisch-Andrews.
Жалобы: На отсутствие носового дыхания справа, слизистое отделяемое из носа справа.
Анамнез заболевания: С июля 2016 года отмечалось затруднение носового дыхания, лечился сосудосуживающими и антигистаминными препаратами. В середине октября наступила полная непроходимость для дыхания правого носового хода. По месту жительства выполнено 17.10.16 КТ черепа: опухоль основания черепа с распространением в верхнечелюстную пазуху и в клетки решетчатого лабиринта. 24.10.16 операция - биопсия опухоли правого носового хода (гистологически - ювенильная ангиофиброма), биопсия верхне-шейных л/у справа (типичного строения, без MTS). Госпитализирован в отделение онкологии и детской хирургии ННПЦ ДГОИ для дообследования и хирургического лечения.
Проведено МСКТ-исследование с контрастным усилением от 16.11.2016:
Построение трехмерных изображений с целью визуализации ЮАН и ОЧ выполнялось по предлагаемому способу (представлено на Фиг. 7).
Заключение: В просвете носоглотки определяется массивное патологическое образование неправильной формы, неоднородной структуры за счет наличия кистозного компонента, максимальными размерами до 54×57×59 мм, активно накапливающее контрастный препарат в артериальную фазу максимально до 200-210 HU.
Опухоль выполняет весь просвет носоглотки, прорастает в полость носа с частичной деструкцией носовой перегородки, левую верхнечелюстную пазуху, ячейки решетчатого лабиринта, в левую глазницу с компрессией зрительного нерва; Через основную пазуху пролабирует в полость супраселлярной цистерны мозга, с субтотальной деструкцией тела и больших крыльев клиновидной кости. Помимо этого образование разрушает турецкое седло. Гипофиз на этом фоне достоверно не визуализируется. Наружным контуром патологическое образование интимно прилежит к сифону левой ВСА.
В мягких тканях шеи, паравазально, определяются немногочисленные лимфатичесике узлы размером до 12 мм.
Объемное гиперваскулярное образование носоглотки с признаками интракраниального распространения (5).
Проведенное лечение: 17.11.2016 выполнено трансназальное эндоскопическое удаление ангиофибромы носоглотки под контролем КТ-навигации под наркозом, перенес удовлетворительно.
Проведено МСКТ-исследование с контрастным усилением от 23.11.2016:
Контраст: Ультравист 370 - 100 мл. Количество введенного контраста: 45 мл. Скорость введения: 1.9 мл/с. Место введения: локтевая вена. Согласие на введение контрастного препарата получено. Во время введения контрастного препарата патологических реакций не выявлено.
Построение трехмерных изображений с целью визуализации ЮАН и ОЧ выполнялось по предлагаемому способу (представлено на Фиг. 8).
Заключение: состояние после эндоскопического удаления ангиофибромы основания черепа трансназальным доступом с применением КТ-навигации и аутопластикой от 17.11.2016 г.
Постоперационные изменения. Достоверных признаков наличия остаточной опухоли не получено. Воспалительные (реактивные) изменения в придаточных пазухах носа на уровне сканирования.
Пациенту рекомендовано МСКТ-исследование по предлагаемому способу в динамике.