Результат интеллектуальной деятельности: Способ подготовки аутотрансплантата для пластики передней крестообразной связки
Вид РИД
Изобретение
Предполагаемое изобретение относится к области медицины, а именно к травматологии и ортопедии и предназначено для использования при пластике передней крестообразной связки аутотрансплантатом, учитывая индивидуальные особенности пациентов, в том числе связанные с социальным статусом - спортивные занятия, тяжелые физические нагрузки и и т.п.
Известен способ пластики передней крестообразной связки аутотрансплантатом из сухожилия полусухожильной мышцы бедра, длиной 24 см, которое складывают в 4 раза и прошивают на уровне 1 см от краев. Длина трансплантата должна быть 6 см. У прошитого трансплантата измеряют диаметр. Определяют конкретные точки для выполнения каналов на бедре и большеберцовой кости. Рассверливают каналы из полости коленного сустава: в бедренной кости - канал длиной 25 мм, в большеберцовой кости - длиной 30 мм. Затем заводят аутотрансплантат в бедренный и большеберцовый каналы, натягивают и фиксируют на кортикалах обеих костей при помощи пуговиц в положении полного разгибания коленного сустава во избежание излишнего натяжения ([1] U.S. PATENT NOS. 6, 716, 234; 7, 029, 490; 7, 147, 651 and PATENT PENDING 2012, Artbrex Inc. All rights reserved. LTI-0157-EN_C).
Наиболее близким к предлагаемому способу является технология подготовки и установки четырехпучкового аутотрансплантата из сухожилия полусухожильной мышцы и предназначена для использования при пластике передней крестообразной связки ([2] Способ подготовки и установки четырехпучкового аутотрансплантата из сухожилия полусухожильной мышцы при пластике передней крестообразной связки: Пат. 2647613, Рос. Федерация; МПК А61В 17/00 / В.В. Сластинин, А.М. Файн; заявитель и патентообладатель ГБУ Здравоохранения города Москвы НИИ скорой помощи имени Н.В. Склифософского - №2017114415; заявл. 25.04.2017; опубл. 16.03.2018. - Бюл. №8). Сначала формируют из сухожилия полусухожильной мышцы четырехпучковый трансплантат, для чего концы сухожилия сначала сшивают с образованием двухпучкового трансплантата. Один из концов полученного двухпучкового трансплантата поворачивают на 180° относительно другого конца с получением фигуры в форме цифры 8 и последующим совмещением концов с образованием четырехпучкового трансплантата. На концах трансплантата формируют «гофрирующие» швы таким образом, чтобы при натяжении нитей в процессе пластики обеспечивалось увеличение диаметра дистального и проксимального концов трансплантата не менее чем на 20%. После подготовки аутотрансплантата осуществляют пластику передней крестообразной связки. Протягивают трансплантат через большеберцовый и бедренный тоннели за счет тяги за проксимальную нить, продетую в петлю, образованную пучками сухожилия. Одновременно с этим осуществляют потягивание за проксимальную нить, фиксированную к одному из отверстий кортикального фиксатора. Проксимальную нить, продетую в петлю, образованную пучками сухожилия, удаляют. За счет тяги за дистальную нить, продетую в петлю, образованную пучками сухожилия, осуществляют натяжение трансплантата и окончательную установку бедренного кортикального фиксатора на наружной поверхности бедренной кости. Над кортикальным большеберцовым фиксатором завязывают нити проксимального гофрирующего шва после предварительного их потягивания. Над кортикальным большеберцовым фиксатором завязывают нити с постоянным их натяжением для окончательной дистальной кортикальной фиксации. Удаляют дистальную нить, продетую в петлю, образованную пучками сухожилия. Над кортикальным большеберцовым фиксатором завязывают нити дистального гофрирующего шва после предварительного их потягивания.
Однако известные способы обладают существенными недостатками, а именно:
1. В прототипе и аналоге для пластики передней крестообразной связки (ПКС) производят забор только сухожилия полусухожильной мышцы. Данного сухожилия может быть недостаточно для получения оптимальной толщины и длины аутотрансплантата (Сластилин В.В., Файн A.M., Ваза А.Ю. Использование трансплантата из сухожилий подколенных мышц для пластики передней крестообразной связки (преимущества, проблемы и пути их решения) // Трансплантология. - 2017. - Т. 9, №4. - 2017. - С. 317-324), особенно в случаях тонкого и разволокненного анатомического строения сухожилия. Частота разрывов четырехпучкового аутотрансплантата из сухожилия полусухожильной мышцы увеличивается при уменьшении его толщины менее 8 мм.
2. В прототипе (патент РФ №2647613) для прошивания сухожилия полусухожильной мышцы используют четыре пары швов, в том числе, гофрирующие швы на концах аутотрансплантата. Это требует затраты большего количества времени операции, и применения большого количества синтетических нитей, что повышает риск развития воспалительного процесса в коленном суставе.
3. Точное выполнение и натяжение гофрирующих швов, чтобы диаметр сгофрированных концов аутотрансплантата увеличился не менее чем на 20%, представленное в прототипе, может представлять значительные технические трудности.
4. В прототипе подготовку каналов проводят таким образом, чтобы диаметр рассверливаемых в большеберцовой и бедренной кости каналов соответствовал диаметру подготовленного аутотрансплантата. При этом фиксация аутотрансплантата в костных каналах может оказаться не достаточно плотной, что приводит к проникновению в канал синовиальной жидкости, нарушению процесса его интеграции с костной тканью и отрывам аутотрансплантата (Рикун О.В., Хоминец В.В., Федотов А.О. Современные тенденции в хирургическом лечении пациентов с разрывами передней крестообразной связки (обзор литературы) // Травматология и ортопедия России. - 2017. - Т. 23, №4. - С. 134-145).
5. В известных способах не учитывают индивидуальные для каждого пациента размеры передней крестообразной связки, что может привести к неверному формированию аутотрансплантата, болевому синдрому, воспалению в суставе, остаточной нестабильности, контрактурам сустава, разрывам и отрывам аутотрансплантата. Только точные индивидуальные расчеты необходимой толщины и необходимой длины аутотрансплантата позволяют выполнить анатомическое восстановление передней крестообразной связки, избежать разрывов аутотрансплантата и полностью восстановить функцию коленного сустава.
Техническим результатом предлагаемого способа является: Более точное определение длины и толщины аутотрансплантата индивидуально для каждого больного позволяет достичь анатомического восстановления передней крестообразной связки и функции коленного сустава.
Уменьшение случаев повреждения аутотрансплантата за счет использования двух сухожилий: полусухожильной и тонкой мышц, соединенных общей сухожильной ножкой, что обеспечивает формирование аутотрансплантата любой необходимой длины и толщины из цельного сухожилия.
Восстановить прежний уровень физической активности пациентов, оптимальную функцию коленного сустава и конечности в целом, значительно уменьшить болевой синдром.
Результат предполагаемого изобретения достигается тем, что после удаления поврежденной передней крестообразной связки из полости сустава отмечают точки ее прикрепления к бедренной и большеберцовой кости. Перед выполнением забора аутосухожилий артроскопически определяют необходимую длину и толщину аутотрансплантата, сформированного из двух сухожилий, полусухожильной и тонкой мышц, для пластики передней крестообразной связки индивидуально для каждого больного. При этом сначала определяют толщину аутотрансплантата по длине расстояния между медиальным и латеральным межмыщелковыми бугорками межмыщелкового возвышения большеберцовой кости. Затем определяют длину аутотрансплантата, измеряя через сквозной канал в большеберцовой кости расстояние между точкой прикрепления передней крестообразной связки к бедренной кости и точкой прикрепления передней крестообразной связки к большеберцовой кости, к этой величине прибавляют длину высверливаемых костных каналов для фиксации аутотрансплантата из этих точек, диаметр которых на 0,5 мм меньше толщины аутотрансплантата. После определения длины и толщины аутотрансплантата выполняют забор сухожилий полусухожильной и тонкой мышц одномоментно, сохраняя общую сухожильную ножку, на препаровочном столике из разведенных на общей сухожильной ножке сухожилий формируют единое сухожилие, складывая в несколько пучков в соответствии с ранее определенными индивидуальными длиной и толщиной аутотрансплантата.
Проведенные патентно-информационные исследования по подклассам А61В 17/00, 17/56 и анализ научно-медицинской информации, отражающие особенности пластики передней крестообразной связки аутотрансплантатом, не было выявлено идентичных технологий. Сопоставительный анализ заявляемого технического решения и известных технологий позволяет сделать вывод о том, что предлагаемый способ отличается вышеуказанными приемами и соответствует критерию изобретения «новизна».
На основании анализа клинического материала авторами заявляемого способа выявлены следующие преимущества:
Предварительное определение во время артроскопии, перед забором аутосухожилий, необходимой толщины и необходимой длины аутотрансплантата, позволяет учесть индивидуальные параметры передней крестообразной связки и сформировать аутотрансплантат правильного размера для анатомического восстановления передней крестообразной связки и статодинамической функции коленного сустава без разрывов аутотрансплантата в послеоперационном периоде.
Забор двух сухожилий: полусухожильной и тонкой мышц на ножке, которая увеличивает длину сухожилий, позволяет получить единое достаточно длинное сухожилие, позволяющее сформировать при необходимости шести-, семи- или восьмипучковый аутотрансплантат необходимой толщины и длины, тем самым воссоздать первоначальные размеры передней крестообразной связки.
Рассверливание каналов в большеберцовой и бедренной кости диаметром на 0,5 мм меньше толщины аутотрансплантата выполняют для того, чтобы добиться плотного контакта между аутотрансплантатом и стенками костного канала. В результате не происходит проникновения в костные каналы синовиальной жидкости, препятствующей процессу регенерации, аутотрансплантат на достаточной площади интегрируется с костной тканью, обеспечивая состоятельность его фиксации и стабильность коленного сустава.
Оперативное лечение по предлагаемому способу позволяет повысить прочность самого аутотрансплантата, и улучшить прочность его фиксации в костных каналах, избежать разрывов и отрывов аутотрансплантата передней крестообразной связки, полностью восстановить функцию коленного сустава.
Из вышеизложенного следует, что заявляемый способ подготовки аутотрансплантата для пластики передней крестообразной связки соответствует критерию изобретения «изобретательский уровень».
Предлагаемая технология предназначена для использования в практическом здравоохранении, в клиниках травматолого-ортопедического профиля специалистами, владеющими артроскопическими навыками, при лечении патологии суставов, то-есть предполагаемое изобретение соответствует критерию изобретения «промышленная применимость.
Предлагаемый способ поясняется иллюстрациями, где представлены: Фиг. 1 - схема оперативного восстановления передней крестообразной связки коленного сустава,
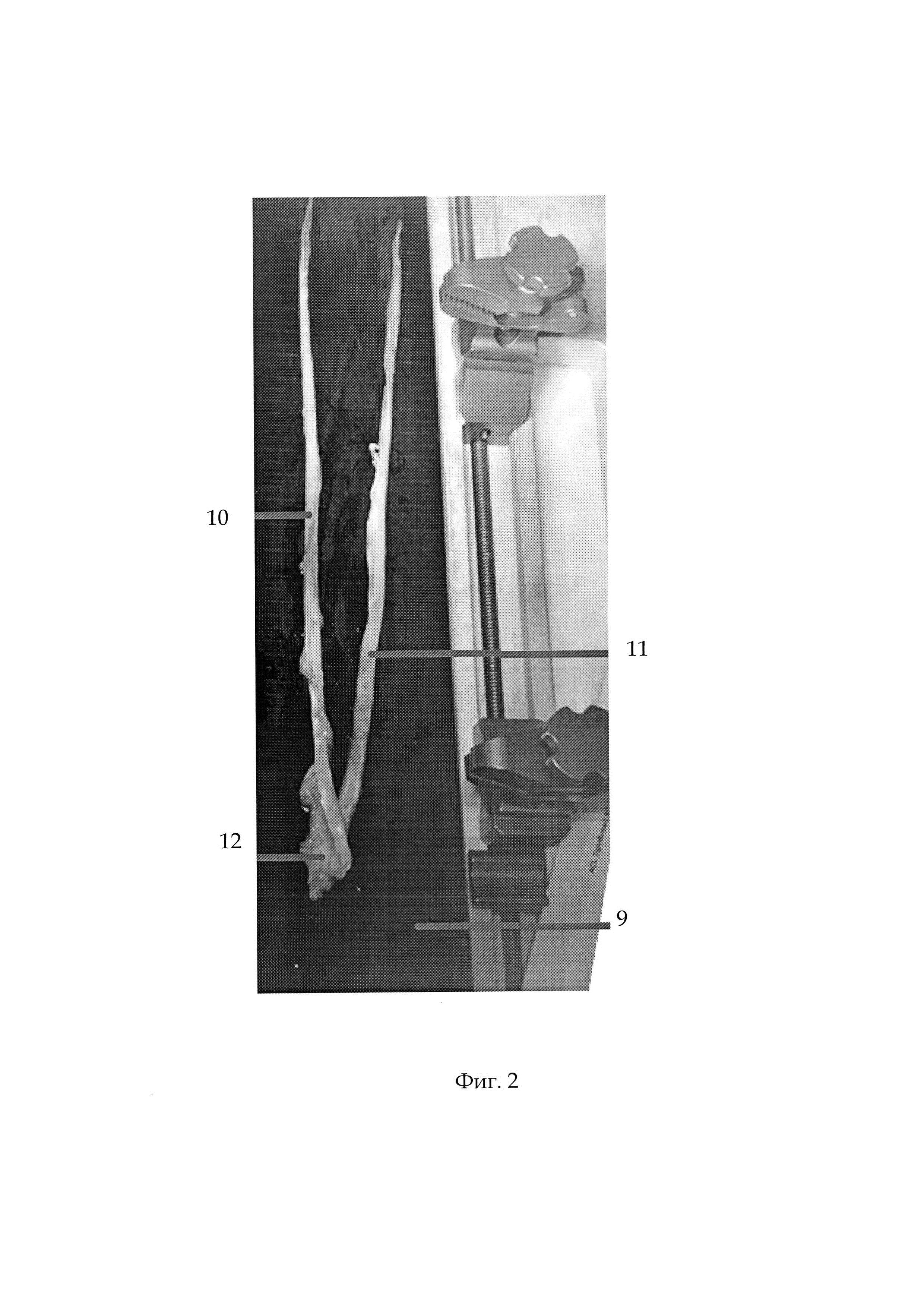
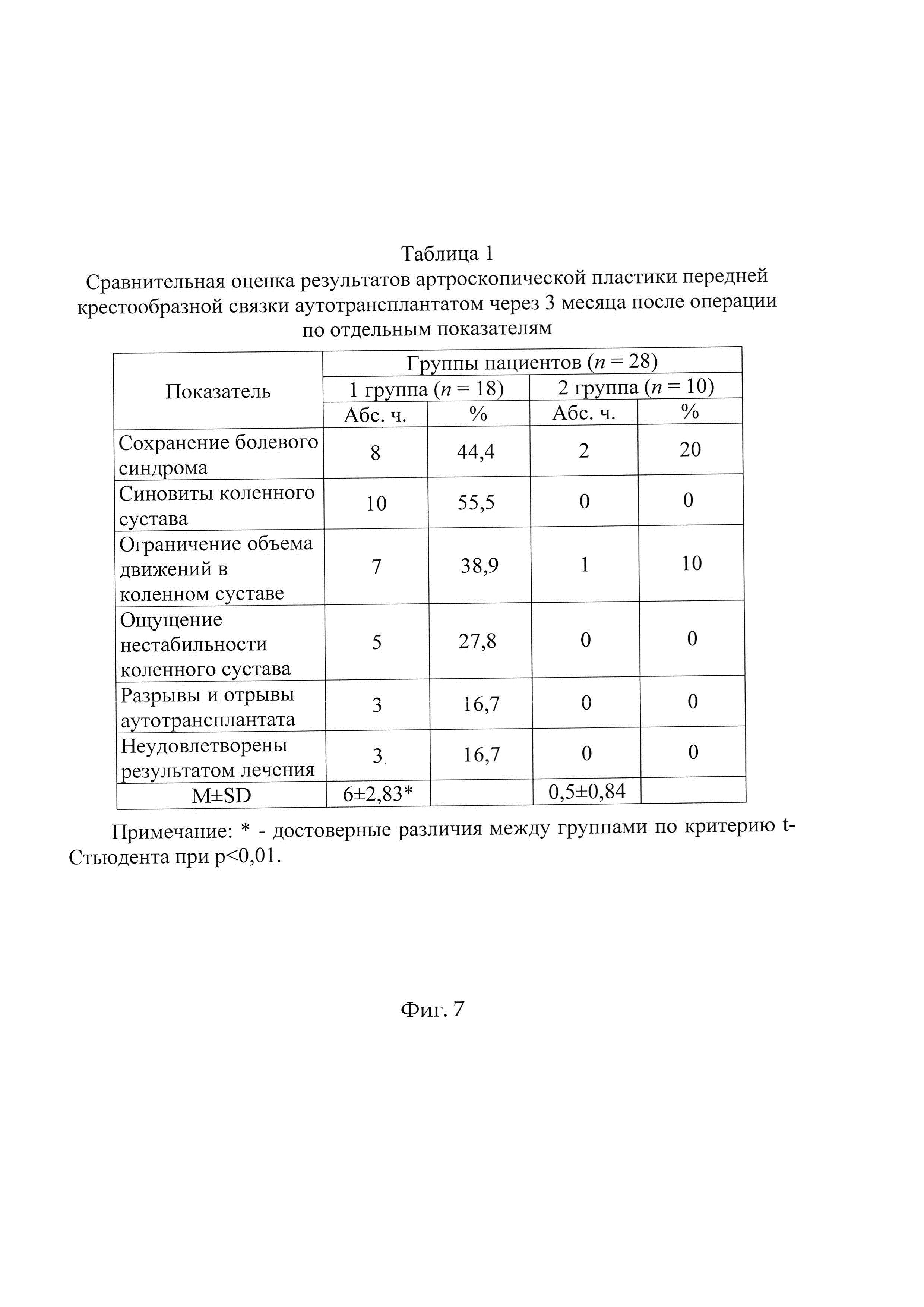
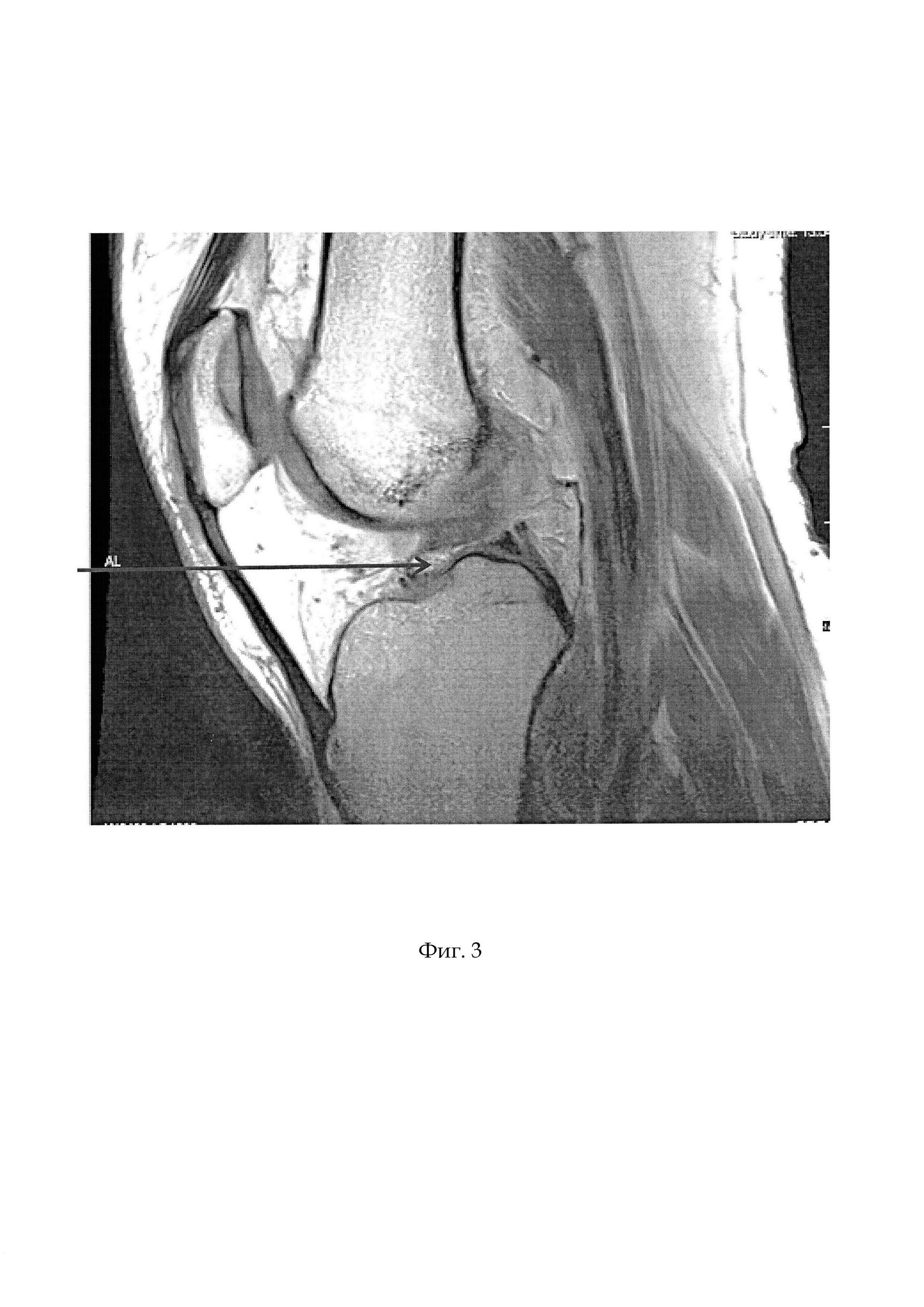
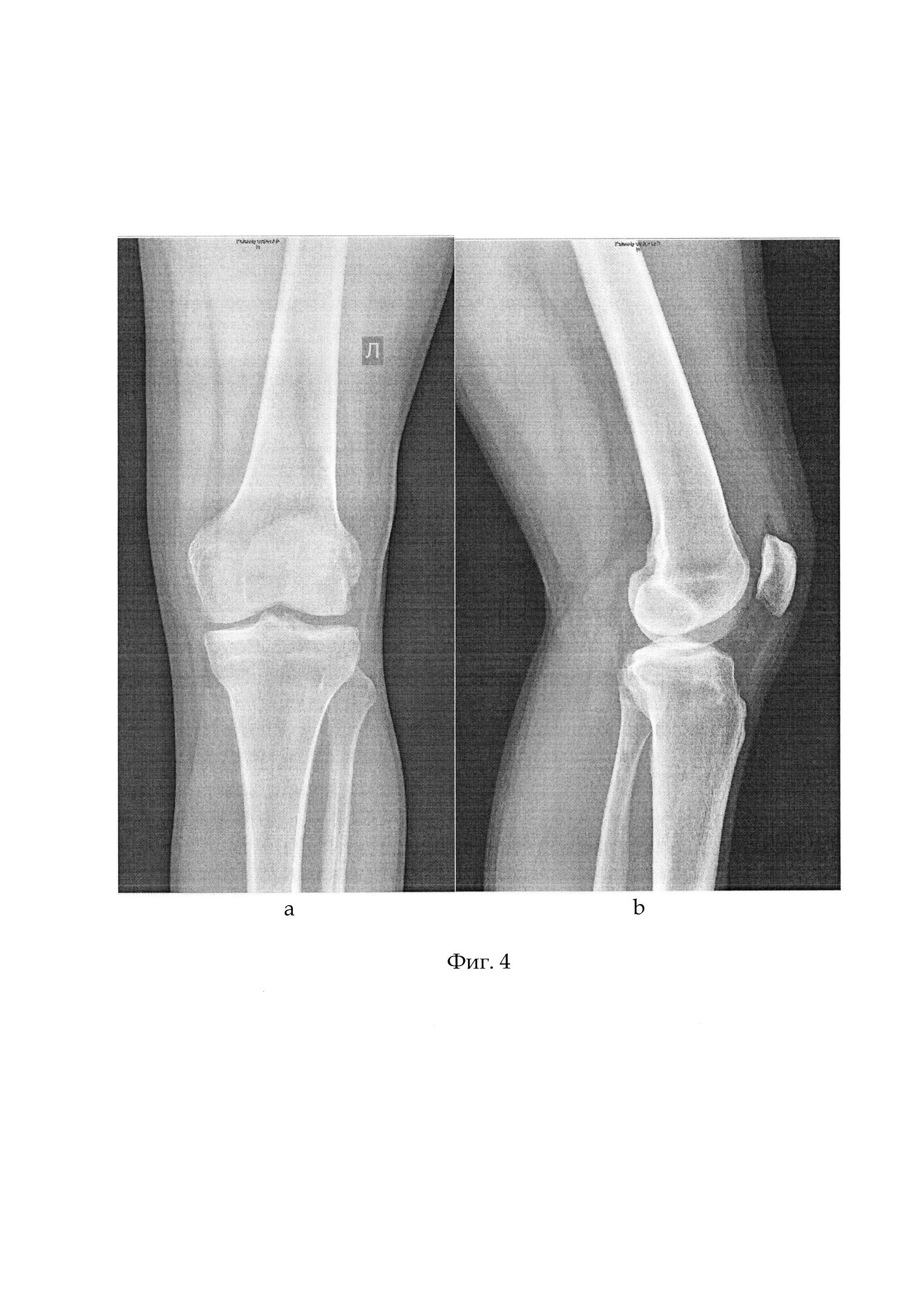
Фиг. 2 - общий вид аутосухожилий на препаровочном столике, Фиг. 3 - МРТ картина полного разрыва передней крестообразной связки, Фиг. 4 - рентгенограммы левого коленного сустава до операции: а - прямая проекция, b - боковая проекция,
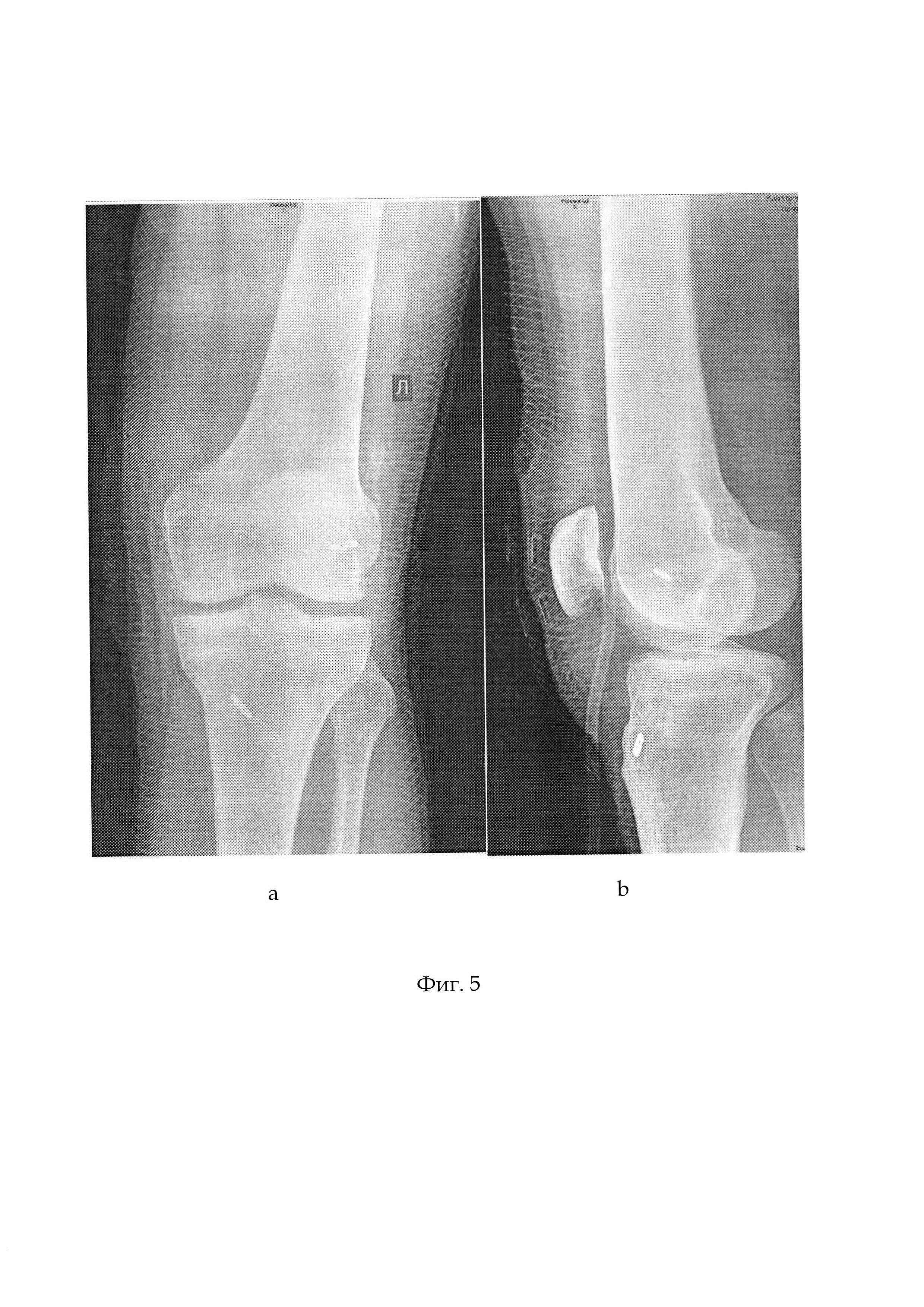
Фиг. 5 - рентгенограммы левого коленного сустава после операции: а -прямая проекция, b - боковая проекция,
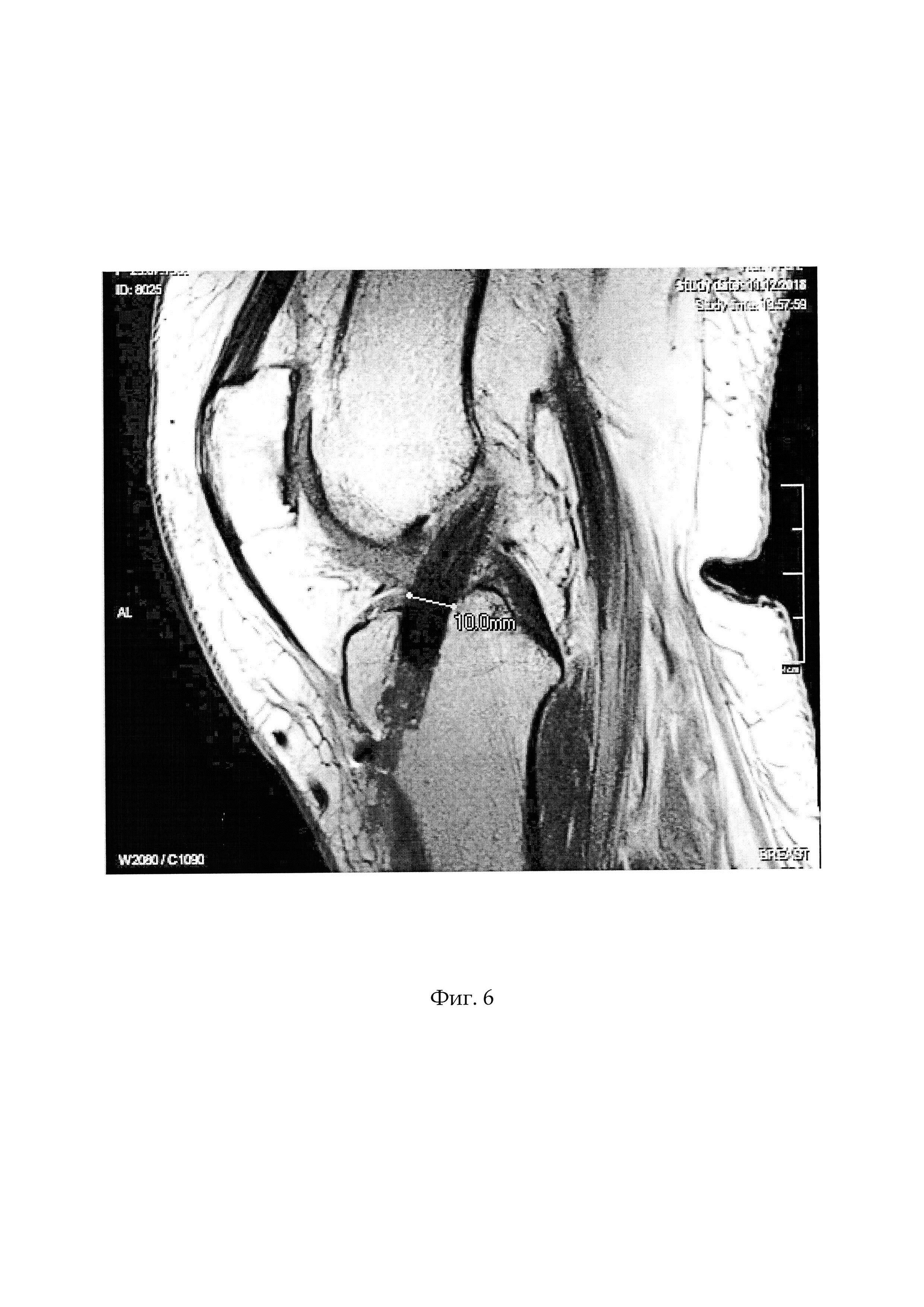
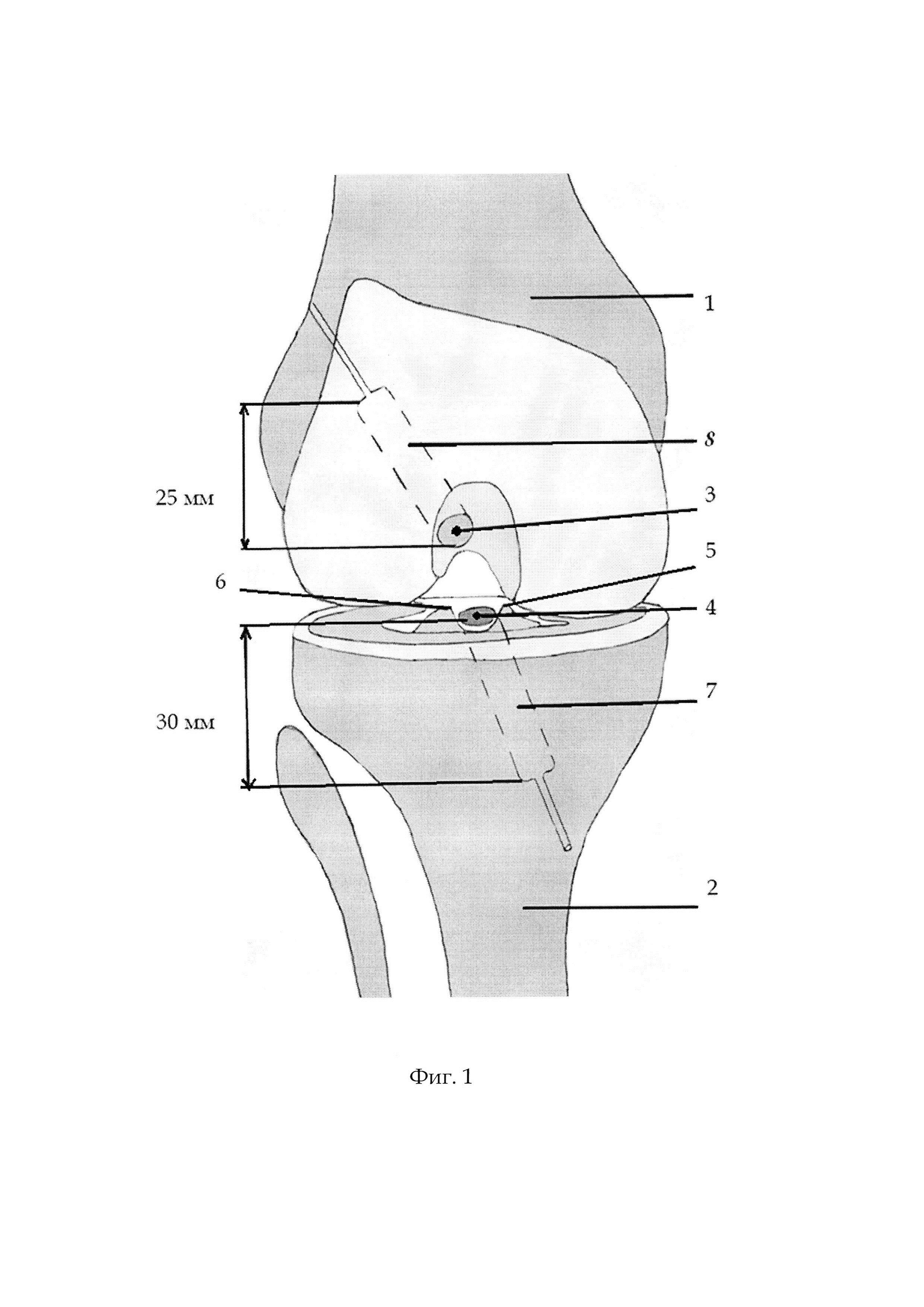
Фиг. 6 - МРТ картина расположения аутотрансплантата в костных каналах, Фиг. 7, таблица 1 - сравнительная оценка результатов артроскопической пластики передней крестообразной связки аутотрансплантатом через 3 месяца после операции по отдельным показателям. Поясняем некоторые позиции, представленные на рисунках:
1 - бедренная кость,
2 - большеберцовая кость,
3 - точка прикрепления передней крестообразной связки к бедренной кости,
4 - точка прикрепления передней крестообразной связки к большеберцовой кости,
5 - медиальный межмыщелковый бугорок межмыщелкового возвышения большеберцовой кости,
6 - латеральный межмыщелковый бугорок межмыщелкового возвышения большеберцовой кости,
7 - канал для фиксации аутотрансплантата в большеберцовой кости,
8 - канал для фиксации аутотрансплантата в бедренной кости,
9 - препаровочный столик,
10 - сухожилие полусухожильной мышцы,
11 - сухожилие тонкой мышцы,
12 - сухожильная ножка.
Сущность «Способа подготовки аутотрансплантата для пластики передней крестообразной связки» заключается в следующем:
В асептических условиях, под спинномозговой анестезией в положении пациента «лежа на спине», через два стандартных парапателлярных доступа в полость коленного сустава вводят артроскоп с углом обзора 30 градусов. Выполняют стандартный осмотр полости сустава, визуализируют состояние всех внутрисуставных анатомических структур, выявляют их повреждение. Культю поврежденной передней крестообразной связки удаляют полностью при помощи шейвера или холодноплазменного аблятора, отмечают точки ее прикрепления к бедренной и большеберцовой кости для высверливания по ним костных каналов.
Затем, перед выполнением забора аутосухожилий, артроскопически из полости сустава определяют необходимую толщину и необходимую длину аутотрансплантата для пластики передней крестообразной связки. Необходимую толщину аутотрансплантата определяют по длине расстояния между медиальным и латеральным межмыщелковыми бугорками межмыщелкового возвышения большеберцовой кости.
Для определения необходимой длины аутотрансплантата через артроскопический медиальный доступ с помощью направителя образуют сквозной канал в большеберцовой кости, выходящий в точку прикрепления передней крестообразной связки, через который измеряют внутрисуставное расстояние от точки прикрепления передней крестообразной связки к большеберцовой кости до точки ее прикрепления к бедренной кости. Затем от точки прикрепления передней крестообразной связки к большеберцовой кости обратным сверлом формируют канал для фиксации аутотрансплантата в большеберцовой кости длиной 30 мм и диаметром на 0,5 мм меньше необходимой толщины аутотрансплантата. При помощи направителя образуют сквозной канал в бедренной кости, и от точки прикрепления передней крестообразной связки к бедренной кости обратным сверлом формируют канал для фиксации аутотрансплантата длиной 25 мм и диаметром на 0,5 мм меньше необходимой толщины аутотрансплантата (см. приложение к описанию заявки на изобретение, Фиг. 1).
К расстоянию между точками прикрепления передней крестообразной связки к большеберцовой и бедренной кости прибавляют длины высверливаемых костных каналов для фиксации аутотрансплантата, отнимая 5 мм, учитываемых на растяжение аутотрансплантата при его фиксации, и получают необходимую длину аутотрансплантата.
После определения индивидуальных для каждого пациента необходимых размеров аутотрансплантата передней крестообразной связки приступают к забору аутосухожилий. Для этого выполняют доступ по заднемедиальной поверхности в подколенной области. Пальпируют сухожилие полусухожильной и тонкой мышц, и путем пальцевого сжатия кожи над этими сухожилиями формируют кожную складку, указывающую направление линии Лангера. По ходу кожной складки над сухожилием полусухожильной мышцы выполняют прямой разрез кожи длиной 2 см. Тупым путем выделяют сухожилия полусухожильной и тонкой мышц, выводят их из раны на лигатурах. При помощи тенотома отсекают проксимальную часть каждого сухожилия от мышцы. Затем сухожилие полусухожильной и тонкой мышц вместе проводят в тенотом, перемещают его в дистальном направлении, и одномоментно отсекают оба сухожилия вместе с общей сухожильной ножкой от большеберцовой кости.
На препаровочном столике разворачивают и обрабатывают сухожилия полусухожильной и тонкой мышц, соединенные сухожильной ножкой (см. приложение к описанию заявки, Фиг. 2). В оба держателя препаровочного столика устанавливают фиксаторы с самозатягивающейся петлей. Образованное единое сухожилие вдевают в петли фиксаторов и складывают в несколько пучков, чтобы достичь предварительно определенной необходимой длины и толщины аутотрансплантата.
Получение необходимой длины сухожильного аутотрансплантата осуществляют во время складывания сухожилия в пучки при помощи измерительной линейки и натяжения держателей на препаровочном столике. Необходимую толщину аутотрансплантата контролируют при помощи измерителя путем проведения сложенного в пучки сухожилия через отверстие заданного диаметра.
После складывания сухожилия в полнослойные пучки его излишки отсекают, производят прошивание каждого пучка нерассасывающимися мононитями обвивным швом в единое целое, и формируют сухожильный аутотрансплантат с необходимой длиной и толщиной.
Затем выполняют пластику передней крестообразной связки сформированным аутотрансплантатом. Через артроскопический доступ аутотрансплантат заводят в полость сустава, протягивают на всю глубину бедренного канала для фиксации аутотрансплантата и фиксируют при помощи пуговицы, оставшуюся часть аутотрансплантата погружают в большеберцовый канал, натягивая до устранения нестабильности коленного сустава и фиксируют при помощи пуговицы. Проверяют объем движения в коленном суставе и фиксируют конечность ортезом в полной экстензии.
Предлагаемый способ подготовки аутотрансплантата для пластики передней крестообразной связки поясняется клиническим примером.
Пациент А., 35 лет, обратился в клинику ФГБНУ «Иркутский научный центр хирургии и травматологии».
Диагноз: Застарелый полный разрыв передней крестообразной связки, медиального мениска левого коленного сустава. Гонартроз II степени слева. Передняя нестабильность левого коленного сустава III степени. Разгибательная контрактура левого коленного сустава. Болевой синдром.
Предъявлял жалобы на боль в левом коленном суставе, усиливающуюся при физической нагрузке, ощущение нестабильности коленного сустава, невозможность полноценно пользоваться левой нижней конечностью.
В анамнезе: получил спортивную травму в августе 2013 года, при фиксированной стопе подвернул левую ногу, почувствовал резкую боль в коленном суставе. Обратился за медицинской помощью в травмпункт, была выполнена рентгенография коленного сустава, костных повреждений не обнаружено. Прошел курс консервативного лечения с положительным эффектом, но полноценно пользоваться левой нижней конечностью не смог.24 мая 2017 года повторная травма, бытовая, подвернул левую голень. В травмпункте выполнена пункция коленного сустава, эвакуировано геморрагическое отделяемое. Был направлен на МРТ коленного сустава, где выявлен полный разрыв передней крестообразной связки (см. приложение к описанию заявки, фиг.3).
Рекомендовано оперативное лечение по предлагаемой технологии. 18 апреля 2018 года поступил в травматолого-ортопедическое отделение клиники ИНЦХТ на оперативное лечение. В локальном статусе: пациент передвигается без средств дополнительной опоры, хромает на левую нижнюю конечность. При осмотре левого коленного сустава кожные покровы чистые, контуры сустава сглажены. Отека нет. При пальпации болезненность в проекции суставной щели, более выражена по медиальной поверхности. Симптомы Байкова, Штеймана, Перельмана слабо положительные. Пальпация суставной фасетки надколенника болезненна. Связочный компонент: симптом переднего выдвижного ящика, тест Лахмана ++++, симптом заднего выдвижного ящика отрицательный, симптом наружного бокового качания, симптом внутреннего бокового качания отрицательный. Движения в левом коленном суставе: сгибание/разгибание 110/0/0, болезненны в крайних положениях, справа 140/0/0. Осевая нагрузка безболезненная. Сосудистых, двигательных, чувствительных нарушений в дистальных отделах конечностей не выявлено.
На рентгенограммах коленного сустава: гонартроз II степени, костной патологии нет (см. приложение к описанию заявки, фиг. 4 а, b).
После клинико-рентгенологического обследования приступили к оперативному лечению: артроскопической пластике передней крестообразной связки левого коленного сустава аутотрансплантатом. В асептических условиях, под спинномозговой анестезией (СМА), в положении пациента «лежа на спине», через два стандартных парапателлярных доступа в полость левого коленного сустава введен артроскоп с углом обзора 30 градусов. При осмотре полости сустава выявлено: хондромаляция надколенника и сочленяющейся поверхности бедра 2-й степени, равномерная хондромаляция нагружаемой поверхности медиального и латерального мыщелков бедренной кости 2-й степени, полный разрыв передней крестообразной связки в виде ее отрыва от бедренной кости, симптом переднего выдвижного ящика под СМА положительный (++++), продольно-лоскутное повреждение заднего рога медиального мениска с флотирующим краем и ущемлением, задняя крестообразная связка и латеральный мениск интактны. Выполнена парциальная и моделирующая резекция поврежденной части медиального мениска. Выкусывателями подготовлено межмыщелковое пространство. При помощи холодноплазменного аблятора полностью удалена культя поврежденной передней крестообразной связки. Отмечены точки прикрепления связки к бедренной и большеберцовой кости. Затем определяли необходимую толщину и необходимую длину аутотрансплантата для пластики передней крестообразной связки. Необходимую толщину аутотрансплантата определили по длине расстояния между медиальным и латеральным межмыщелковыми бугорками межмыщелкового возвышения большеберцовой кости, которая у данного пациента составила 10,5 мм. Через артроскопический медиальный доступ с помощью направителя образован сквозной канал в большеберцовой кости диаметром 2,4 мм, выходящий в точку прикрепления передней крестообразной связки. Через канал в большеберцовой кости измерили внутрисуставное расстояние от точки прикрепления передней крестообразной связки к большеберцовой кости до точки ее прикрепления к бедренной кости, которое составило 15 мм. Затем от точки прикрепления передней крестообразной связки к большеберцовой кости обратным сверлом сформирован канал для фиксации аутотрансплантата в большеберцовой кости длиной 30 мм и диаметром 10 мм. При помощи направителя был образован сквозной канал в бедренной кости, и от точки прикрепления передней крестообразной связки к бедренной кости обратным сверлом сформирован канал для фиксации аутотрансплантата длиной 25 мм и диаметром 10 мм. При расчете необходимой длины аутотрансплантата складывали следующие величины: расстояние между точками прикрепления передней крестообразной связки к большеберцовой и бедренной кости (15 мм), длины высверливаемых костных каналов для фиксации аутотрансплантата (30 мм и 25 мм), отнимали от этой суммы 5 мм, в пределах которых мог растянуться аутотрансплантат при натяжении и фиксации его в костных каналах, и получили, что необходимая длина аутотрансплантата у данного пациента должна быть 65 мм.
Для забора аутосухожилий выполняли доступ по заднемедиальной поверхности в подколенной области. Пальпировали сухожилие полусухожильной и тонкой мышц, и путем пальцевого сжатия кожи над этими сухожилиями формировали кожную складку, указывающую направление линии Лангера. По ходу кожной складки над сухожилием полусухожильной мышцы выполняли прямой разрез кожи длиной 2 см. Выделяли сухожилия полусухожильной и тонкой мышц, выводили их из раны на лигатурах. При помощи тенотома отсекали проксимальную часть каждого сухожилия от мышцы. Затем сухожилия полусухожильной и тонкой мышц вместе проводили в тенотом, перемещали его в дистальном направлении, и одномоментно отсекали оба сухожилия вместе с общей сухожильной ножкой от большеберцовой кости. Забирали и оборачивали сухожилия в стерильную марлевую салфетку, смоченную физиологическим раствором. На препаровочном столике разворачивали сухожилия полусухожильной и тонкой мышц, соединенные сухожильной ножкой, очищали их от жировой ткани и мышечных волокон (см. приложение к описанию заявки, фиг. 2). В оба держателя препаровочного столика устанавливали фиксаторы с самозатягивающейся петлей. Образованное единое сухожилие вдевали в петли фиксаторов, складывая в несколько пучков, натягивая держатели на препаровочном столике, и контролировали измерительной линейкой необходимую длину 65 мм. Необходимую толщину аутотрансплантата контролировали путем проведения сложенного в пучки сухожилия через отверстие измерителя диаметром 10,5 мм.
После достижения необходимых размеров сложенного в пучки сухожилия, его излишки отсекали, прошивали каждый пучок нерассасывающимися мононитями обвивным швом в единое целое, получили сформированный сухожильный аутотрансплантат с необходимой длиной 65 мм и толщиной 10,5 мм. Через артроскопический доступ аутотрансплантат заводили в полость сустава, протягивали на всю глубину бедренного канала для фиксации аутотрансплантата и фиксировали при помощи пуговицы. Оставшуюся часть аутотрансплантата погружали в большеберцовый канал, натягивали до устранения нестабильности коленного сустава и фиксировали при помощи пуговицы. Объем движений в коленном суставе полный. Артроскопический контроль: натяжение аутотрансплантата удовлетворительное, ориентация правильная, симптом переднего выдвижного ящика отрицательный, импичмента при полном разгибании коленного сустава нет. Выполнен гемостаз, наложены швы на раны. Коленный сустав дренирован активным дренажем. Наложена асептическая повязка, выполнено эластичное бинтование нижних конечностей. Левый коленный сустав фиксирован ортезом в полной экстензии.
На контрольных рентгенограммах коленного сустава: гонартроз II степени, пуговицы на бедренной и большеберцовой кости в правильных стабильных позициях (см. приложение к описанию заявки, фиг. 5 а,b).
Послеоперационный период протекал без особенностей, пациент прошел курс лечебной физкультуры, массажа. Через 1 месяц после операции пациент жалоб не предъявляет, отека, синовита и признаков нестабильности левого коленного сустава нет. Движения малоболезненные при полном сгибании в суставе. Спустя 2 месяца после операции пациент вернулся к работе, работает экскаваторщиком.
На контрольном осмотре через 3 месяца после операции пациент жалоб не предъявляет, активен, передвигается без средств дополнительной опоры, не хромает. В области левого коленного сустава послеоперационные рубцы без признаков воспаления, отек и болезненность отсутствуют. Менисковые симптомы Байкова, Штеймана, Перельмана отрицательные. Связочный компонент стабилен: симптом переднего выдвижного ящика, тест Лахмана отрицательные; симптом заднего выдвижного ящика отрицательный; симптом наружного и внутреннего бокового качания отрицательный. Движения в левом коленном суставе в полном объеме: сгибание/разгибание 140/0/0; движения безболезненные в крайних положениях. Сосудистых, двигательных, чувствительных нарушений в дистальных отделах конечностей не выявлено. На контрольном МРТ-исследовании через 3 месяца после операции определяется целостный аутотрансплантат, отсутствие лизиса вокруг аутотрансплантата, диаметр костных каналов (10 мм) не изменился (см. приложение к описанию заявки, фиг. 6).
Пациент удовлетворен результатом проведенного оперативного лечения, значительным улучшением функции левого коленного сустава, возможностью выдерживать активную физическую нагрузку, полным восстановлением профессиональной деятельности.
Клиническую эффективность предлагаемого способа артроскопической пластики передней крестообразной связки аутотрансплантатом оценивали при сравнении результатов лечения в двух группах пациентов. Первую группу составили 18 пациентов с полным разрывом передней крестообразной связки, у которых, в отличие от второй группы пациентов, при артроскопической пластике передней крестообразной связки аутотрансплантат формировали из одного сухожилия полусухожильной мышцы, сложенного в четыре пучка, без учета необходимых размеров аутотрансплантата. У 10 пациентов второй группы с полным разрывом передней крестообразной связки был использован предлагаемый способ подготовки аутотрансплантата для пластики передней крестообразной связки.
Эффективность предлагаемого способа оценивалась по следующим критериям: сохранение болевого синдрома, синовиты коленного сустава, ограничение объема движений в коленном суставе, ощущение нестабильности коленного сустава, разрывы и отрывы аутотрансплантата, неудовлетворенность результатами лечения у пациентов (см. приложение к описанию заявки, фиг. 7, таблица 1).
У большинства пациентов первой группы в течении трех месяцев после операции возникали синовиты коленного сустава, по поводу чего проводились курсы консервативной терапии. У 44% пациентов сохранялся болевой синдром, связанный с воспалением в суставе. Возникновение ощущения нестабильности коленного сустава, разрывов и отрывов аутотрансплантата, а также синовитов, болевого синдрома, ограничение движений в коленном суставе у пациентов первой группы были обусловлены недостаточными размерами аутотрансплантата и, как следствие, недостаточно плотной фиксацией его в костном канале.
Использование предложенного способа лечения у пациентов второй группы позволило избежать синовитов, ощущения нестабильности коленного сустава, разрывов и отрывов аутотрансплантата, восстановить объем движений в коленном суставе, снизить болевой синдром, то есть, улучшить результаты лечения. Все пациенты были удовлетворены достигнутым результатом.
Сравнительный анализ результатов артроскопической пластики передней крестообразной связки аутотрансплантатом в двух группах пациентов позволил выявить преимущества предложенного способа: позволяет достичь полного анатомического восстановления передней крестообразной связки и функции коленного сустава, уменьшить болевой синдром, значительно снизить риск разрывов и отрывов аутотрансплантата, восстановить прежний уровень физической активности пациентов.
Источники информации, принятые во внимание:
1. U.S. PATENT NOS. 6, 716, 234; 7, 029, 490; 7, 147, 651 and PATENT PENDING 2012, Artbrex Inc. All rights reserved. LTI-0157-EN_C).
2. Способ подготовки и установки четырехпучкового аутотрансплантата из сухожилия полусухожильной мышцы при пластике передней крестообразной связки: Пат. 2647613, Рос. Федерация; МПК А61В 17/00 / В.В. Сластинин, А.М. Файн; заявитель и патентообладатель ГБУ Здравоохранения города Москвы НИИ скорой помощи имени Н.В. Склифософского - №2017114415; заявл. 25.04.2017; опубл. 16.03.2018. - Бюл. №8).
3. Сластилин В.В., Файн A.M., Ваза А.Ю. Использование трансплантата из сухожилий подколенных мышц для пластики передней крестообразной связки (преимущества, проблемы и пути их решения) // Трансплантология. - 2017. - Т. 9, №4. - 2017. - С. 317-324.
4. Рикун О.В., Хоминец В.В., Федотов А.О. Современные тенденции в хирургическом лечении пациентов с разрывами передней крестообразной связки (обзор литературы) // Травматология и ортопедия России. - 2017. - Т. 23, №4. - С. 134- 145.
Способ подготовки аутотрансплантата для пластики передней крестообразной связки, включающий заготовку сухожилия полусухожильной мышцы доступом по задне-медиальной поверхности в подколенной области, отличающийся тем, что после удаления поврежденной передней крестообразной связки отмечают точки ее прикрепления к бедренной и большеберцовой кости из полости сустава, перед выполнением забора аутосухожилий артроскопически определяют необходимую длину и толщину аутотрансплантата, сформированного из двух сухожилий, полусухожильной и тонкой мышц для пластики передней крестообразной связки индивидуально для каждого больного, при этом сначала определяют толщину аутотрансплантата по длине расстояния между медиальным и латеральным межмыщелковыми бугорками межмыщелкового возвышения большеберцовой кости, затем определяют длину аутотрансплантата, измеряя через сквозной канал в большеберцовой кости расстояние между точкой прикрепления передней крестообразной связки к бедренной кости и точкой прикрепления передней крестообразной связки к большеберцовой кости, к этой величине прибавляют длину высверливаемых костных каналов из этих точек, диаметр которых на 0,5 мм меньше толщины аутотрансплантата, после определения длины и толщины аутотрансплантата выполняют забор сухожилий полусухожильной и тонкой мышц одномоментно, с сохранением общей сухожильной ножки, на препаровочном столике из разведенных на общей сухожильной ножке сухожилий формируют единое сухожилие: складывают в несколько пучков в соответствии с ранее определенными индивидуальными длиной и толщиной аутотрансплантата.