Результат интеллектуальной деятельности: Способ лечения воспалительных или дистрофических заболеваний глаз
Вид РИД
Изобретение
Изобретение относится к медицине и может быть использовано в офтальмологии для лечения воспалительных и дистрофических заболеваний глаз.
К воспалительным заболеваниям глаз относятся кератиты, кератоконъюнктивиты, увеиты и другие заболевания. Увеиты представляют собой воспалительные процессы в глазу и сопровождаются снижением зрительных функций. Одной из причин низкого зрения при увейте является кистозный макулярный отек. Персистирующий макулярный отек может приводить к необратимому разрушению связей между нейронами сетчатки, что заканчивается стойкой потерей зрения; транзиторный отек макулы часто разрешается благоприятно, с восстановлением остроты зрения.
К дистрофическим заболеваниям глаз относятся дистрофия роговицы, сосудистой оболочки, сетчатки и атрофия зрительного нерва.
Дистрофические заболевания сетчатки и сосудистой оболочки характеризуются нарушением в области ретинального пигментного эпителия, фоторецепторов, мембраны Бруха, либо хориокапиллярного слоя хориоидеи.
Атрофии зрительного нерва сопровождаются нарушением папилломакулярного или аксиального пучков нервных волокон.
Дистрофические заболевания роговицы сопровождаются нарушением в области эпителия и передней пограничной мембраны, стромы или задней пограничной мембраны и эндотелия роговицы.
Известны различные способы лечения воспалительных и дистрофических заболеваний глаз, основанные на использовании антибиотиков, мидриатиков, кортикостероидов, протеолитических ферментов, а также кератопластических, ретино- и нейропротекторных средств.
Известен, например, способ лечения воспалительных заболеваний глаз путем местного введения пациенту препарата эпросартан в виде глазных капель или мази (патент RU 2423127 С2, опубл. 10.07.2011). Изобретение обеспечивает лечение таких заболеваний, как язву роговицы, кератит, конъюнктивит, точечный поверхностный кератит, сухой кератоконъюнктивит, верхний лимбический кератоконъюнктивит или филаментозный кератит.
Известен способ лечения глубоких стромальных кератитов, включающий прием специфических противовирусных и/или антибактериальных препаратов, нестероидных противовоспалительных и антиаллергических средств, а также кератопротекторов. Дополнительно в толщу стромы роговицы больного глаза вокруг патологического очага вводят 0,5 мл клеточной взвеси, содержащей аутологичные мононуклеары (AM). Взвесь вводят непосредственно после ее приготовления. Для этого AM выделяют из гепаринизированной крови пациента методом фракционирования в градиенте плотности на разделяющем растворе фиколл-верографин при соотношении объемов градиента и разделяемой суспензии 1:3-1:4, при 2000 об/мин, при комнатной температуре в течение 15 минут. Затем добавляют 1,0 мл изотонического раствора хлорида натрия и полученную суспензию вновь центрифугируют в течение 7 минут при 1500 об/мин. Далее полученную клеточную взвесь размещают в стерильном флаконе с добавлением 3,0 мл изотонического раствора хлорида натрия и используют для введения в толщу стромы роговицы. В процессе лечения процедуру повторяют 1-2 раза с интервалом 4-6 дней в зависимости от степени тяжести заболевания и динамики клинической картины (патент RU 2440801 С1, опубл. 27.01.2012)
Известен способ лечения увеитов путем проведения комплексной медикаментозной терапии. С третьего дня лечения дополнительно проводят обменный плазмаферез путем эксфузии 700 мл крови с последующим ее центрифугированием при 3700 об/мин при температуре 20°С в течение 10 мин и удалением надосадочной плазмы. Оставшуюся клеточную массу ресуспензируют в 100 мл физиологического раствора. Затем в контейнеры с клеточной массой вводят 120 см3 озоно-кислородной смеси с концентрацией озона 10000 мкг/л. Полученную озонированную клеточную массу реинфузируют внутривенно со скоростью 30 капель в минуту. Курс плазмафереза состоит из 5 сеансов, которые проводят с интервалами в 3 дня (патент RU 2336849 С1, опубл. 27.10.2008).
Наиболее близким к заявляемому способу-прототипом, является способ комплексного лечения эндогенного увеита, сопровождающегося макулярным отеком. Для этого поочередно на стороне пораженного глаза осуществляют крылонебные и заушные инъекции лекарственных средств и осуществляют ультрафиолетовое облучение крови. Крылонебные инъекции проводят путем введения аутоплазмы, обогащенной тромбоцитами в дозе 3-5 мл курсом 3-4 инъекции с интервалом 72-96 часов. Заушные инъекции проводят путем введения лекарственной смеси, содержащей даларгин 1 мг, лидокаин 40 мг, мексидол 50 мг, гемазу 5000 ME. Курс лечения составляет 6-7 инъекций ежедневно. Дополнительно проводят внутривенное введение озонированного физиологического раствора с концентрацией озона 400-800 мкг/л, объемом 150-200 мл, со скоростью 30-40 капель в минуту, курсом 6-7 инъекций, ежедневно. Способ обеспечивает стойкий длительный клинический результат (патент RU 2635083 С1, опубл. 01.11.2017).
Недостатками известного способа являются сложность, трудоемкость и длительность, а также ограниченные функциональные возможности, поскольку он предназначен только для лечения эндогенного увеита, сопровождающегося макулярным отеком.
Задачей изобретения является упрощение способа, расширение его функциональных возможностей и повышение эффективности лечения.
Технический результат: упрощение способа, расширение его функциональных возможностей и повышение эффективности лечения.
Предлагаемый способ заключается в следующем.
До начала лечения проводят диагностику заболеваний глаз и биомикроофтальмоскопический осмотр (оценка состояния конъюнктивы, роговицы, сосудистой оболочки, сетчатки, зрительного нерва).
Через 2-4 недели после проведения стандартной противовоспалительной или противодистрофической терапии, пациенту вводят в пораженный глаз аутологичный лизат тромбоцитов (АЛТ) субконъюнктивально в дозе 0,6-0,8 мл или параэкваториально в дозе 0,8-1,0 мл, курсом 4-6 инъекций, с интервалом после каждой инъекции 48-72 часа.
Субконъюнктивальное введение АЛТ осуществляют следующим образом. АЛТ размораживают при комнатной температуре в течение 10-15 минут. Затем инсталлируют (закапывают) 1 каплю проксиметакаина (алкаина) в пораженный глаз двухкратно с интервалом в 1 минуту. Через 3-5 минут проводят инъекцию АЛТ: пациент смотрит вверх, в нижне-наружном квадранте делают прокол конъюнктивы и вводят 0,6-0,8 мл АЛТ.
Параэкваториальное введение АЛТ осуществляют следующим образом. АЛТ размораживают при комнатной температуре в течение 10-15 минут. Пациент смотрит вверх и к носу. Проводят обработку кожи в области наружного угла пораженного глаза 70% этиловым спиртом, пальцем визуализируют (находят) нижне-наружный край орбиты и осуществляют вкол иглы параллельно нижней стенке орбиты на глубину 1 см с последующим введением 0,8-1,0 мл АЛТ. Для инъекций используют шприц объемом 1,0 мл с несъемной иглой диаметром 29-30 G.
Характеристика АЛТ. В тромбоцитах содержатся следующие факторы роста: IGF (инсулиноподобный фактор роста), PDGF (тромбоцитарный фактор роста), EGF (эпидермальный фактор роста), FGF (фибробластный фактор роста), TGF-β (трансформирующий фактор роста), PDEGF (тромбоцитарный фактор роста эндотелиальных клеток), VEGF (ростовый фактор эндотелия сосудов), PLGF-1/-2 (плацентарные ростовые факторы).
Таким образом, основной механизм действия АЛТ заключается в способности влиять на митогенную и хемотаксическую активность клеток ретинальной глии и ретинального пигментного эпителия. Кроме того, АЛТ влияет на восстановление обменных процессов, улучшение микроциркуляции, нормализацию тканевого дыхания, активизацию местного иммунитета. Перечисленные выше механизмы действия АЛТ позволяют, вкупе с традиционной противовоспалительной или противодистрофической терапией, добиться улучшения зрительных функций, а также ускорить естественные механизмы регенерации тканей, уменьшить частоту рецидивирования увеита и предупредить развитие осложнений.
Получение аутологичного лизата тромбоцитов (pHPL) осуществляют следующим образом: в 6-8 специализированных пробирок с коммерческим названием Plasmolifting, содержащих гепарин и уникальный гель, производят забор крови объемом 9 мл, пробирки помещают в центрифугу и центрифугируют в течение 6-7 минут при 3700-3800 об/мин. В ходе вращения в центрифуге, кровь разделяется на две основные фракции - эритроцитарно-лейкоцитарный сгусток и плазму крови, содержащую тромбоциты (тромбоцитарная аутоплазма). Затем шприцем (10,0-20,0 мл) из пробирок забирают супернатант, содержащий аутоплазму, обогащенную тромбоцитами, находящуюся в верхней части пробирки над разделительным гелем помещают в одну пробирку объемом (15,0-50,0 мл) и производят повторное центрифугирование в течение 12-15 минут при 3500-3600 об/мин., при котором достигается максимальная концентрация тромбоцитов не менее 1×106 кл/мл., избыток бесклеточной плазмы удаляется. Из обогащенной тромбоцитами аутоплазмы готовят лизат, путем лизиса мембраны тромбоцитов. Тромбоциты аутологичной плазмы лизируют путем двукратного замораживания в жидком азоте (-196°С) и быстрого оттаивания на водяной бане (+60°С). Полученный аутологичный лизат тромбоцитов (pHPL) фильтруют через фильтр (0,22 нм) и хранят до использования при температуре -20°С.
Определяющими отличительными признаками заявляемого способа, по сравнению с прототипом, являются:
- в качестве лекарственного средства пациенту в пораженный глаз вводят аутологичный лизат тромбоцитов, в экспериментально подобранной оптимальной дозе, составляющей 0,6-1,0 мл, в зависимости от степени тяжести заболевания и от способа введения, что позволяет упростить способ и повысить его эффективность;
- аутологичный лизат тромбоцитов вводят субконъюнктивально в дозе 0,6-0,8 мл или параэкваториально в дозе 0,8-1,0 мл, курсом 4-6 инъекций, с интервалом после каждой инъекции 48-72 часа, что позволяет расширить функциональные возможности способа и повысить эффективности лечения.
Способ поясняется следующими примерами конкретного выполнения.
Пример 1.
Пациентка С. 59 лет, поступила в Новосибирский филиал МНТК «Микрохирургия глаза» с диагнозом: дистрофия базальной мембраны эпителия, рецидивирующая эрозия роговицы обоих глаз.
Первый эпизод заболевания октябрь 2014 г., курс кератопластической терапии по месту жительства. Последнее обострение - октябрь 2018 г., проявляющееся жалобами на выраженную светобоязнь, слезотечение, снижение зрения.
До лечения Visus OD/OS=0,05/0,3 с корр. ВГД - 19 мм рт.ст.
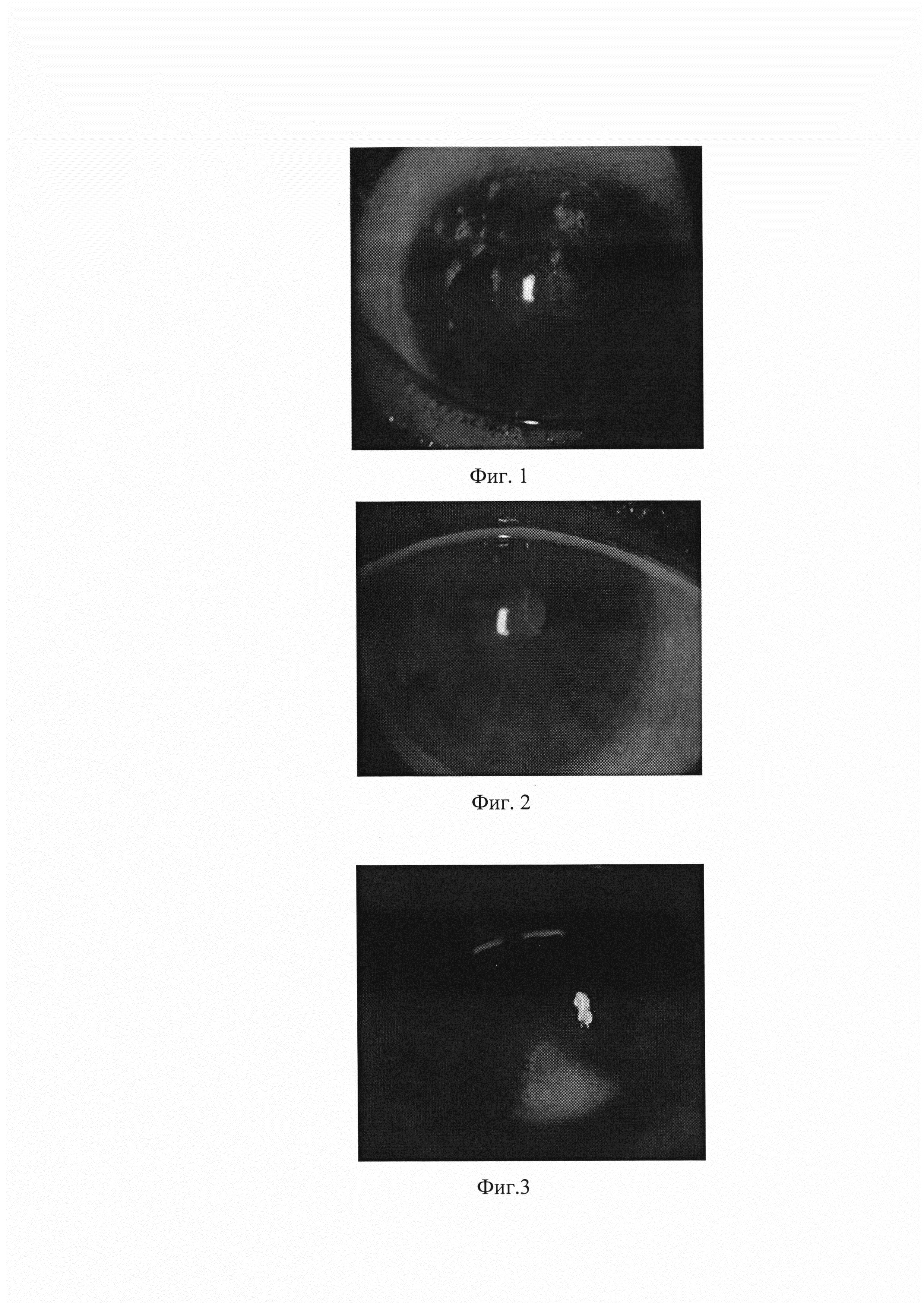
Передний отрезок обоих глаз: конъюнктива бледно-розовая, на роговице ландкартообразные изменения эпителия, эрозии. При осмотре в щелевой лампе в кобальтовом фильтре после закапывания 1% раствора флюоресцеина натрия видны дефекты эпителия, прокрашенные зеленым цветом, что показано на обзорной фотографии роговицы (фиг. 1). Влага передней камеры прозрачная, глубжележащие отделы без патологии.
Больной проведена кератопластическая терапия в условиях клиники.
Через 2 недели после терапии проведено лечение заявляемым способом: больной, при взгляде вверх, осуществили прокол конъюнктивы в нижне-наружном квадранте и ввели в правый глаз аутологичный лизат тромбоцитов в дозе 0,6 мл курсом 6 инъекций с интервалом в 48 часов. Аналогично субконъюнктивально ввели аутологичный лизат тромбоцитов в левый глаз в дозе 0,6 мл курсом 6 инъекций с интервалом в 48 часов.
После лечения Visus OD/OS=0,4/0,5 с корр. ВГД - 18 мм рт.ст.
Отмечается значительное уменьшение светобоязни и дискомфорта в обоих глазах.
Передний отрезок: полная эпителизация роговицы (при осмотре в щелевой лампе в кобальтовом фильтре после закапывания 1% раствора флюоресцеина натрия дефектов эпителия не наблюдается) (фиг. 2). Глубжележащие отделы без патологии.
Результатом проведенного лечения явилось субъективное улучшение состояния глаз (уменьшения явлений дискомфорта), объективное улучшение зрительных функций (повышение остроты зрения OD на 0,35; OS на 0,2), полная эпителизация роговицы (отсутствие дефектов эпителия при осмотре в щелевой лампе в кобальтовом фильтре после закапывания 1% раствора флюоресцеина натрия).
Пример 2.
Пациентка С., 59 лет, поступила в Новосибирский филиал МНТК «Микрохирургия глаза» с диагнозом: стромальный герпетический кератит правого глаза.
Первый эпизод заболевания декабрь 2016 г., курсы противовоспалительной терапии по месту жительства. Последнее обострение январь 2018 г., ПЦР мазка с роговицы на вирус простого герпеса положительный.
До лечения Visus OD=0,05 с корр. ВГД - 18 мм рт.ст.
Передний отрезок глаза: конъюнктива бледно-розовая, на роговице в нижних отделах на 4-6 ч инфильтрат конусообразной формы с нечеткими границами, захватывающий эпителий и строму, вокруг участки помутнения роговицы. При осмотре в щелевой лампе в кобальтовом фильтре после закапывания 1% раствора флюоресцеина натрия виден дефект эпителия, прокрашенный зеленым цветом, что показано на обзорной фотографии роговицы (фиг. 3). Влага передней камеры прозрачная. Задние синехии радужной оболочки отсутствуют. Хрусталик - остатки пигмента на передней капсуле, помутнения в ядре. Стекловидное тело прозрачное, глазное дно без патологии.
Левый глаз интактен.
Больной проведен курс противовирусной, кератопластической терапии в условиях клиники. Поддерживающая терапия: валацикловир (валтрекс) 500 мг перорально 1 р/д.
Через 2 недели после терапии проведено лечение заявляемым способом. Аутологичный лизат тромбоцитов размораживали при комнатной температуре в течение 10-15 минут. В правый глаз двухкратно с интервалом в 1 минуту инсталлировали 1 каплю проксиметакаина (алкаина). Через 3-5 минут осуществляли субконъюнктивальную инъекцию 0,8 мл аутологичного лизата тромбоцитов в нижне-наружном квадранте. Курс лечения составил 4 инъекций с интервалом в 72 часа.
После лечения Visus OD=0,15 с корр. ВГД 17 - мм рт.ст.
Передний отрезок глаза: конъюнктива бледно-розовая, полная эпителизация роговицы (фиг. 4), в нижних отделах помутнение роговицы. Влага передней камеры прозрачная. Глубжележащие отделы без динамики.
Результатом проведенной терапии явилось субъективное улучшение состояния глаз, объективное улучшение зрительных функций (повышение остроты зрения на 0,1), полная эпителизация роговицы (отсутствие дефектов эпителия при осмотре в щелевой лампе в кобальтовом фильтре после закапывания 1% раствора флюоресцеина натрия).
Пример 3.
Пациентка В. 38 лет, поступила в Новосибирский филиал МНТК «Микрохирургия глаза» с диагнозом: наследственная макулодистрофия Штаргардта обоих глаз.
Первый эпизод заболевания с 1990 г., курсы лечения по месту жительства, с января 2006 г. курсы ретинопротекторной терапии 2 раза в год по месту жительства и в условиях клиники. Отмечено резкое ухудшение остроты зрения с декабря 2011 г. с 0,4 до 0,03 с корр. Последнее ухудшение с сентября 2018 г.
До лечения Visus OD/OS=0,01/0,01 с корр. ВГД - 18 мм рт.ст.
Суммарное поле зрения по данным сферопериметрии OD/OS=415/420, абсолютные центральные скотомы (фиг. 5).
Передний отрезок обоих глаз без патологии. На глазном дне ДЗН монотонный, границы четкие. В макуле округлой формы дистрофический очаг, участки атрофии ретинального пигментного эпителия и скопления пигмента (по данным ОСТ макулы контур профиля макулярной области неправильный, уменьшение толщины наружных слоев сетчатки, участки атрофии пигментного эпителия, деструкция наружных сегментов фоторецепторов).
Больной проведен курс ретинопротекторной терапии в условиях клиники.
Через 1 месяц после терапии проведено лечение заявляемым способом. Больной параэкваториально в оба глаза ввели по 0,8 мл аутологичного лизата тромбоцитов курсом 6 инъекций (в каждый глаз) с интервалом в 72 часа. Методика параэкваториального введения лизата: пациентка смотрит вверх к носу. Проводится обработка кожи в области наружного угла пораженного глаза 70% этиловым спиртом, пальпация нижне-наружного края орбиты и вкол иглы параллельно нижней стенке орбиты на глубину 1 см с последующим введением аутологичного лизата тромбоцитов.
После лечения Visus OD/OS=0,03/0,03 с корр. ВГД - 17 мм рт.ст.
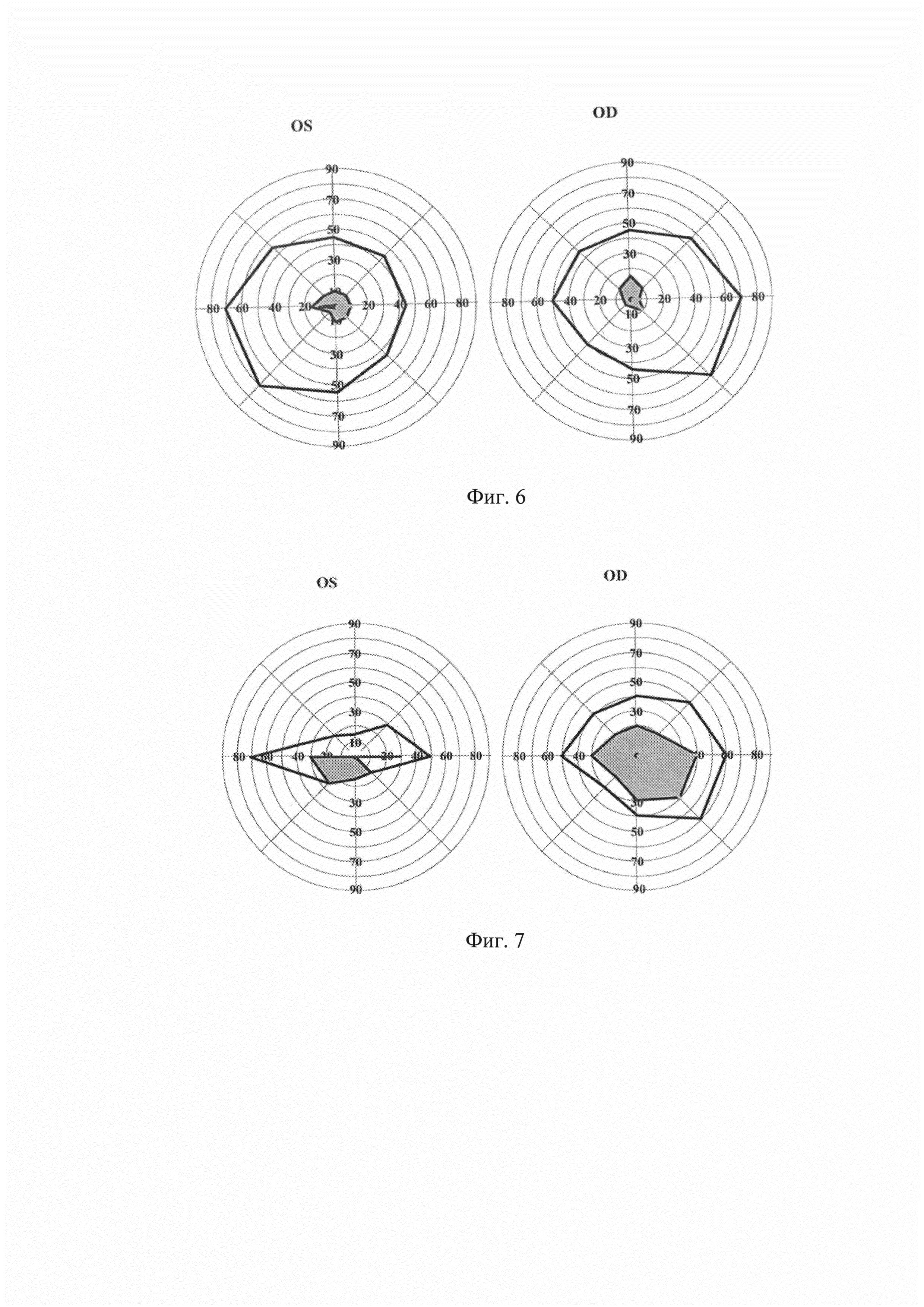
Суммарное поле зрения по данным сферопериметрии OD/OS=420/430, уменьшение зоны скотом (фиг. 6).
Передний, задний отрезок без динамики.
Через 3 мес. после введения аутологичного лизата тромбоцитов Visus OD/OS=0,03/0,03 с корр. ВГД - 16 мм рт.ст.
Результатом проведенной терапии явилось субъективное улучшение (повышение четкости зрения), объективное улучшение зрительных функций по данным визометрии (повышение остроты зрения на 0,02/0,02) и сферопериметрии (повышение суммарного поля зрения на 5/10 градусов), стабилизация визуальных показателей на протяжении 3 мес.
Пример 4.
Пациентка Н. 37 лет, поступила в Новосибирский филиал МНТК «Микрохирургия глаза» с диагнозом: тапеторетинальная абиотрофия, смешанная форма обоих глаз.
Первый эпизод заболевания с 1991 г., курсы лечения по месту жительства, с февраля 2004 г. курсы ретинопротекторной терапии 2 раза в год по месту жительства и в условиях клиники. Отмечено резкое ухудшение остроты зрения с декабря 2012 г. с 0,1 до 0,05 с корр., сужение периферического зрения, гемералопия. Последнее ухудшение с сентября 2018 г.
До лечения Visus OD/OS=0,05/0,05 с корр. ВГД - 18 мм рт.ст.
Суммарное поле зрения по данным сферопериметрии OD/OS=370/240, абсолютные центральные скотомы (фиг. 7).
Передний отрезок обоих глаз без патологии. Глазное дно: ДЗН бледный, границы четкие, артерии сужены, на средней периферии пигмент по типу «костных телец», зоны атрофии ретинального пигментного эпителия, в заднем полюсе дистрофические изменения (по данным ОСТ макулы контур профиля макулярной области уплощен, выраженная деструкция пигментного эпителия, участки атрофии, деструкция наружных сегментов фоторецепторов).
Больной проведен курс ретинопротекторной терапии в условиях клиники.
Через 1 месяц после терапии проведено введение аутологичного лизата тромбоцитов параэкваториально в дозе 1,0 мл в оба глаза курсом 4 инъекции с интервалом в 48 часов.
После лечения Visus OD/OS=0,06/0,06 с корр. ВГД - 17 мм рт.ст.
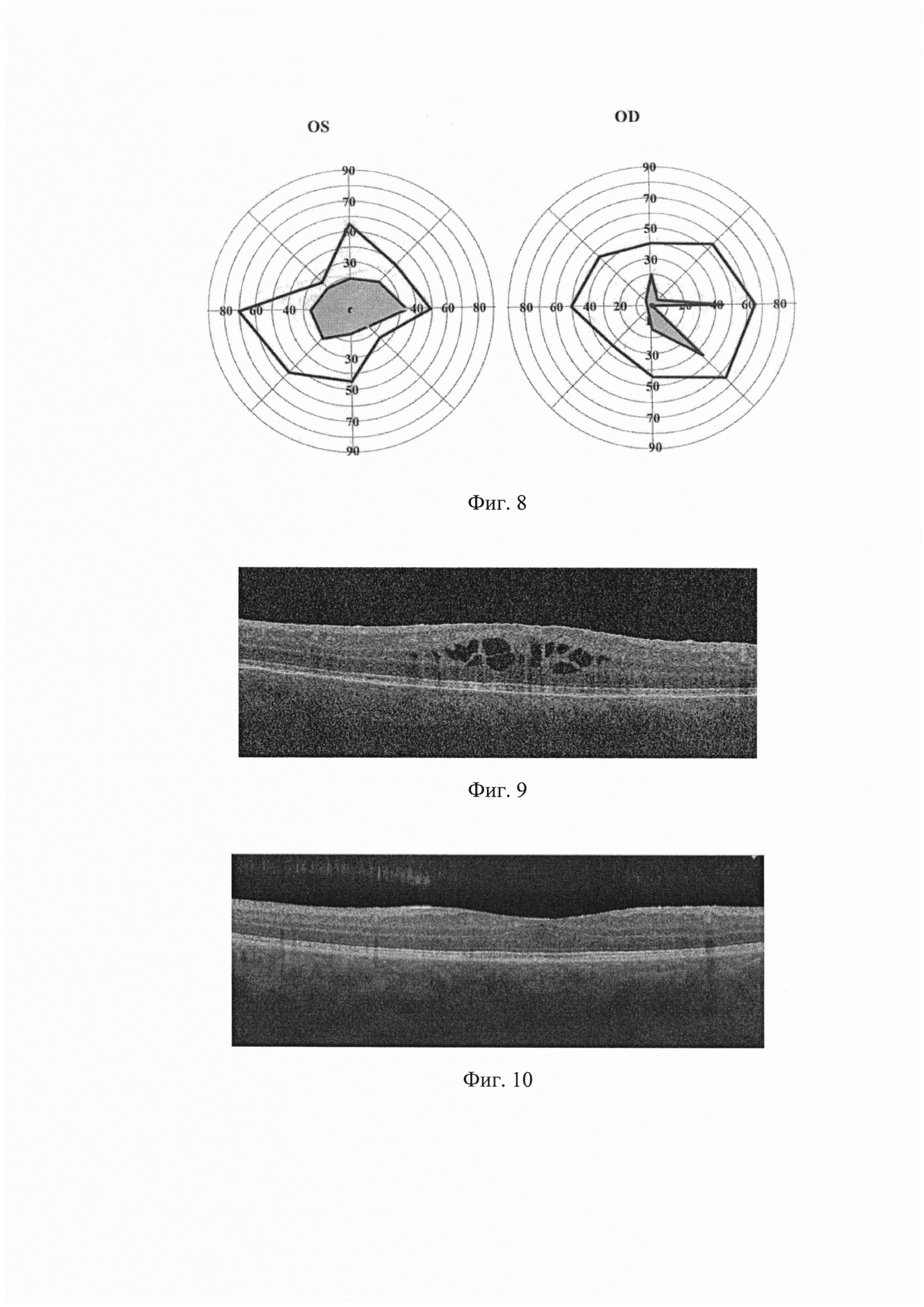
Суммарное поле зрения по данным сферопериметрии OD/OS=400/365, уменьшение зоны скотом (фиг. 8).
Передний, задний отрезок без динамики.
Через 3 мес. после введения аутологичного лизата тромбоцитов Visus OD/OS=0,06/0,06 с корр. ВГД - 16 мм рт.ст.
Результатом проведенной терапии явилось субъективное улучшение (повышение четкости зрения), объективное улучшение зрительных функций по данным визометрии (повышение остроты зрения на 0,01/0,01) и сферопериметрии (повышение суммарного поля зрения на 30/125 градусов), стабилизация визуальных показателей на протяжении 3 мес.
Пример 5.
Пациент Е. 28 лет, поступил в Новосибирский филиал МНТК «Микрохирургия глаза» с диагнозом: хронический вялотекущий генерализованный увеит правого глаза.
Первый эпизод заболевания май 2017 г., курсы противовоспалительной терапии по месту жительства. Последнее обострение сентябрь 2018 г.
До лечения Visus OD=0,65 ВГД - 18 мм рт.ст.
Передний отрезок глаза: инъекция отсутствует, на эндотелии роговицы по линии Тюрка-Эрлиха единичные преципитаты, влага передней камеры прозрачная, задние синехии радужной оболочки отсутствуют. Хрусталик - прозрачный. В стекловидном теле воспалительная реакция (по В-скану включения средней эхоплотности), в нижних отделах сетчатки на дальней периферии единично воспалительные очаги, кистозный макулярный отек. Левый глаз интактен.
Толщина сетчатки в фовеа 448 мкм (фиг. 9), кистозные изменения сетчатки в виде средних кист.
По данным микропериметрии светочувствительность сетчатки в фовеа 21,7 дБ.
Больному проведено противовоспалительное лечение, после лечения отмечалось уменьшение воспалительных явлений в тканях глаза, однако сохранялся макулярный отек. Поддерживающая терапия: инсталляции 0,1% дексаметазона, непафенака в правый глаз в течение 1 месяца.
Через 2 недели после терапии проведено введение аутологичного лизата тромбоцитов параэкваториально в правый глаз в дозе 0,9 мл курсом 5 инъекций с интервалом в 72 часа.
После лечения Visus OD=1,0 ВГД - 17 мм рт.ст
Толщина сетчатки в фовеа 276 мкм (фиг. 10), отсутствие кистозных полостей, полное восстановление профиля макулярной области.
По данным микропериметрии светочувствительность сетчатки в фовеа 25,2 дБ.
Передний отрезок без патологии. В стекловидном теле значительное уменьшение помутнений (по В-скану единичные включения средней эхоплотности). Рассасывание воспалительных изменений на дальней периферии сетчатки, макула без патологии.
Результатом проведенной терапии явилось субъективное и объективное улучшение зрительных функций, рассасывание преципитатов на роговице, рассасывание помутнений в стекловидном теле, восстановление профиля фовеолярной впадины по данным ОСТ, исчезновение кистозных изменений, уменьшение толщины сетчатки в фовеа на 172 мкм, повышение светочувствительности сетчатки в фовеа на 3,5 дБ.
Предлагаемый способ позволяет повысить эффективность лечения за счет противовоспалительного, противоотечного и репаративного действия используемого АЛТ, что сопровождается улучшением максимально корригируемой остроты зрения, повышением суммарного поля зрения у пациентов, стабилизацией процесса в течение нескольких месяцев.