Результат интеллектуальной деятельности: СПОСОБ ОТРАБОТКИ ХИРУРГИЧЕСКИХ НАВЫКОВ КОРРЕКЦИИ СПИННО-МОЗГОВОЙ ГРЫЖИ НА АБОРТУСАХ С ИСПОЛЬЗОВАНИЕМ ПСЕВДОМАТКИ И ЭНДОСКОПИЧЕСКИХ ИНСТРУМЕНТОВ
Вид РИД
Изобретение
Изобретение относится к медицине, а именно к акушерству и фетальной хирургии.
Спинно-мозговая грыжа Sb (Spina bifida лат.) является одним из наиболее распространенных типы дефектов нервной трубки, приводящие к воздействию на спинной мозг внешней среды. Эта мальформация с высоким уровнем заболеваемости во всем мире. Частота Sb зависит от расовых и популяционных особенностей. Доля Spina bifida среди всех пороков невральной трубки достигает 50%. Соотношения полов при спинно-мозговой грыже составляет 1:1,8 (ж:м).
Основным этиологическим фактором пороков невральной трубки, в том числе и Sb, является мультифакториальный тип наследования. В последнее десятилетие во многих странах мира выявлены генетические факторы риска по развитию дефектов невральной трубки в целом и спинно-мозговой грыжи в частности. Обнаружено, что генетический полиморфизм MTHFR (метилентетрагидрофолатредуктазы), метионинсинтетазы, мутации гена FRa, уровень фолатов в эритроцитах связаны с риском развития этих пороков.
Spina bifida может сопровождаться другими пороками развития ЦНС: анэнцефалией, черепно-мозговыми грыжами, иниэнцефалией, диастематомиелией, сколиозом, полимикрогирией. Как уже указывалось выше, наиболее часто Sb сочетается с аномалиями развития продолговатого мозга, то есть с синдромом Арнольда - Киари - время формирования 3,5-4 неделя эмбриогенеза. Аномалия характеризуется удлинением среднего мозга, водопровода, моста, нарушениями ликвородинамики, а так же смещением мозжечка к большому затылочному отверстию. Среди других пороков, сочетающихся со Spina Bifida, следует отметить анальную атрезию, омфалоцеле, добавочную почку, деформацию стоп, аномалии ребер и пороки сердца. Sb сочетается с более чем 40 синдромами множественных пороков развития и входит в состав ассоциаций пороков развития таких, KaKSHISIS, OEIS, синдром каудальной регрессии. Spina Bifida может может быть составляющей различных ХА. Основной ХА, в состав которой входит Sb, является трисомия 18.
Классификация Spina bifida
I. Рахишизис (Rhachischisis) - расщелина позвоночника, точнее, отсутствие дорсальных концов дуг позвонков с образованием дефекта мозговых оболочек и мягких тканей. Спинной мозг в области дефекта лежит открыто, то есть лишен кожного и оболочечного покрова. Этот порок часто сочетается с анэнцефалией или иниэнцефалией.
II. Spina bifida aperta - это открытая спинно-мозговая грыжа, характеризующаяся дефектом отростков позвонков и мягких тканей. В большинстве случаев она бывает представлена кистозным образованием - spina bifida cystica, при которой в результате не заращения позвоночного столба возникает выпячивание мозговых оболочек (менингоцеле), оболочек и корешков спинно-мозговых нервов (менингорадикулоцеле), оболочек вместе с веществом спинного мозга (менингомиелоцеле).
III. Spina bifida occulta - это расщелина позвоночника без образования грыжевого выпячивания. Костный дефект, как правило, небольшой и закрыт кожей.
Известны только два варианта патогенеза спинно-мозговой грыжи. В основе первого лежит нарушение процесса закрытия каудальной нейропоры, в основе второго - вторичное расщепление уже сформированной нервной трубки в результате нарушения баланса между продукцией и реабсорбцией цереброспинальной жидкости в эмбриональном периоде.
Новорожденные со Spina bifida, могут иметь различные степени моторного дефицита, недержания кала и мочи, изменения центральной нервной системы вследствие повреждения нервных корешков. Эта группа пороков развития центральной нервной системы известная как мальформация типа Арнольда-Киари, может привести к прогрессирующему расширению мозговых желудочков, требуя вентрикуло-перитонеального шунтирования (VPS) для лечения гидроцефалии. Эта процедура выполняется путем имплантации постоянной клапанной системы, что может привести к вторичным осложнениям: инфекция, неисправность и непроходимость шунта.
В 2011 году стало общепризнанным применение операций на плоде при Sb, когда было закончено проспективное рандомизированное клиническое исследование. Проведено сравнение исходов дородового и постнатального закрытия Spina bifida. Был доказано значительное улучшение прогноза в группе с пренатальной коррекцией порока. В этом важном исследовании использовался открытый подход к фетальной хирургии, которая связана с более высокими рисками для матери, по сравнению с минимально инвазивным методом эндоскопической фетальной хирургии (фетоскопия).
В 1999 году Брунер с коллегами провели первую попытку прооперировать Spina bifida у человеческих плодов с использованием эндоскопической техники для пренатальной коррекции дефекта. Тем не менее, в связи с высокой частотой осложнений, таких как недоношенность и высокая смертность плодов (50%), эндоскопический метод был оставлен этой группой, и заменен открытым методом.
В 2006 году, Коль с коллегами провел 3 операции при помощи эндоскопического подхода (выживание всех трех плодов). Впоследствии методика коррекции была изменена. В настоящее время данная методика позволяет окончательно корригировать дефект внутриутробно без необходимости хирургического вмешательства после родов.
В Бразилии, 2014 г. Pedreira и др. проводят 24 эндоскопических хирургических операций. Бразильский подход отличается от немецкого более простым техническим исполнением, используется один непрерывный шовный слой и целлюлоза для закрытия спинального дефекта. Помимо того, что это дешевле, этот метод также имеет потенциал для увеличения сохраненного объема на уровне спинного мозга, и может потенциально уменьшить возникновение фиксации спинного мозга из-за присутствия целлюлозы между ним и рубцовой тканью.
Данный метод более простой, эффективный и дешевый, однако, имеет ряд существенных недостатков: он выполняются на живых людях, имеет огромные риски, следовательно, производить коррекцию spina bifida может только высококвалифицированный специалист по внутриутробной хирургии. Как известно, в настоящее время существует острая нехватка кадров, выполняющих фетальные вмешательства.
Технический результат: отработка внутриутробных хирургических навыков коррекции спинно-мозговой грыжи без угрозы для жизни матери и плода на абортусах с использованием псевдоматки и эндоскопических инструментов.
Заявляется способ отработки хирургических навыков коррекции спинно-мозговой грыжи, заключающийся в том, что производят поздний медикаментозный индуцированный выкидыш у пациентки в сроке 20-21 неделя, создают псевдоматку с размерами, приближенными к 20-22 неделям гестации, в псевдоматке производят прорезь длиной 7-8 см для укладки в нее абортуса, прорезь герметично закрывают с помощью зажимов, в полость вводят троакары, после частичного удаления амниотической жидкости с помощью инсуфлятора в псевдоматку подают диоксид углерода под давлением 12 мм рт. ст., с помощью мягких зажимов проводят передвижение плода в положение, в котором порок развития достижим для операторо, рассекают миеломенингоцеле с помощью ножниц и освобождают нервную ткань от окружающих тканей, в зависимости от анатомических особенностей поражения, спинной мозг покрывают одним или несколькими коллагеновыми или тефлоновыми пластырями, после закрытия повреждения диоксид углерода удаляют с одновременным повторным наполнением полости псевдоматки теплым раствором Рингера, кожу ушивают нерассасывающимся 5-0 шовным материалом.
Изобретение поясняется иллюстрациями.
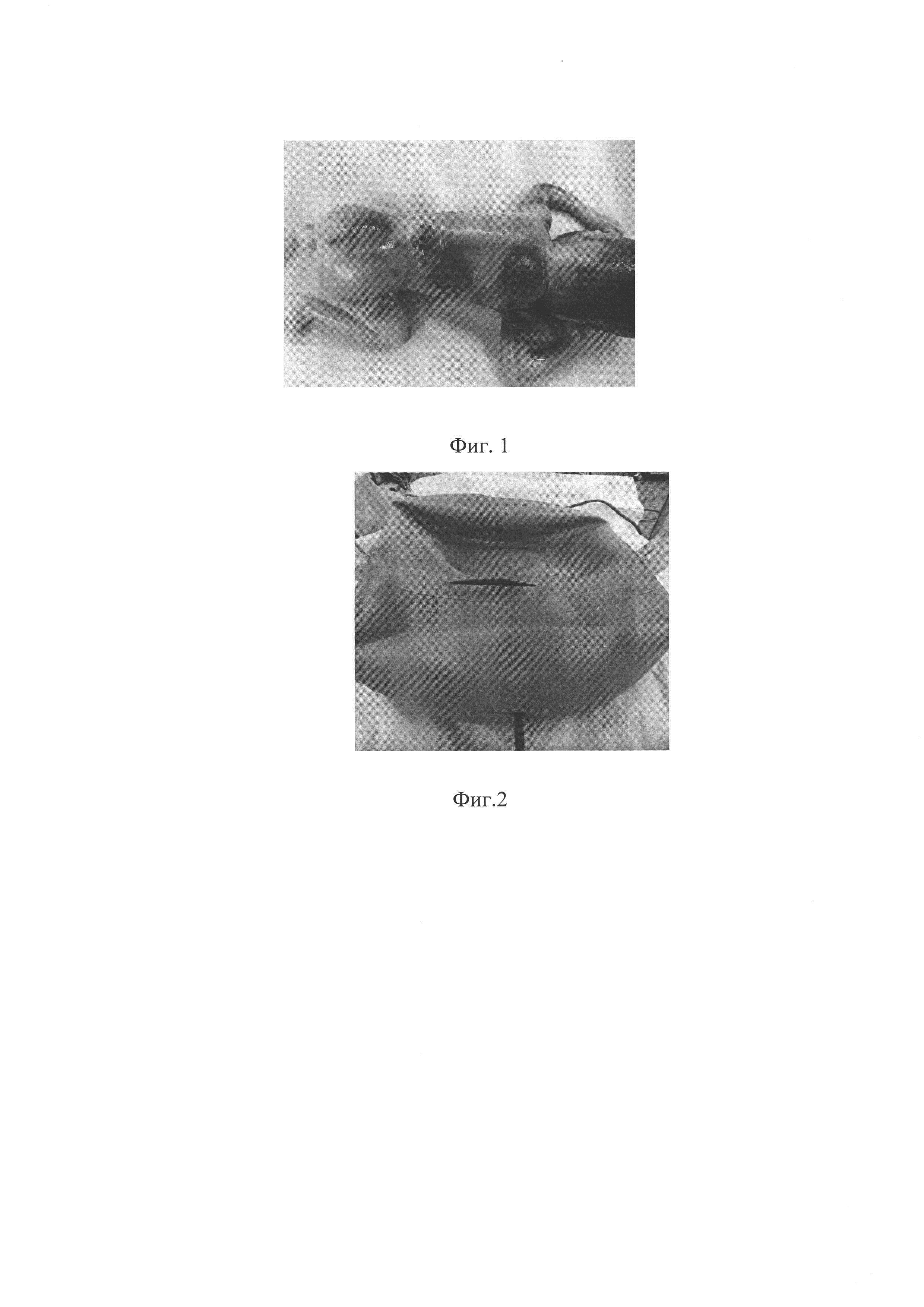
На Фиг. 1 представлен абортус со спинно-мозговой грыжей.
На Фиг. 2 представлена псевдоматка с разрезом.
На Фиг. 3 показана укладка абортуса.
На Фиг. 4 показано как прорезь герметично закрывается с помощью зажимов.
На Фиг. 5 показано введение троакаров.
На Фиг. 6 миеломенингоцеле рассечено.
На Фиг. 7-8 представлены необходимые инструменты.
Изобретение осуществляют следующим образом.
Для выполнения данного метода необходимо провести поздний медикаментозный индуцированный выкидыш у пациентки в сроке 20-21 неделя (мифепристон 400 мг, через 48 часов - мизопростол 0,2 мг). Показанием к прерыванию беременности в данном сроке является наличие ВПР ЦНС у плода: аномалия Арнольда - Киари II типа, spina bifida (миеломенингоцеле). (Фиг. 1)
Для проведения операции создается псевдоматка из эластического мяча (фитбол) размерами, приближенными к 20-22 неделям гестации. В псевдоматке производится прорезь длиной 7-8 см для укладки в нее абортуса (Фиг. 2-3).
Прорезь герметично закрывается с помощью зажимов. Подтекания вод из разреза после фиксации зажимов быть не должно (Фиг. 4).
В полость вводятся троакары, после частичного удаления амниотической жидкости, с помощью инсуфлятора в псевдоматку подается диоксид углерода СО2 под давлением 12 мм рт. ст. (Фиг. 5). С помощью мягких зажимов проводят передвижение плода в положение, в котором порок развития может быть достижим для операторов (спиной вверх). Миеломенингоцеле рассекается с помощью ножниц, и нервная ткань тщательно освобождается от окружающих тканей (Фиг. 6). В зависимости от анатомических особенностей поражения, спинной мозг покрывается одним или несколькими коллагеновыми или тефлоновыми пластырями. Независимо от метода закрытия, водонепроницаемость покрытия успешно демонстрируется в конце процедуры, что подтверждает выпячивание пластыря, а также отсутствие утечки спинно-мозговой жидкости. После того как повреждение закрыто, диоксид углерода удаляется с одновременным повторным наполнением полости псевдоматки теплым раствором Рингера. Кожа ушивается нерассасывающимся 5-0 шовным материалом.
Для эксперимента необходимы: эндоскопическая стойка фирмы «KARL STORZ», набор для трансабдоминальной эмбриоскопии и фетоскопии фирмы «KARL STORZ» (Германия) - используется до 20 нед. беременности, жесткая оптика прямого видения (направление взгляда: 30°, рабочая длина: 30 см, наружный диаметр 3 мм), 3 набора троакаров с лепестковым силиконовым клапаном: А. 3/3/3 мм; Б. 3/3/5 мм; В. 5/5/5 мм, ножницы, иглодержатели, зажимы. (Фиг. 7-8)
Данная методика позволяет наиболее точно воссоздать естественные условия. В эксперименте нам удалось отработать все этапы внутриутробной эндоскопической коррекции spina bifida, без угрозы для жизни матери и плода.
Способ отработки хирургических навыков внутриутробной коррекции порока развития в виде спинно-мозговой грыжи плода, заключающийся в том, что производят поздний медикаментозный индуцированный выкидыш у пациентки в сроке 20-21 неделя, создают псевдоматку из эластического мяча с размерами, приближенными к 20-22 неделям гестации, в псевдоматке производят прорезь длиной 7-8 см для укладки в нее абортуса, прорезь герметично закрывают с помощью зажимов, в полость вводят троакары, с помощью инсуфлятора в псевдоматку подают диоксид углерода под давлением 12 мм рт. ст., с помощью мягких зажимов проводят передвижение плода в положение, в котором порок развития достижим для операторов, рассекают миеломенингоцеле с помощью ножниц и освобождают нервную ткань от окружающих тканей, после закрытия повреждения диоксид углерода удаляют с одновременным наполнением полости псевдоматки теплым раствором Рингера, разрез ушивают нерассасывающимся 5-0 шовным материалом.