Результат интеллектуальной деятельности: Способ пластики и герметизации дефекта твердой мозговой оболочки в области костного дефекта основания черепа
Вид РИД
Изобретение
Изобретение относится к области медицины, а именно к нейрохирургии и может быть использовано для профилактики и лечения базальной ликвореи при повреждении центральных отделов основания черепа.
Известен способ пластики и герметизации дефекта твердой мозговой оболочки в области костного дефекта основания черепа, включающий формирование первого аутотрансплантата из гибкого фрагмента, формирование второго аутотрансплантата из твердого фрагмента, а также герметизацию дефекта твердой мозговой оболочки и костного дефекта основания черепа, после этого используют фрагмент аутожира для последующего его закрепления (патент RU 2655784).
Недостаток этого способа заключается в повышенном риске возможной травматичности, связанной с необходимостью проникновения вглубь черепа в сторону мозга при установке первого аутотрансплантата из гибкого фрагмента и второго аутотрансплантата из твердого фрагмента.
Решаемой технической проблемой являлась разработка методики пластики и герметизации дефекта твердой мозговой оболочки в области костного дефекта основания черепа, минимизирующая риск развития осложнений, обусловленных травматичностью установки аутотрансплантатов.
Достигаемым техническим результатом является снижение риска травматичности операции, связанной с пластикой и герметизацией дефекта твердой мозговой оболочки в области костного дефекта основания черепа, при условии повышения герметичности закрытия дефекта.
Технический результат достигается благодаря тому, что первый аутотрансплантат из гибкого фрагмента размещают между твердой мозговой оболочкой и основанием черепа, далее размещают второй аутотрансплантат из твердого фрагмента между первым аутотрансплантатом из гибкого фрагмента и основанием черепа, а также того, что после этого устанавливают фрагмент аутожира на втором аутотрансплантате из твердого фрагмента и закрепляют его фибрин-тромбиновым клеем на основании черепа, что приводит к надежной герметизации полости черепа и снижению травматичности операции.
Именно описанные приемы установки и фиксации аутотрансплантатов, позволяют, с одной стороны, практически исключить риск повреждения тканей, а, с другой стороны, добиться надежной герметизации дефекта.
Нами было выявлено, что размещение первого и второго аутотрансплантатов по разработанной нами технологии не вызывает компрессии субарахноидального пространства и подлежащих сосудисто-нервных структур. То, что первый аутотрансплантат из гибкого фрагмента больше второго аутотрансплантата из твердого фрагмента, позволяет надежно отграничить второй аутотрансплантат из твердого фрагмента от подлежащего субарахноидального пространства и сосудисто-нервных структур.
Указанный технический результат достигается благодаря следующей совокупности существенных признаков: формируют первый аутотрансплантат из гибкого фрагмента, а второй аутотрансплантат из твердого фрагмента. Выполняют герметизацию дефекта твердой мозговой оболочки и костного дефекта основания черепа посредством размещения сформированных первого и второго аутотрансплантатов. Для чего формируют костный дефект основания черепа с габаритными размерами (Д) больше габаритных размеров твердой мозговой оболочки (С), габаритные размеры первого аутотрансплантата (А) больше габаритных размеров второго аутотрансплантата (В), больше С и больше Д. При этом второй аутотрансплантат выполнен из аутокости в виде плоского удлиненного элемента с габаритными размерами В1 и В2, при этом В1 больше В2. Габаритные размеры С меньше В1 и В2, причем В1 больше Д, а В2 меньше Д. Размещают первый аутотрансплантат между твердой мозговой оболочкой и основанием черепа, далее размещают второй аутотрансплантат между первым аутотрансплантатом и основанием черепа, после этого устанавливают фрагмент аутожира на втором аутотрансплантате и закрепляют его биологическим клеем на втором аутотрансплантате и на основании черепа.
В частных случаях осуществления способа:
- первый аутотрасплантат выполняют из широкой фасции бедра или слизистой оболочки перегородки носа;
- второй аутотрасплантат выполняют из костной части носовой перегородки или хрящевой части носовой перегородки.
Способ осуществляется следующим образом.
Формируют костный дефект основания черепа с габаритными размерами (Д) больше габаритных размеров твердой мозговой оболочки (С).
Формируют первый аутотрансплантат из гибкого фрагмента (например, из широкой фасции бедра или слизистой оболочки перегородки носа) с габаритными размерами А. Формируют второй аутотрансплантат из твердого фрагмента (например, из костной части носовой перегородки или хрящевой части носовой перегородки) с габаритными размерами В.
Осуществляют герметизацию дефекта с габаритными размерами С твердой мозговой оболочки и костного дефекта с габаритными размерами Д основания черепа.
При этом габаритные размеры Д костного дефекта больше габаритных размеров С твердой мозговой оболочки, габаритные размеры А первого аутотрансплантата из гибкого фрагмента больше габаритных размеров В второго аутотрансплантата из твердого фрагмента, больше габаритных размеров С дефекта твердой мозговой оболочки и больше габаритных размеров Д костного дефекта основания черепа.
Второй аутотрансплантат выполняют в виде плоского удлиненного элемента с габаритными размерами В1 и В2, при этом В1 больше В2, а габаритные размеры С дефекта твердой мозговой оболочки меньше В1 и В2. Причем В1 больше габаритного размера Д костного дефекта основания черепа, а В2 меньше габаритного размера Д костного дефекта основания черепа.
Размещают первый аутотрансплантат из гибкого фрагмента между твердой мозговой оболочкой и основанием черепа, далее размещают второй аутотрансплантат из твердого фрагмента между первым аутотрансплантатом из гибкого фрагмента и основанием черепа, после этого устанавливают фрагмент аутожира на втором аутотрансплантате из твердого фрагмента и закрепляют его фибрин-тромбиновым клеем на основании черепа.
При этом первый аутотрасплантат может быть выполнен, например, из фрагмента широкой фасции бедра (как правило, аутотрансплантат берется с передне-боковой поверхности верхней трети бедра) или фрагмента слизистой оболочки перегородки носа.
Разработанный способ иллюстрируется рядом фигур:
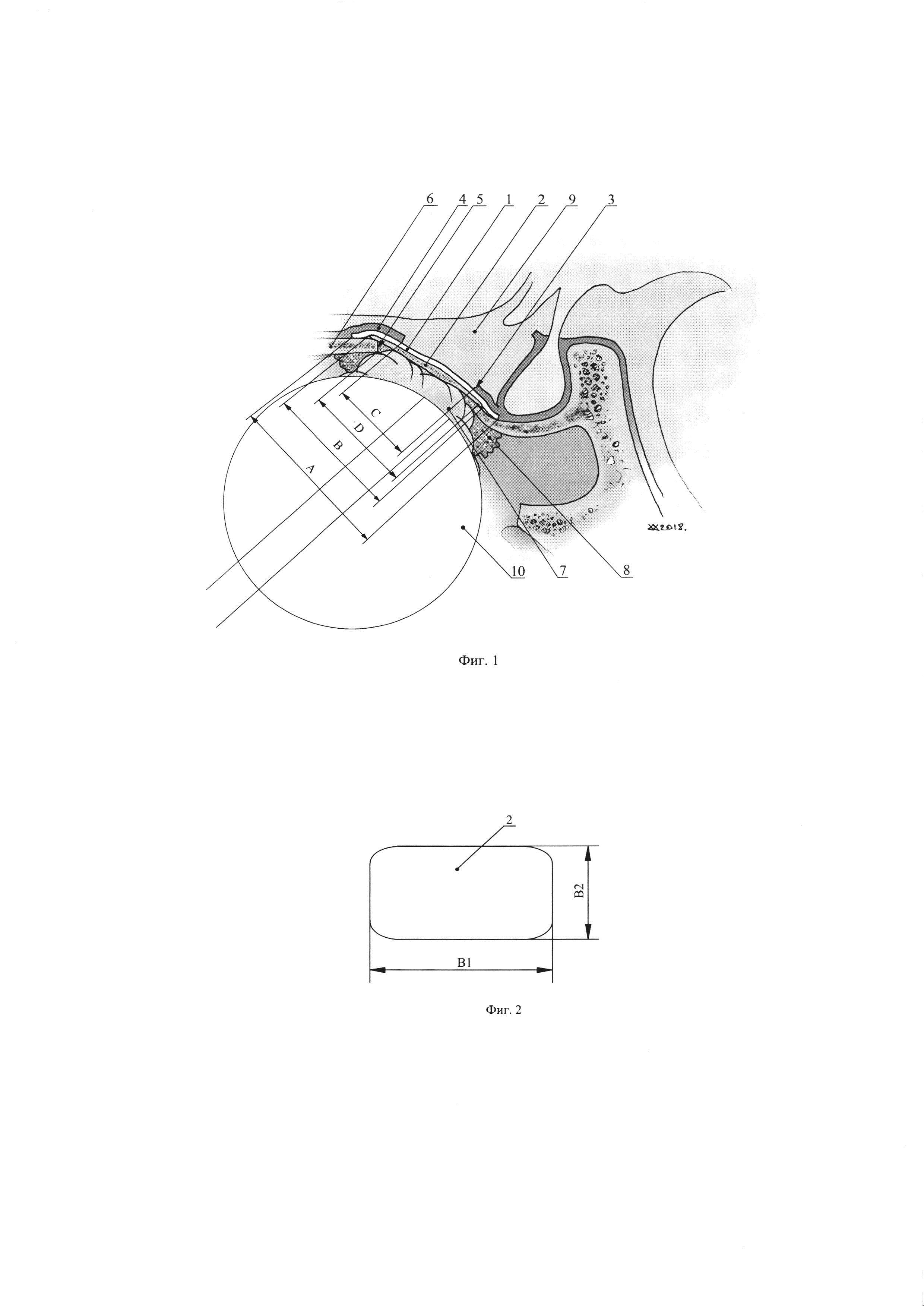
На фиг. 1 изображена схема пластики и герметизации дефекта твердой мозговой оболочки в области костного дефекта задних отделов площадки основной кости.
На фиг. 2 изображено выполнение аутотрансплантата из твердого фрагмента.
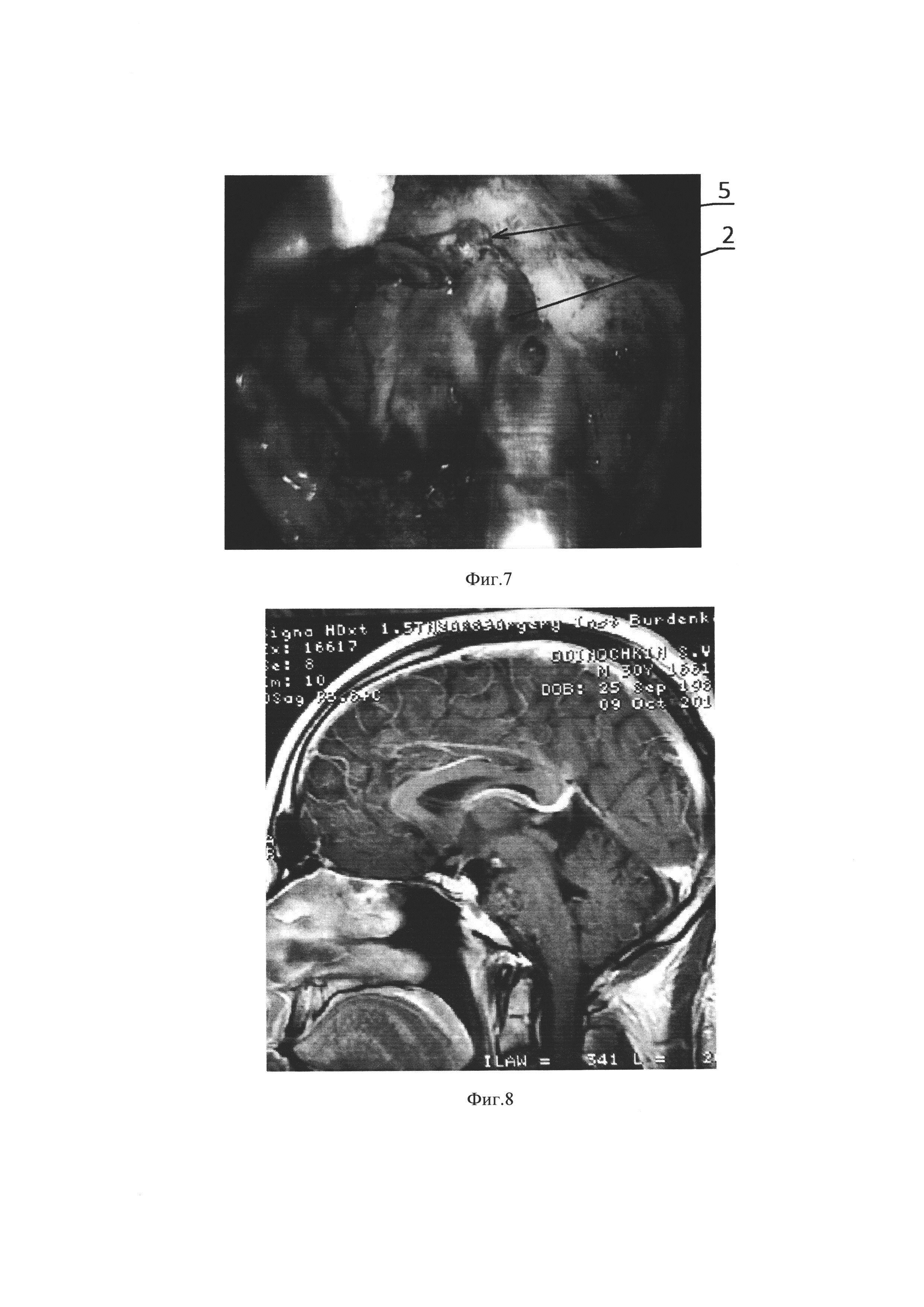
На фиг. 3 изображена схема пластики и герметизации дефекта твердой мозговой оболочки в области костного дефекта дна турецкого седла.
На фиг. 4 изображена схема пластики и герметизации дефекта твердой мозговой оболочки в области костного дефекта ската.
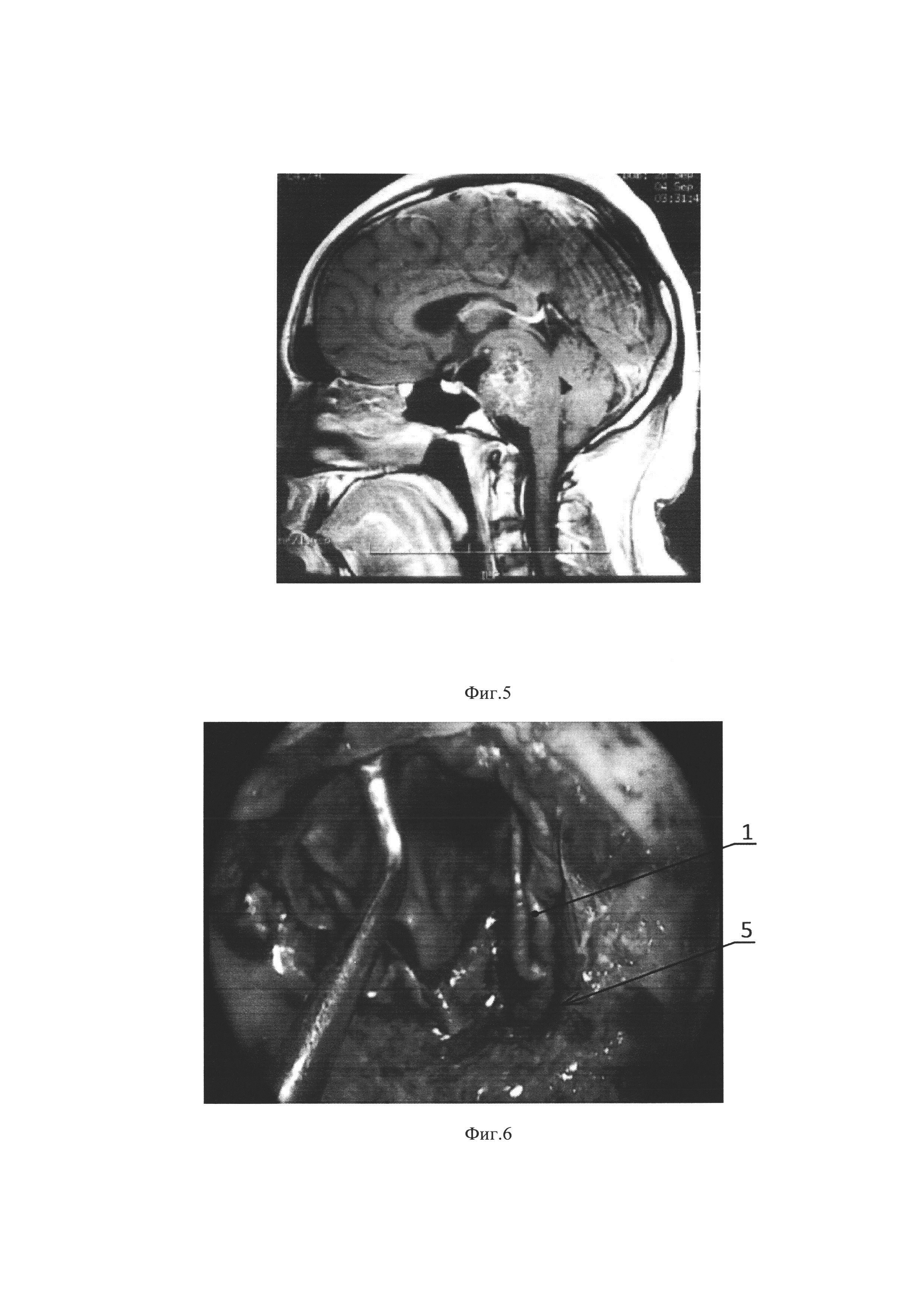
На фиг. 5 изображена МРТ пациента О. до операции. Большая хордома, грубо компремирующая стволовые структуры головного мозга.
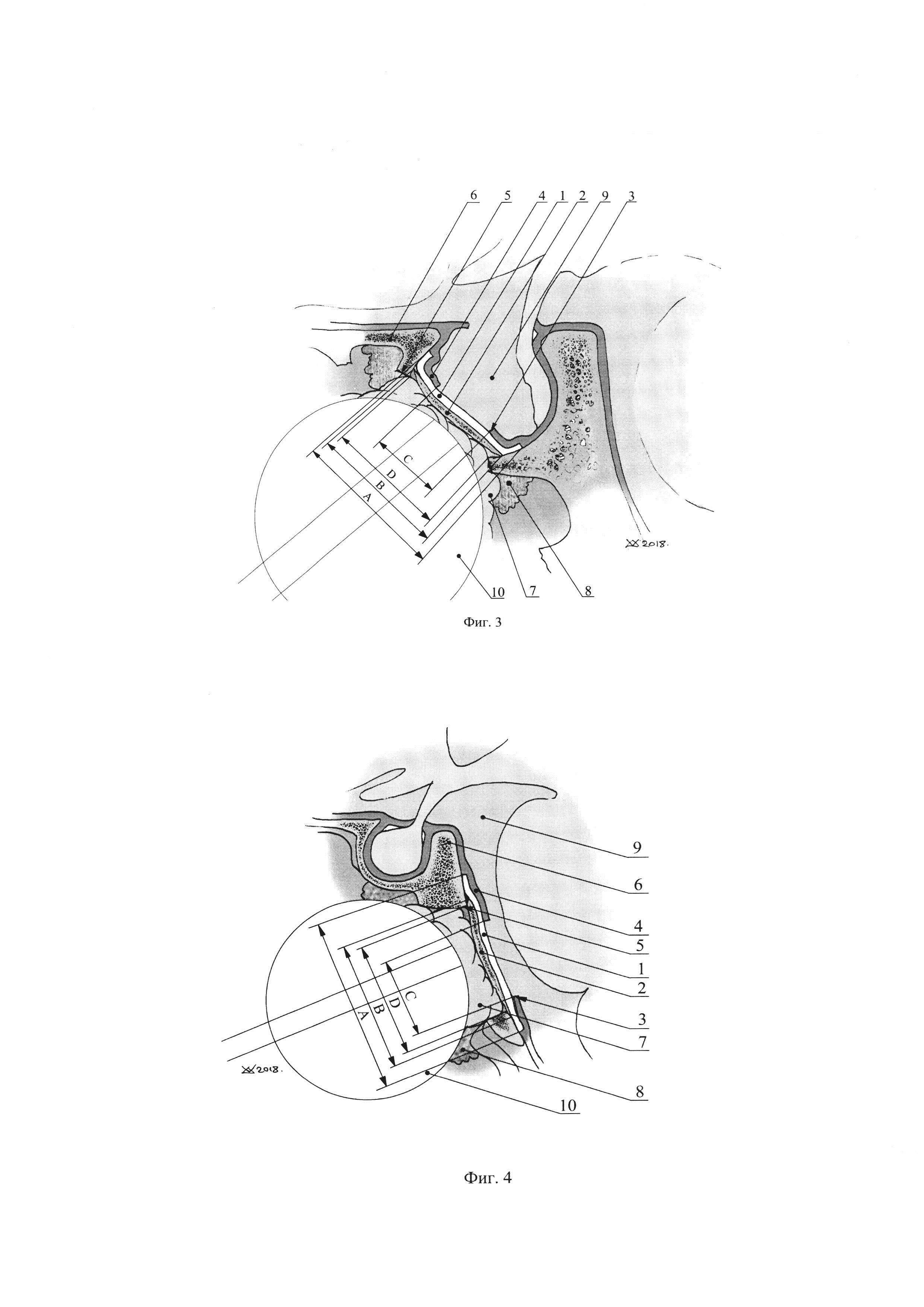
На фиг. 6 изображена интраоперационная фотография: этап пластики дефекта твердой мозговой оболочки в области костного дефекта ската. Установка свободного аутотрансплантата (фрагмента широкой фасции бедра) при помощи пуговчатого зонда.
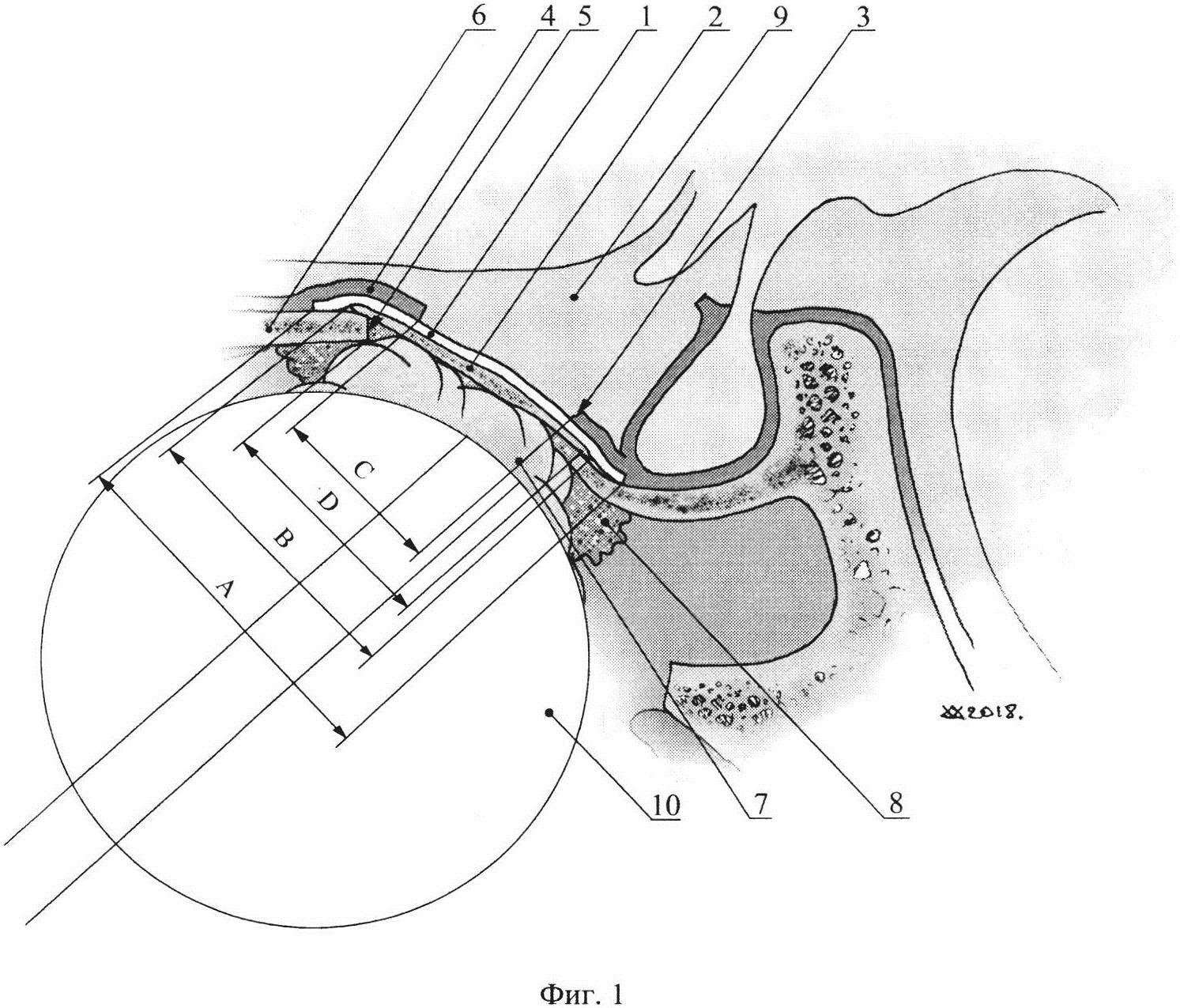
На фиг. 7 изображена интраоперационная фотография: этап пластики дефекта твердой мозговой оболочки в области костного дефекта ската. Установка аутокости (фрагмента костной части носовой перегородки) в костный дефект основания черепа при помощи кусачек Блексли.
На фиг. 8 изображена МРТ пациента О. через 48 месяцев после операции. Нет признаков продолженного роста.
Способ пластики и герметизации дефекта твердой мозговой оболочки в области костного дефекта основания черепа, изображенный на фиг. 1, реализуется следующим образом. На фиг. 1 показана схема пластики и герметизации в области задних отделов площадки основной кости. Способ включает формирование первого аутотрансплантата из гибкого фрагмента 1 с габаритными размерами А. В качестве первого аутотрансплантата из гибкого фрагмента 1 можно использовать фрагмент широкой фасции бедра. После этого формируют второй аутотрансплантат из твердого фрагмента 2 с габаритными размерами В. В качестве второго аутотрансплантата из твердого фрагмента 2 можно использовать аутокость (из костной части носовой перегородки) или аутохрящ (из хрящевой части носовой перегородки). Далее осуществляют герметизацию дефекта 3 с габаритными размерами С твердой мозговой оболочки 4 и костного дефекта 5 основания черепа 6 с габаритными размерами Д. Преимущественно дефект 3 твердой мозговой оболочки 4 и костный дефект 5 основания черепа 6 имеет округлую форму, а габаритные размеры Д костного дефекта 5 больше габаритных размеров С твердой мозговой оболочки 4. При этом аутотрансплантат из гибкого фрагмента 1 также преимущественно должен иметь округлую форму. Причем габаритные размеры А первого аутотрансплантата из гибкого фрагмента 1 больше габаритных размеров В второго аутотрансплантата из твердого фрагмента 2, больше габаритных размеров С дефекта 3 твердой мозговой оболочки 4 и больше габаритных размеров Д костного дефекта 5 основания черепа 6. Второй аутотрансплантат из аутокости 2 выполняют в виде плоского удлиненного элемента (например, овального) с габаритными размерами В1 и В2 (фиг. 2). При этом должно выполняться условие, при котором В1 больше В2. Габаритные размеры С дефекта 3 твердой мозговой оболочки 4 меньше В1 и В2. Причем В1 больше габаритного размера Д костного дефекта 5 основания черепа 6, а В2 меньше габаритного размера Д костного дефекта 5 основания черепа 6. После этого размещают первый аутотрансплантат из гибкого фрагмента 1 между твердой мозговой оболочкой 4 и основанием черепа 6. Далее размещают второй аутотрансплантат из твердого фрагмента 2 между первым аутотрансплантатом из гибкого фрагмента 1 и основанием черепа 6. После этого устанавливают фрагмент аутожира 7 на втором аутотрансплантате из твердого фрагмента 2 и закрепляют его фибрин-тромбиновым клеем 8 на основании черепа 6. На заключительном этапе пластика дополняется закреплением аутожира 7 баллоном-катетером 10.
Возможны варианты, в которых дефект 3 твердой мозговой оболочки 4 и костный дефект 5 основания черепа 6 имеют прямоугольную или овальную форму. При этом аутотрансплантат из гибкого фрагмента 1 также должен иметь прямоугольную или овальную форму. Указанные выше соотношения размеров дефекта 3, костного дефекта 5 и гибкого фрагмента должны сохраняться. Форма второго аутотрансплантата из твердого фрагмента 2 также в этом случае будет иметь прямоугольную или овальную форму, также с указанными выше соотношениями размеров, обеспечивающими его введение в костный дефект 5 основания черепа 6 с поворотом на 90° и перекрытие костного дефекта 5.
Способ пластики и герметизации дефекта твердой мозговой оболочки в области костного дефекта основания черепа, изображенный на фиг. 3 реализуется следующим образом. После удаления опухоли селлярной локализации (аденомы гипофиза, краниофарингиомы, хордомы и др.) может образовываться дефект костных структур турецкого седла и твердой мозговой оболочки. Аутотрансплантат 1 из фрагмента широкой фасции бедра устанавливается между твердой мозговой оболочкой 4 и основанием черепа 6. Далее размещают второй аутотрансплантат из твердого фрагмента 2 между первым аутотрансплантатом из гибкого фрагмента 1 и основанием черепа 6. После этого устанавливают фрагмент аутожира 7 на втором аутотрансплантате из твердого фрагмента 2 и закрепляют его фибрин-тромбиновым клеем 8 на основании черепа 6. На заключительном этапе пластика дополняется закреплением аутожира 7 баллоном-катетером 10.
Способ пластики и герметизации дефекта твердой мозговой оболочки в области костного дефекта основания черепа, изображенный на фиг. 4. реализуется следующим образом. После удаления опухоли области ската (хордомы, менингиомы, холестеатомы и др.) может образовываться дефект костных структур ската и твердой мозговой оболочки. Аутотрансплантат 1 из фрагмента широкой фасции бедра устанавливается между твердой мозговой оболочкой 4 и основанием черепа 6. Далее размещают второй аутотрансплантат из твердого фрагмента 2 между первым аутотрансплантатом из гибкого фрагмента 1 и основанием черепа 6. После этого устанавливают фрагмент аутожира 7 на втором аутотрансплантате из твердого фрагмента 2 и закрепляют его фибрин-тромбиновым клеем 8 на основании черепа 6. На заключительном этапе пластика дополняется закреплением аутожира 7 баллоном-катетером 10.
Клинический пример.
Пациент О. 26 лет с диагнозом «Большая хордома основания черепа, грубо сдавливающая стволовые структуры головного мозга» (фиг. 5) 08.10.2013 г. поступил в ФГАУ «НМИЦ нейрохирургии им. акад. Н.Н. Бурденко» Минздрава России для хирургического лечения. В клинической картине: грубые стволовые нарушения - поперхивается при глотании твердой и жидкой пищей, грубые нарушения походки, спонтанный горизонтальный нистагм при взоре в стороны в крайних отведениях.
14.10.2013 выполнена операция "Эндоскопическое трансназальное удаление большой хордомы области ската, грубо компремирующей стволовые структуры (задний расширенный, транскливальный доступ)".
Протокол операции:
Наркоз интубационный. Установлен наружный люмбальный дренаж. Положение больного лежа с приподнятым головным концом. Через правый носовой ход осуществлен типичный эндоскопический доступ к передней стенке пазухи основной кости. Трепанирована пазуха основной кости. Костные структуры турецкого седла и ската не изменены. Трепанирован скат (использована высокооборотная дрель с алмазной фрезой). Экстрадурально обнаружена незначительная часть опухоли сероватого цвета (по виду - хордома). Опухоль перфорировала твердую мозговую оболочку (ТМО) в области ската и была вся расположена интрадурально. Произведено дополнительное рассечение ТМО области ската. Опухоль плотная, местами гетерогенная (участки более мягкой опухоли). Плотная нижняя часть опухоли постепенно уменьшена в размерах при помощи костных кусачек и микроножниц. Более мягкая часть опухоли удалялась кюреткой и отсосом. По данным срочной биопсии - хордома. Обнаружена базилярная артерия, которая была смещена влево. Опухоль практически на всем протяжении была очень плотно приращена к базилярной артерии. Две короткие, но крупные ветви, отходящие от базилярной артерии, были полностью окружены опухолью.
Опухоль удалена при помощи ультразвукового дезинтегратора, а также путем микрохирургической диссекции. Поэтапно опухоль мобилизована, отделена от стволовых структур и удалена. Оставлен незначительный фрагмент опухоли, который не представлялось возможным отделить от верхних отделов базилярной артерии и в этот фрагмент опухоли входили две ветви от базилярной артерии. При удалении опухоли использованы 0°, 30° и 45° эндоскопы. Гемостаз. Пластика дефекта ТМО 3 фрагментом широкой фасции бедра 1, который установлен между твердой мозговой оболочкой 4 и основанием черепа 6. После чего была установлена аутокость 2 (из костной части носовой перегородки) в костный дефект 5 между фрагментом широкой фасции бедра 1 и основанием черепа 6. После чего установлен фрагмент аутожира 7 на аутокости 2 и он закреплен фибрин-тромбиновым клеем 8 на основании черепа 6. В конце пластика дополнительно закреплена баллоном-катетером 10.
В неврологическом статусе после операции регрессировали грубые стволовые нарушения - нормализовано глотание твердой и жидкой пищей, нормализована походка, регрессировал горизонтальный спонтанный нистагм.
При динамическом наблюдении ЛОР врача - признаков назальной ликвореи не выявлено. Пациент в удовлетворительном состоянии выписан на 31 сутки после операции. В катамнезе через 48 месяцев после операции по данным МРТ (фиг. 7) нет признаков продолженного роста опухоли.