Способ диагностики бронхиальной астмы у детей до 5 лет
Вид РИД
Изобретение
Изобретение относится к области медицины, в частности к педиатрии. Способ позволяет повысить точность диагностики бронхиальной астмой (БА) у детей до 5 лет при проведении дифференциального диагноза между БА, обструктивным бронхитом (ОБ) и вторичной бронхиальной гиперреактивностью (БГР) у детей с рецидивирующим бронхобструктивным синдромом (БОС) путем определения уровня угарного газа (СО) в выдыхаемом воздухе, проведения бронходилатационного теста с использованием компьютерной бронхофонографии (КБФГ) в период не ранее чем через 1 месяц после купирования клинических проявлений БОС, и сопоставления полученных результатов.
Известно, что диагностика БА достаточно сложна, т.к. отмечается однотипность клинической картины БОС при различных заболеваниях органов дыхания [3, 9]. Наиболее часто врачу приходится проводить дифференциальную диагностику при рецидивах БОС между БА, ОБ и вторичной БГР после перенесенной острой респираторной инфекции (ОРИ). Наиболее важно при этом выделение группы детей с БА, поскольку это заболевание требует постоянной базисной терапии, так как в его основе лежит хроническое аллергическое воспаление [2, 3]. В то же время ОБ и вторичная БГР после перенесенной ОРИ не требуют назначения длительной базисной терапии, поскольку патологические изменения при этом носят обратимый характер. Сложность дифференциальной диагностики БА и ОБ в возрасте до 5 лет определяется и тем, что обострение БА возможно не только при контакте с причинно значимым аллергеном, но и при заболевании ОРИ, проявлением которой может быть ОБ [1, 4]. С другой стороны, при БА, кроме хронического аллергического воспаления, обязательным патогенетическим компонентом, как и при вторичной БГР после перенесенной ОРИ, является наличие БГР [11]. Таким образом, при БА, ОБ и вторичной БГР после перенесенной ОРИ есть схожие клинические черты, что требует выделения специфичных для БА признаков с целью ее своевременной диагностики.
Известны способы дифференциальной диагностики БА и ОБ. Дифференциальная диагностика на основе разработанного алгоритма дифференциального диагноза ОБ и БА у ребенка раннего возраста с БОС на фоне ОРИ [4], в основе данного метода лежит оценка клинических, анамнестических и лабораторных данных. Недостатком данной методики является отсутствие подтверждения диагноза объективными (функциональными) методами диагностики.
Известен также способ дифференциальной диагностики БА и рецидивирующего ОБ у детей 5-6 лет, включающий исследование функции внешнего дыхания путем проведения спирографии и сопоставления показателей ОФВ1, ПСВ и ФЖЕЛ (Патент РФ №2267987, кл. А61В 5/08, 2006 Наурызалиева Ш.Т.). Согласно изобретению, при значениях ОФВ1 60-80%, ПСВ 50-70%, ОФВ1/ФЖЕЛ (индекс Тиффно) 55-75% от возрастной нормы этих показателей диагностируют БА, а при значениях ОФВ1<60%, ПСВ<50%, ОФВ1/ФЖЕЛ (индекс Тиффно) <55% диагностируют рецидивирующий ОБ. Недостатком данного способа является невозможность проведения спирографии в возрасте до 5 лет.
Разработана методика дифференциальной диагностики БА и хронического ОБ путем определения суммы метаболитов оксида азота (NO) в дыхательных путях. Сумму метаболитов NO определяют в конденсате паров выдыхаемого воздуха, и при значении 4,4-7,4 мкмоль/л диагностируют хронический ОБ, а при значении 8,7-13,0 мкмоль/л - БА (№ предварительного патента республики Казахстан 14604, опубликовано 16.08.2004, автор - Жусупбекова Л.И.). Недостатками способа является его применимость у взрослых пациентов с БОС и возможность повышенного уровня NO в выдыхаемом воздухе не только при БА, но при других эозинофильных воспалительных заболеваниях [2, с. 22]
При обследовании пациентов с подозрением на БА необходимо объективное подтверждение наличия вентиляционных нарушений по обструктивному типу и оценка обратимости бронхиальной обструкции (ОБО) после проведения функциональных проб с бронхолитическим препаратом [6, 7, 8]. У детей 5 лет и старше в клинической медицине используется метод спирометрии, при котором вентиляционные нарушения (ограничение воздушного потока) констатируются при уменьшении отношения объема форсированного выдоха за 1 секунду (ОФВ1) к форсированной жизненной емкости легких (ФЖЕЛ) ниже 0,90. Стандартным показателем ОБО при проведении функциональных проб считается ОФВ1 [7, 8]. Изменение бронхиальной проходимости определяется при этом по разности объемной скорости форсированного выдоха (после и до применения бронхолитика), отнесенной к исходному ее значению и выраженной в процентах: ΔОФВ1 = (ОФВ1 после - ОФВ1 до) / ОФВ1 до X 100%, где ΔОФВ1 - направленность и степень изменения бронхиальной проходимости, ОФВ1 после - ОФВ1 после пробы, ОФВ1 до - до ее проведения. Физиологическое значение ΔОФВ1 заключается в том, на сколько % улучшается (положительное значение ΔОФВ1) бронхиальная проходимость по отношению к исходному ее значению в ответ на то или иное воздействие. Однако сложность выполнения дыхательных маневров при данном виде исследования не позволяет использовать его для диагностики БА у детей до 5 лет.
Из всех существующих методов диагностики исследования функции внешнего дыхания (ФВД) у детей до 5 лет наиболее приемлемым в этом возрасте следует считать метод КБФГ, не требующий активного участия пациента, выявляющий вентиляционные нарушения по показателям акустического компонента работы дыхания (АКРД) в высокочастотном спектре 5,0-12,6 кГц. При показателях АКРД в высокочастотном спектре: 0-0,2 мкДж - расценивается как норма; 0,2-0,6 мкДж - скрытые вентиляционные нарушения обструктивного характера; более 0,6 мк Дж - выраженные вентиляционные нарушения обструктивного характера [5]. Отсутствие разработанных критериев результатов бронходилатационной пробы при КБФГ ограничивает диагностические возможности КБФГ для оценки ОБО.
В качестве дополнительного диагностического критерия БА у детей нами использован уровень угарного газа в выдыхаемом воздухе (СО, ppm). По данным литературы есть описание использования уровня СО как маркера воспаления [10]. Известно широкое применение определения уровня СО в выдыхаемом воздухе для установления факта курения.
Задачей, решаемой применением изобретения, является повышение точности диагностики БА у детей 5 лет и младше путем оптимизации диагностических инструментов БА. Техническая сущность изобретения заключается в том, что при обследовании пациентов в возрасте до 5 лет с рецидивирующими БОС новым способом производится объективное подтверждение диагноза БА путем измерения уровня угарного газа (повышение СО, ppm) в выдыхаемом воздухе и наличии одновременно зарегистрированных скрытых вентиляционных изменений (повышенный уровень АКРД), а также при положительной бронходилатационной пробе (полная или частичная ОБО) у пациентов в период отсутствия клинических симптомов не ранее чем через 1 месяц после купирования проявлений БОС, диагноз БА является верифицированным.
Для установления новых критериев диагностики БА нами проведено исследование определения уровня СО в выдыхаемом воздухе при помощи аппарата Pico + Smokerlyzer, с одновременной оценкой функции внешнего дыхания и установления наличия ОБО (для оценки ФВД и проведения функциональной пробы использован метод КБФГ, позволяющий оценить степень вентиляционных нарушений и ОБО при спокойном дыхании). В качестве референсных значений АКРД в выдыхаемом воздухе использованы следующие принятые значения: до 0,2 мкДж - расценивается как норма; 0,2 мкДж и более - скрытые вентиляционные нарушения. Для оценки ОБО применена проба с бронхолитическим препаратом, критерии степени обратимости разработаны в ходе исследования.
Исследование проведено в 2 этапа: 1 этап - измерение уровня СО в выдыхаемом воздухе, измерение АКРД в высокочастотном спектре путем проведения КБФГ и бронходилатационной пробы в двух группах: группа 1 - дети с установленным диагнозом персистирующей БА, n-53, во всех случаях диагноз был верифицирован на основании общепринятых критериев БА, изложенных в Национальной программе «Бронхиальная астма у детей. Стратегия лечения и профилактика» [4]; группа 2 - здоровые дети, критерием включения было: отсутствие хронических заболеваний и не имевших острых заболеваний в течение трех месяцев перед обследованием (n-35), средний возраст детей обеих групп не отличался и составил 4 (3-6) лет. Исследование проводилось детям с БА, не получавшим базисную терапию в периоде обострения и отсутствия клинических проявлений БОС в течение одного месяца. Определялся уровня СО в выдыхаемом воздухе. Для чистоты эксперимента были исключены пациенты, имеющие пассивное курение в анамнезе. При этом установлено, что повышенный уровень СО в выдыхаемом воздухе выявлен у детей группы 1 вне зависимости от периода заболевания, в то время как уровень СО у детей группы 2 регистрировался на низком уровне (таблица 1).

Таким образом, у детей с БА без проведения базисной терапии в периоде отсутствия клинических проявлений БОС сохраняется статистически значимый более высокий уровень СО в выдыхаемом воздухе в отличие от здоровых детей.
При исследовании ФВД методом КБФГ выявлены следующие закономерности: в группе 1 в период обострения регистрируется повышенный уровень АКРД в высокочастотном спектре и снижение его после назначения ингаляционного бронхолитика - β2-агонист фенотерол и антихолинергического препарат ипратропиума бромида в одной форме выпуска - Беродуал, (наличие ОБО). Для оценки ОБО производился расчет ΔАКРД = АКРД до - АКРД после / АКРД до * 100%, при этом регистрировалась полная или частичная ОБО - уменьшение АКРД в высокачастотном спектре. Были разработаны критерии ОБО: при полной ОБО АКРД в высокочастотном спектре достигает нормальных значений (менее 0,2 мкДж) и ΔАКРД - 92% (87-97%). При частичной обратимости ΔАКРД - 55% (48,75-84,75%). В 58% (n-31) установлена полная обратимость, у 42% (n-22) - частичная обратимость. Таким образом, в периоде исчезновения симптомов БОС у детей с БА стабильно сохранялись признаки скрытой бронхиальной обструкции (повышенный уровень АКРД в высокочастотном спектре) и ОБО (уменьшение уровня АКРД после ингаляции бронхолитика). В то же время у всех здоровых детей отсутствовали признаки бронхообструкции (нормальные значения АКРД).
Вторым этапом проведено динамическое наблюдение группы пациентов с рецидивирующим БОС - группа 3 (n-39). Обследование проводилось в момент развернутой клинической картины, при отсутствие клинической картины БОС (отсутствие кашля, одышки, свистящих хрипов) непосредственно перед выпиской пациентов из стационара, а также еженедельное динамическое наблюдение на протяжении 6 недель после выздоровления. Всем пациентам проведено измерение уровня СО в выдыхаемом воздухе, оценка АКРД в высокочастотном спектре, бронходилатационная проба проведена перед выпиской и у пациентов с сохраняющимся повышенным уровнем АКРД в высокочастотном спектре, с оценкой результатов. При обследовании пациентов в период клинических проявлений у всех детей выявлен повышенный уровень СО в выдыхаемом воздухе 4,0 (4,0-8,0) ppm и регистрировались повышенные значения АКРД в высокочастотном спектре - 1,9 (1,3-2,8) мкДж, что свидетельствует о скрытых вентиляционных нарушениях. Бронходилатационная проба в момент клинических проявлений не проводилась из-за невозможности отмены беродуала на 1 сутки перед исследованием для достоверности результатов. При проведении обследования перед выпиской пациентов установлены следующие закономерности: у части детей уровень СО сохранялся повышенным (n-31), у 8 детей уровень СО соответствовал нормальным значениям, при этом у всех детей показатели АКРД оставались повышенными. Одновременно с проведением КБФГ всем пациентам проведена бронходилатационная проба. По результатам бронходилатационной пробы установлена ОБО: у части детей (n-30) полная ОБО, у 9 пациентов - частичная обратимость. Дети, имеющие нормальный уровень СО после клинического выздоровления (n-8), но повышенный АКРД в высокочастотном спектре, соответствующий скрытым вентиляционным нарушениям 0,51 (0,43-0,58) мкДж, и положительной бронходилатационной пробой во всех случаях, были выделены в подгруппу дальнейшего наблюдения - группа 3А. Выявленные изменения интерпретированы следующим образом: нормализация СО свидетельствует об отсутствии воспаления, а повышенный АКРД в высокочастотном спектре и положительная бронходилатационная проба указывают на сохраняющуюся вторичную БГР после перенесенной ОРИ.
При проведении динамического наблюдения через одну неделю после выписки были выделены еще две подгруппы наблюдения (таблица 2): группа 3Б (n-17) - дети, у которых уровень СО имел тенденцию к снижению и составил 3,0 (2,0-5,0) ppm, уровень АКРД у данных пациентов также снижался 0,4 (0,3-0,9) мкДж, бронходилатационная проба положительная (у 70,5% (n-12) полная обратимость, у 5 пациентов 29,5% - частичная обратимость); группа 3В (n-14) дети с повышенным СО - 4,0 (3,0-7,0) ppm, показатели АКРД повышенные, бронходилатационная проба положительная (71% (n-10) полная обратимость, 29% (n-4) частичная обратимость).
При повторном исследовании через 2 недели после выздоровления получены следующие результаты: у детей из группы 3А уровень СО в выдыхаемом воздухе сохранялся на нормальном уровне 1,0 (1,0-2,0) ppm, а АКРД отражало скрытые вентиляционные нарушения, бронходилатационная проба положительная. В группе 3Б получены следующие результаты: уровень СО 3,0 (2,0-3,0) ppm, АКРД в высокочастотном спектре характерно для скрытых вентиляционных нарушений 0,23 (0,2-0,4) мкДж, у пациентов с сохраняющимися скрытыми вентиляционными изменениями бронходилатационная проба положительная. В группе 3В уровень СО 4,0 (3,0-7,0) ppm, АКРД в высокочастотном спектре 0,9 (0,9-0,9) мкДж, бронходилатационная проба положительная.
Обследование пациентов через 3 недели показало: группа 3A - СО 1,0 (1,0-2,0) ppm, что соответствует нормальному уровню, АКРД в высокочастотном спектре 0,3 (0,3-0,43) мкДЖ - скрытые вентиляционные нарушения, бронходилатационная проба положительная. У детей из группы 3Б: СО 3,0 (2,0-3,0) ppm незначительное повышение, АКРД 0,2 (0,1-0,2) мкДж приближается к нормальным значениям, бронходилатационная проба не проводилась, т.к. АКРД в пределах нормальных значений. В группе 3В зарегистрированы следующие значения: СО 4,0 (3,0-6,0) ppm, АКРД в высокочастотном спектре 0,75 (0,43-1,2) мкДж (скрытые вентиляционные нарушения), бронходилатационная проба положительная.
Через 4 недели после обследования: в группе 3A: СО 1,0 (1,0-2,0) ppm, АКРД в высокочастотном спектре 0,15 (0,1-0,23) мкДж, в половине процентов случаев АКРД соответствовал нормальным значениям, а у второй половины регистрировались скрытые вентиляционные нарушения, у детей со скрытыми вентиляционными нарушениями бронходилатационная проба положительная. В группе 3Б СО и АКРД соответствуют нормальным значениям. В группе 3В уровень СО выше нормальных значений, а АКРД в высокочастотном спектре сохраняется повышенным АКРД - 0,5 (0,38-0,73) мкДж, проба с бронхолитиком - положительная. Через 5 недель после купирования клинических проявлений БОС: в группе 3A: СО 1,0 (1,0 - 2,0) ppm, АКРД в высокочастотном спектре 0,15 (0,1-0,2) мкДж, у 5 детей (62,5%) уровень АКРД в высокочастотном спектре соответствовал нормальным значениям, у 3 детей (37,5%) АКРД отражал скрытые вентиляционные нарушения, проба на ОБО положительная. В группе 3Б СО и АКРД без изменений, т.е. соответствуют нормальным значениям. В группе 3В уровень СО стабильно выше нормальных значений, а АКРД в высокочастотном спектре имеет тенденцию к некоторому снижению, АКРД - 0,3 (0,25-0,73) мкДж, у всех пациентов данной группы проба на ОБО - положительная.
Через 6 недель: группа 3A уровень СО и АКРД в высокочастотном спектре в пределах нормы у всех детей в 100%) случаев; в группе 3Б уровень СО и АКРД также соответствует нормальным значениям; в группе 3В уровень СО в выдыхаемом воздухе продолжает регистрироваться на высоком уровне, АКРД в высокочастотном спектре характерен для скрытых вентиляционных нарушений, проба с бронхолитиком положительная (полная ОБО у 64% (n-9) у 36% (n-5) - частичная ОБО).
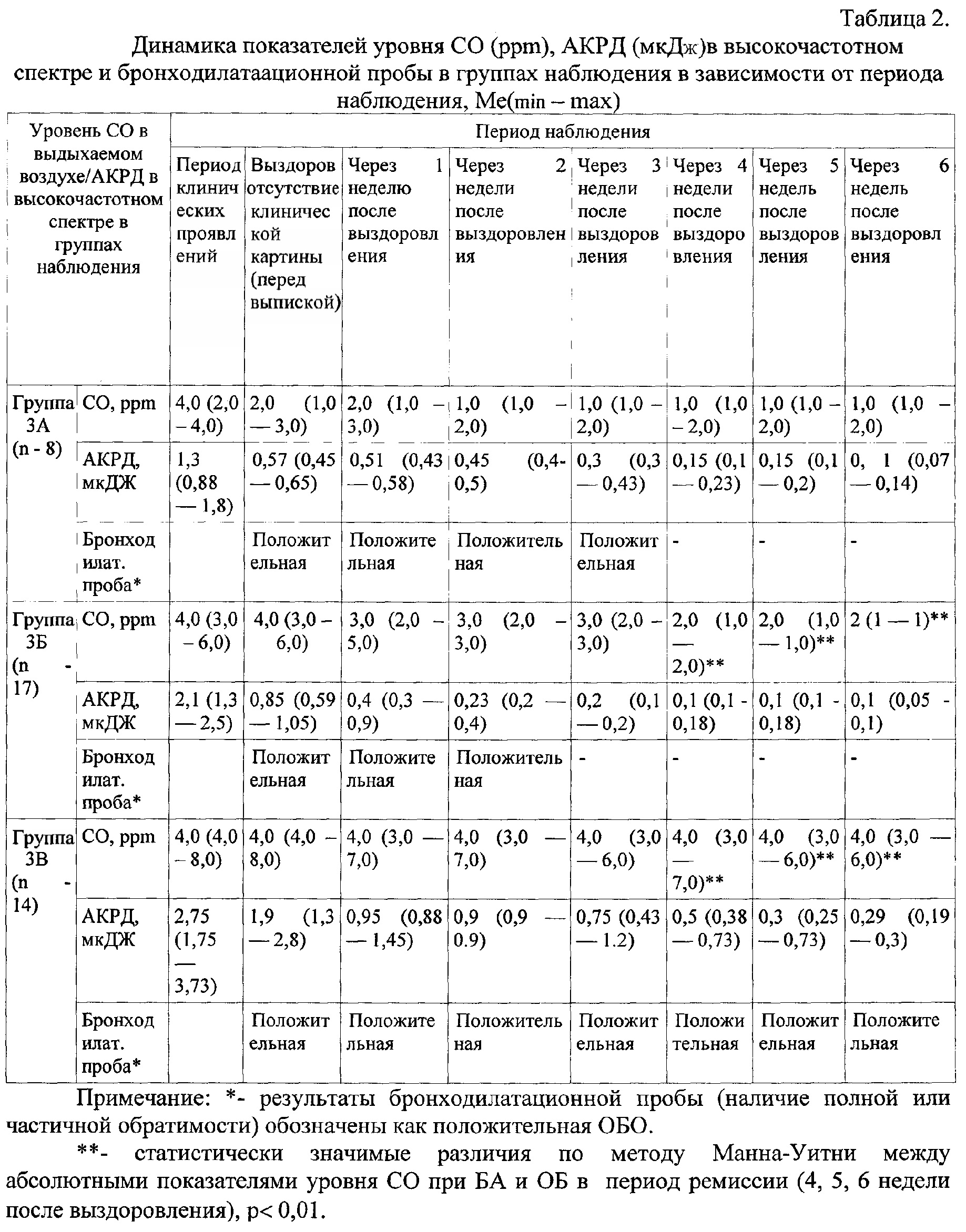
В ходе исследования установлено, что во всех группах наблюдения происходит снижение уровня СО в выдыхаемом воздухе. Однако минимальное значение в группе 3В стабильно сохраняется на уровне 3,0 pmm и более, в то время как в группах 3A и 3Б через 4 недели этот показатель во всех случаях был ниже 3,0 ppm. На основании этого можно заключить, что уровень СО в выдыхаемом воздухе 3,0 pmm и более свидетельствует о наличии воспаления в бронхиальном дереве (см. фиг. 1).
Фиг. 1. Уровень СО (min - max), ppm у детей из групп наблюдения в зависимости от периода наблюдения.
Таким образом, исследование изучаемых показателей в динамике после исчезновения клинических проявлений БОС позволило установить следующие неизвестные ранее закономерности, определяющие новизну полученных результатов:
- установлены 3 группы детей с рецидивами БОС в зависимости от результатов исследования СО в выдыхаемом воздухе и показателей КБФГ, в том числе - при проведении бронходилатационной пробы;
- группа 3A; нормализация уровня СО при сохраняющейся ОБО свидетельствуют о наличии вторичной БГР после перенесенного ОБ;
- группа 3Б; нормализация уровня СО и нормализация АКРД свидетельствуют о полном выздоровлении после перенесенного ОБ;
- группа 3В; сохранение повышенного уровня СО свидетельствует о сохраняющемся воспалении в бронхиальном дереве после исчезновения симптомов БОС, а в сочетании с наличием ОБО в этом периоде - о наличии БА;
- установлен минимальный срок стабилизации изучаемых показателей после купирования симптомов БОС - не менее 4-х недель, что определяет срок проведения исследования для дифференциальной диагностики БОС (для удобства исследования - не ранее чем через 1 месяц после купирования симптомов БОС);
- установлен минимальный уровень СО в выдыхаемом воздухе через 1 месяц после купирования симптомов БОС для диагностики сохраняющегося воспаления при БА - 3,0 ppm.
Выявленные закономерности позволили установить новые диагностические возможности для ранней диагностики БА у детей до 5 лет.
Способ осуществляется следующим образом. У детей, имеющих клинические проявления БОС, не ранее чем через 4 недели (1 месяц) после клинического выздоровления проводится измерение уровня СО в выдыхаемом воздухе, исследуется функция внешнего дыхания при помощи КБФГ и проводится бронходилатационная проба с определением ΔАКРД (для установления ОБО). В случае повышенных показателей уровня СО и АКРД в высокочастотном спектре (скрытые вентиляционные нарушения), положительной пробе с бронхолитиком (частичная или полная ОБО), проводится оценка этих показателей не ранее чем через 1 месяц от момента исчезновения клинических проявлений БОС. Если на фоне отсутствия клинических проявлений уровень СО в выдыхаемом воздухе 3,0 ppm и более, повышены показатели АКРД в высокочастотном спектре 0,2 мкДж и более и при положительной бронходилатационной пробе (полная или частичная ОБО) - устанавливается диагноз БА. Если показатели СО, АКРД в пределах нормы - устанавливается диагноз реконвалисцент обструктивного бронхита. В случае если через 1 месяц уровень СО в пределах нормы, а АКРД характерен для скрытой бронхообструкции (0,2 мкДж и более), бронходилатационный тест положительный, данные результаты интерпретируются как вторичная БГР после перенесенного ОБ как проявление ОРИ.
Пример использования разработанного способа
Пациент С.И., 4 г. 2 мес. У пациента в анамнезе: есть указания на длительные периоды (до 1 месяца) малопродуктивного кашля, после перенесенного вирусного заболевания, при этом одышки не отмечалось. В 3 г. 5 месяцев эпизод БОС, получал лечение (ингаляционно беродуал до исчезновения клинических проявлений); аллергоанамнез - отягощен (на продукты питания проявления атопического дерматита на первом году жизни); наследственность - не отягощена; гипоаллергенный быт не соблюдается (дома живет кошка, хотя мама не отмечает связь кашля при контакте с животным). На момент обращения: жалобы на кашель сухого характера; аускультативно на фоне жесткого дыхания, выслушиваются разнокалиберные влажные хрипы на вдохе и сухие свистящие на выдохе. Ребенку назначена терапия в виде ингаляций через небулайзер раствора беродуала, будесонид в возрастной дозировке (под контролем состояния). После исчезновения симптоматики пациенту проведено обследование: измерение уровня СО, измерение АКРД и ΔАКРД при помощи КБФГ и через 1 месяц после выздоровления повторное обследование. Результаты исследований представлены в таблица 3.
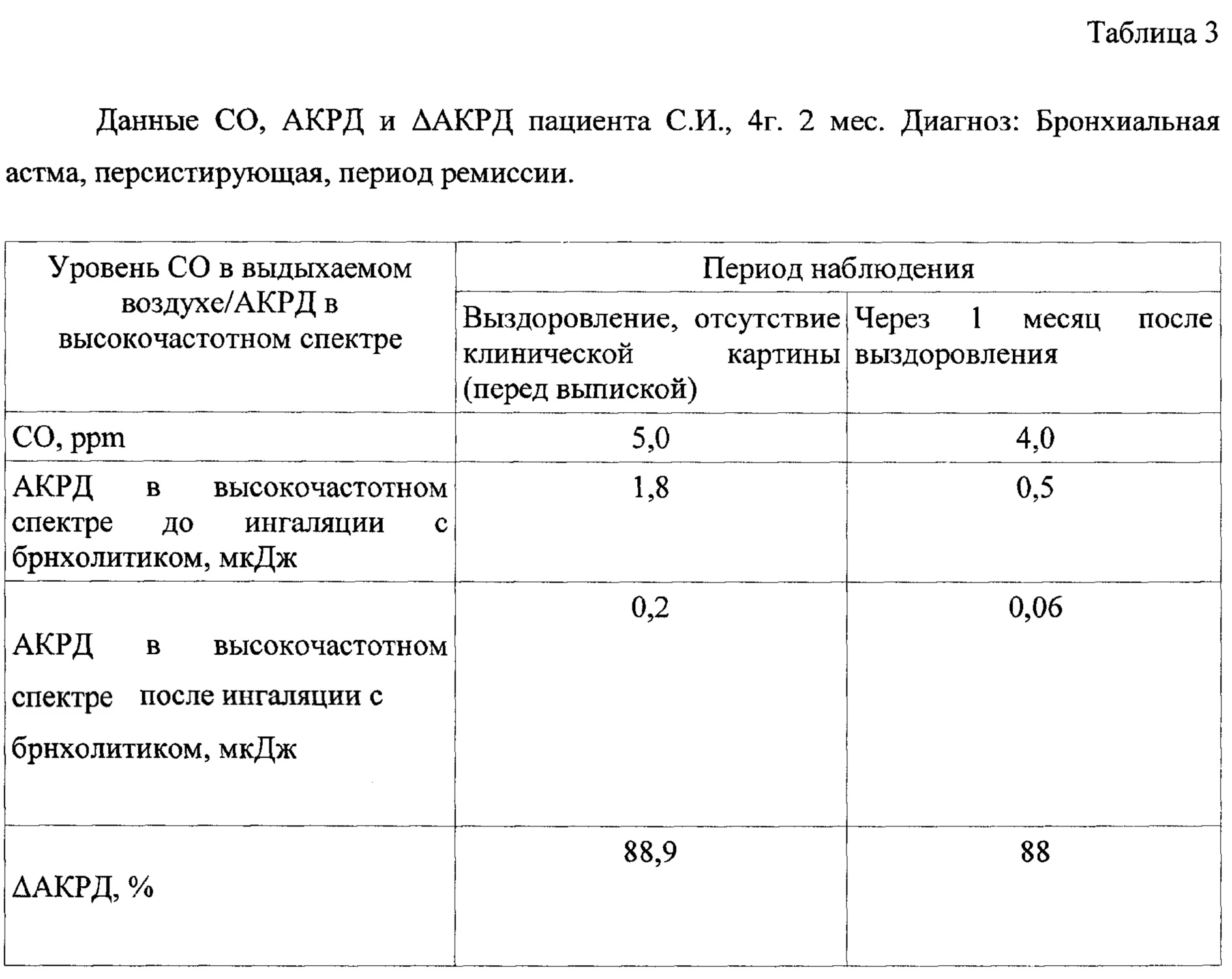
Как видно из таблицы 3, стойкое повышение уровня СО (5,0-4,0), ppm в выдыхаемом воздухе, независимо от периода заболевания и клинических проявлений, с длительно сохраняющимися вентиляционными нарушениями по обструктивному типу (АКРД - 1,8 мкДж) - в период отсутствия клинических проявлений перед выпиской, скрытые вентиляционные нарушения (АКРД - 0,5 мкДж) через 1 месяц после выздоровления; положительный бронходилатационный тест - полная ОБО (ΔАКРД - 88,9%; 88%) соответственно). Учитывая данные анамнеза, результаты, полученные в ходе наблюдения, поставлен диагноз: Бронхиальная астма, персистирующая, период ремиссии.
Клинический пример №2. С.Р., 3 г. 7 мес. Из анамнеза: Ребенок с 1 г. 10 мес. посещает детский сад, относится к группе часто длительно болеющих детей. Мама отмечает 2 эпизода БОС, связывает их возникновение с респираторными заболеваниями, получал лечение (ингаляционно беродуал, будесонид до исчезновения клинических проявлений); аллергоанамнез - отягощен, острая аллергическая реакция (о. крапивница на антибиотики флемоксина солютаб); наследственность - не отягощена. На момент обращения: жалобы на кашель малопродуктивный в течение 5 дней, температура не повышалась, слизистое отделяемое из носа. Объективно: аускультативно на фоне жесткого дыхания, выслушиваются сухие жужжащие хрипы на вдохе и сухие свистящие на выдохе. Ребенку назначена терапия в виде ингаляций через небулайзер раствора беродуала, будесонид в возрастной дозировке (под контролем состояния). Пациенту проведено обследование: измерение уровня СО и запись паттернов дыхания перед выпиской и через 4 недели после выздоровления, оценка бронходилатационной пробы проведена перед выпиской, проба на ОБО через 4 недели не проводилась, так как АКРД соответствовал норме. Результаты исследований представлены в таблице 4.
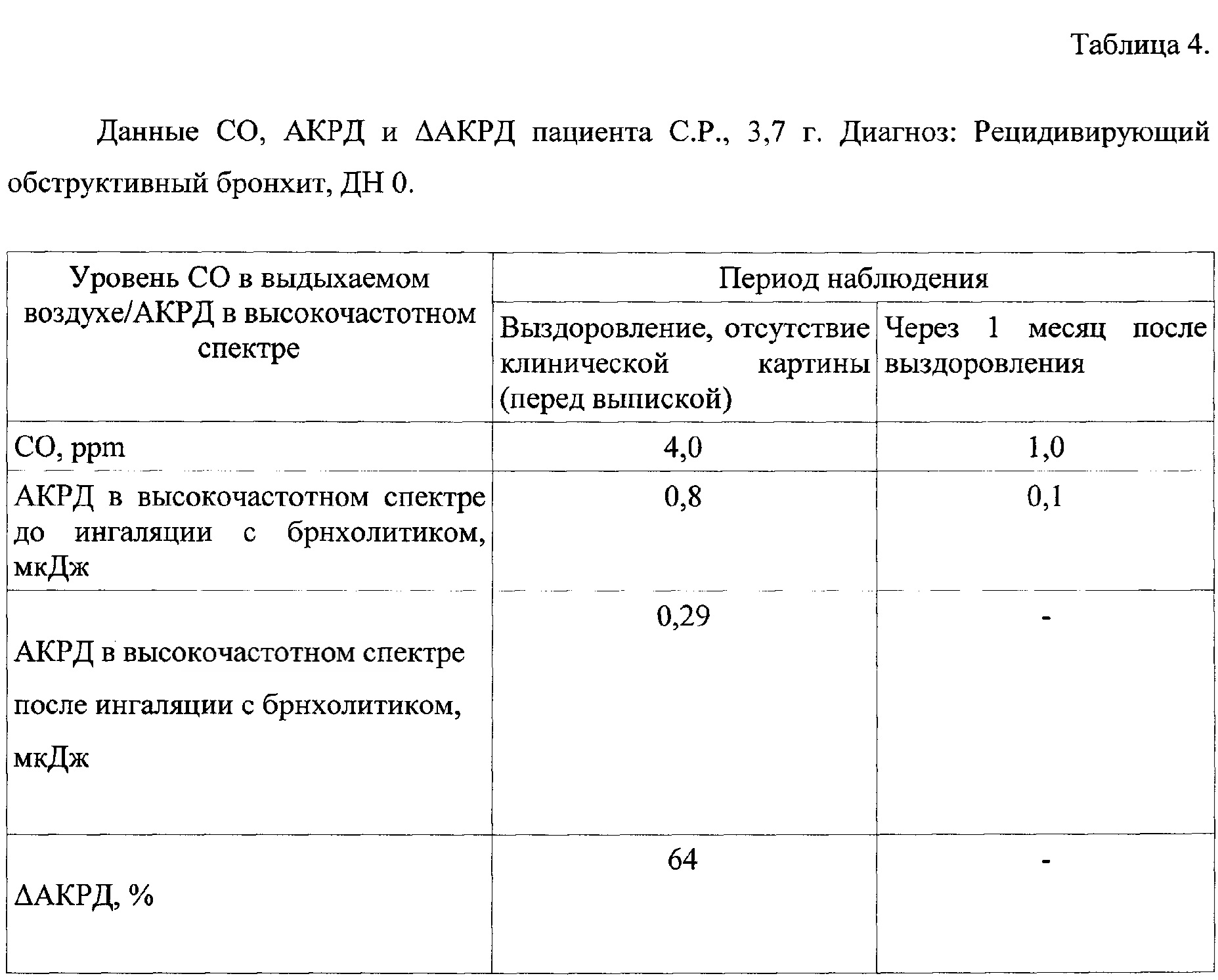
Как видно из таблицы 4, у ребенка при обследовании через 4 недели происходит нормализация уровня СО в выдыхаемом воздухе, уровень АКРД также достигает нормальных значений. На основании вышеизложенных данных верифицирован диагноз: Реконволесцент обструктивного бронхита.
Клинический пример №3. Девочка Е.И., 4 г. Обратились с жалобами на частый малопродуктивный кашель, температура не повышалась, слизистое отделяемое из носа. Из анамнеза: Аллергоанамнез не отягощен. Наследственный анамнез не отягощен. Ребенок с 2 лет посещает детский сад, относится к группе часто длительно болеющих детей. Объективно: аускультативно на фоне жесткого дыхания выслушиваются влажные хрипы на вдохе и сухие свистящие на выдохе. Поставлен диагноз обструктивный бронхит. Назначена терапия в виде ингаляций через небулайзер раствора беродуала, будесонид в возрастной дозировке (под контролем состояния). Пациенту проведено обследование: измерение уровня СО и запись паттернов дыхания с бронходилатационной пробой перед выпиской и через 4 недели после выздоровления. Результаты исследований представлены в таблице 5.
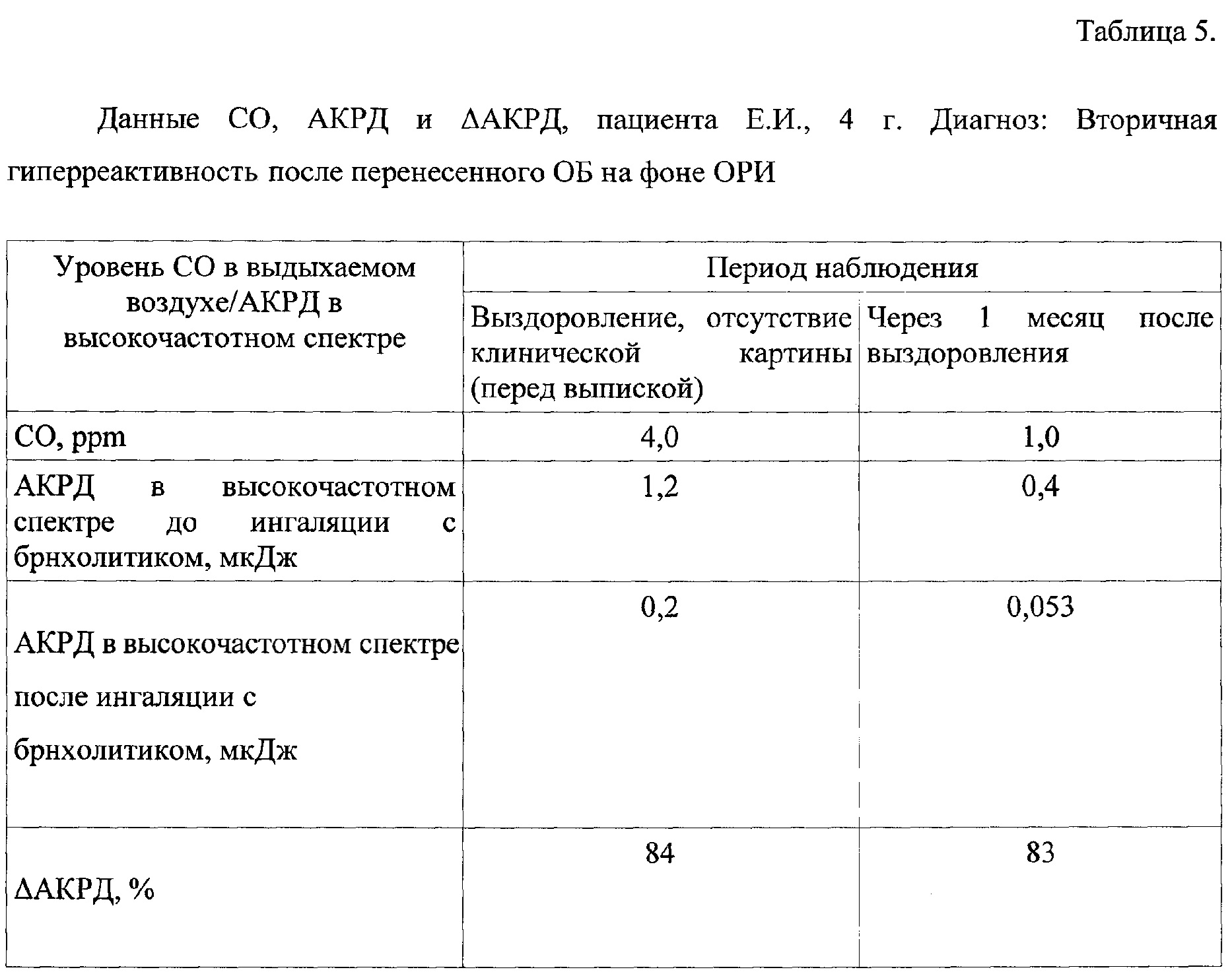
Как видно из таблицы 5, у ребенка при обследовании через 4 недели происходит нормализация уровня СО в выдыхаемом воздухе, уровень АКРД соответствует явлениям скрытой бронхиальной обструкции, проба на ОБО положительная. На основании вышеизложенных данных выставлен диагноз: Вторичная гиперреактивность после перенесенного ОБ как проявление ОРИ.
ТЕХНИКО-ЭКОНОМИЧЕСКАЯ ИЛИ ИНАЯ ЭФФЕКТИВНОСТЬ
Способ позволяет повысить точность диагностики БА путем дифференциальной диагностики при синдроме бронхиальной обструкции у детей в возрасте до 5 лет при использовании его технического решения.
Источники информации
1. Волков И.К. Дифференциальная диагностика бронхообструктивного синдрома у детей // Медицина неотложных состояний. - 2013. - №1 - 125-128.
2. The Global Asthma Report 2014. http://myastina.ru/pdfs/30.pdf. P. 22, 104-109.
3. Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактика». М., 2013. 182 с.
4. Мизерницкий Ю.Л. Дифференциальная диагностика и дифференцированная терапия острой бронхиальной обструкции при ОРВИ у детей раннего возраста // практическая медицина - 2014. - №9.
5. Геппе Н.А., Старостина Л.С., Малышев B.C., Берая Т. Возможности комбинированной бронхолитической терапии у детей с бронхиальной астмой // Трудный пациент, 2010. №10. С 27-33.
6. Белов А.А., Лакшина Н.А. Оценка функции внешнего дыхания. Методические подходы и диагностическое значение. - М.: Издательский дом «Русский врач», 2006. - 67 с.
7. Коростовцев Д.С., Лукина О.Ф., Трусова О.В., Куличенко Т.В. Применение фармакологических тестов на выявление гипервосприимчивости бронхов у детей, больных бронхиальной астмой: Пособие для врачей. - М.: МЗ РФ, 2004. 29 с.
8. Савельев Б.П., Ширяева И.С. Функциональные параметры системы дыхания у детей и подростков: Руководство для врачей. - М.: Медицина, 2001. - 232 с.
9. Мельникова И.М., Марушкова В.И., Мизерницкий Ю.Л., Павликов А.А., Доровская Н.Л. Клинико-диагностическое значение бронхофонографии и функциональных тестов у детей с частыми острыми респираторными инфекциями. / Актуальные вопросы современной педиатрии. / Межрегиональный сборник научных работ с международным участием - Ярославль, 2007. - С. 45-47.
10. Деев И.А., Петровский Ф.И., Огородова и др. Гиперреативность дыхательных путей при БА: основы патогенеза. Бюлл. Сиб. Мед. 2004; 4: 65-74.
11. Мещеряков В.В., Маренко Е.Ю., Маренко A.M. Клинические особенности и закономерности дебюта бронхиальной астмы у детей. Пульмонология // 2012. №4. С 40-44
Способ дифференциальной диагностики заболевания у детей до 5 лет с повторными рецидивами бронхиальной обструкции, отличающийся тем, что обследование ребенка проводят не ранее, чем через один месяц после купирования клинических проявлений бронхиальной обструкции, при этом исследуют уровень СО выдыхаемого воздуха в ppm, а также акустический компонент работы дыхания (АКРД) в мкДж методом компьютерной бронхофонографии до и через 40 минут после ингаляции бронхолитика в возрастной дозе и при значениях уровня СО 3,0 ppm и более, АКРД до ингаляции бронхолитика 0,2 мкДж и более, наличии обратимости бронхообструкции, т.е. при снижении АКРД по сравнению с исходным уровнем после ингаляции бронхолитика устанавливают диагноз бронхиальной астмы; при значениях уровня СО менее 3,0 ppm, АКРД до ингаляции бронхолитика 0,2 мкДж и более, наличии обратимости бронхообструкции устанавливают диагноз вторичной гиперреактивности бронхиального дерева после перенесенного обструктивного бронхита; а при значениях уровня СО менее 3,0 ppm, АКРД менее 0,2 мкДж устанавливают выздоровление после обструктивного бронхита

