Результат интеллектуальной деятельности: НАБОР ХИРУРГИЧЕСКИХ ИНСТРУМЕНТОВ ДЛЯ ЛЕЧЕНИЯ ЭХИНОКОККОЗА ПЕЧЕНИ И СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЭХИНОКОККОЗА ПЕЧЕНИ
Вид РИД
Изобретение
Группа изобретений относится к медицине, а именно к хирургии, и может быть использована для хирургического лечения эхинококкоза печени.
Эхинококкоз печени носит эндемический характер. В последние годы эпидемиология его изучена многочисленными исследователями. По мнению многих исследователей, среди поражений различных органов и тканей эхинококкоз печени встречается от 44,2 до 84,2%.
Особенности клинической картины и развития паразита объясняют относительно поздней диагностикой и развитием различных осложнений, частота которых составляет 22-53%. Учащение тяжелых, осложненных форм поражения печени эхинококком обусловлено недостаточной осведомленностью населения о путях передачи этой болезни.
Развитие паразита в организме человека часто вызывает многообразные осложнения, приводящие к инвалидности больных, нередко и к смерти пациента.
В последние годы в странах СНГ, где имеется значительный опыт лечения эхинококкоза, произошли серьезные позитивные изменения, обусловленные как развитием гепатологии, так и внедрением новых технологий. Ведущими современными методами диагностики эхинококкоза печени являются ультразвуковое исследование (УЗИ) и компьютерная томография - КТ. Диагноз эхинококкоза является показанием к оперативному лечению. Выбор метода операции и объем зависят от размеров и локализации кист, наличия осложнений с учетом общего состояния больного и сопутствующих заболеваний.
В настоящее время хорошо изучены эпидемиология, вопросы диагностики и хирургического лечения эхинококкоза печени. Однако частота послеоперационных осложнений, рецидивов эхинококкоза и неудовлетворительных результатов хирургического лечения не имеет тенденции к снижению. К сожалению, достижение полной апаразитарности у всех больных при различных локализациях эхинококка невозможно. Соблюдение принципа апаразитарности при всех вмешательствах у больных позволило бы значительно уменьшить риск диссеминации зародышевых элементов эхинококковой кисты, снизить частоту рецидивов и улучшить результаты хирургического лечения эхинококкоза. Причиной диссеминации и имплантации при эхинококкэктомии являются зародышевые элементы материнской кисты, поэтому в соответствии с принципом апаразитарности во время манипуляций с паразитарной кистой необходимо добиться эвакуации содержимого кисты без контакта с окружающими тканями и поверхностью брюшной полости.
В числе прочих, наряду с трудностями диагностики, способствующими возникновению послеоперационных осложнений и неудовлетворительным результатам хирургического лечения эхинококкоза печени, служат традиционные тактические подходы и несовершенство хирургической техники.
Известен способ лечения эхинококкоза печени, при котором используют троакар с прямым дистальным срезом, снабженный на дистальном конце прозрачным силиконовым кожухом, выступающим на 10 мм за срез, и вакуумным отсосом; внутри троакара размещена эндоскопическая игла с углом среза рабочей части 45° и наружной сантиметровой разметкой для контроля глубины проникновения иглы в полость кисты [Горемыкин И.В. Видеолапароскопия в лечении эхинококкоза печени. Автореф. дис … д-ра. мед. наук. - Саратов, 1999. - 42 с.]. При введении эндоскопической иглы в полость троакара в нем создается отрицательное давление, обеспечивающее плотную аттракцию среза к поверхности фиброзной капсулы. Прозрачный кожух позволяет удалить из просвета эхинококковую жидкость, поступившую в троакар подтеканием помимо иглы. Экстракция содержимого кисты, в том числе хитиновой мембраны, производится через эндоскопическую иглу с помощью вакуумного отсоса.
Однако после прокола кисты высока вероятность попадания содержимого кисты в брюшную полость при манипуляциях или дыхательных движениях больного. Также недостатком является сложность размещения устройства в операционной ране и невозможность его применения при кистах диафрагмальной поверхности печени (задних сегментах печени) и осложненных и погибших кистах вследствие того, что игла закупоривается твердыми элементами кисты; отсутствие визуализации при удалении хитиновой оболочки, дочерних и внучатых кист. Также недостатком является большой диаметр прокола, при выполнении которого существует вероятность повреждения тканей печени.
Наиболее близким аналогом, принятым за прототип, является способ хирургического лечения эхинококкоза печени, включающий лапаротомию, доступ к эхинококковой кисте печени, пункцию кисты, эвакуацию эхинококковой жидкости, вскрытие фиброзной оболочки эхинококковой кисты, удаление хитиновой оболочки, дочерних, внучатых кист. Пункцию и аспирацию осуществляют пункционной иглой. Для удаления хитиновой оболочки, дочерних и внучатых кист используют анатомические пинцеты и окончатый зажим Люэра (http://iziru.ru/index/ehkhinokokkoz_diagnoz/0-1071)…
Недостатком является большая угроза десименации зародышевых элементов. При удалении хитиновой оболочки этими инструментами часто
происходит фрагментация оболочек и подтекание жидкости, а также дочерних и внучатых кист в окружающие ткани, что удлиняет время операции. При использовании пункционной иглы не обеспечивается полная герметизация места пункции в момент аспирации содержимого. Кроме того, дочерние кисты «присасываются» к отверстию иглы и жидкость поступает в брюшную полость вместе с зародышевыми элементами. Эффективный захват анатомическим пинцетом и зажимом Люэра обрывков хитиновой оболочки паразита, дочерних и внучатых кист не возможен ввиду соскальзывания с диссеминацией зародышевых элементов эхинококковой кисты в ткани операционной раны.
Задача, на решение которой направлено заявляемое изобретение, является улучшение результатов хирургического лечения эхинококкоза печени, снижение частоты рецидивов.
Техническим результатом является обеспечение эвакуации содержимого эхинококковой кисты без контакта с окружающими тканями и поверхностью брюшной полости.
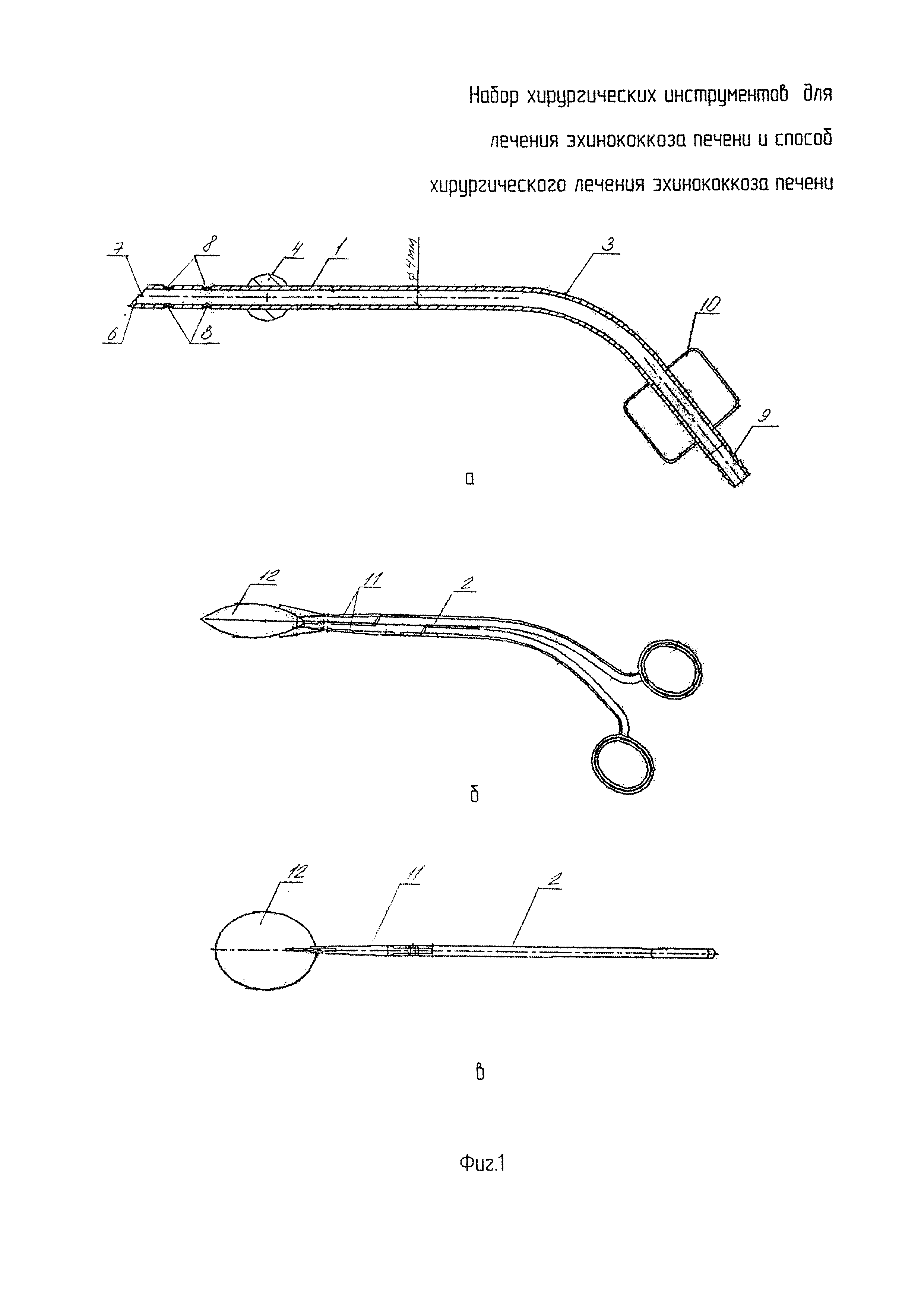
Для решения поставленной задачи в наборе хирургических инструментов для лечения эхинококкоза печени, содержащем инструмент для эвакуации эхинококковой жидкости и инструмент для удаления хитиновой оболочки, дочерних и внучатых кист, согласно изобретению инструмент для эвакуации эхинококковой жидкости представляет собой канюлю-аспиратор с диаметром просвета 4 мм, выполненную с изгибом по оси в рабочей части, содержащую уплотнительную сферу, переходящую в наконечник с режущим острым кончиком и дополнительными отверстиями в боковых стенках, на противоположной от режущего кончика части выполнена резьба для соединения с отсосом и ручка, а инструмент для удаления хитиновой оболочки, дочерних и внучатых кист представляет собой изогнутые бранши, имеющие соединенную шарнирно рабочую часть в виде губок с захватами на концах в виде плотно смыкающихся ложек.
Для решения поставленной задачи в способе хирургического лечения эхинококкоза печени, включающем лапаротомию, доступ к эхинококковой кисте печени, пункцию кисты, эвакуацию эхинококковой жидкости, вскрытие фиброзной оболочки эхинококковой кисты, удаление хитиновой оболочки, дочерних и внучатых кист, согласно изобретению используют инструменты из набора по п. 1, пункцию выполняют канюлей-аспиратором с использованием острого режущего кончика, наконечник помещают в полость кисты до уплотнительной сферы, плотно прижимая сферу к месту прокола для обеспечения полной герметичности места пункции в момент аспирации содержимого, которое осуществляют через торцевое и боковые отверстия; после чего выполняют вскрытие кисты и через открытый дефект стенки кисты с помощью изогнутых бранш удаляют хитиновую оболочку, дочерние и внучатые кисты путем герметичного захвата и фиксации содержимого кисты между ложками и извлечения из полости.
Использование канюли-аспиратора, снабженной сферой, позволяет обеспечить полную герметичность места пункции в момент аспирации содержимого.
Использование канюли, снабженной боковыми дополнительными отверстиями, позволяет эффективно удалять содержимое кисты при блокировке дочерними кистами торцевого отверстия канюли.
Наличие держателя обеспечивает контроль положения канюли в руке хирурга в одном положении, обеспечивая в том числе необходимое положение герметизирующей сферы.
Наличие резьбы позволяет надежно соединить канюлю с отсосом.
Выполнение канюли с просветом 4 мм позволяет обеспечить эффективную, быструю аспирацию, даже если имеются осложненные кисты (погибшие, нагноившиеся, с повышенной вязкостью). При аспирации материнской кисты иногда происходит прокол стенки дочерних и внучатых кист. Выполнение канюли с просветом 4 мм позволяет аспирировать твердые элементы поврежденной кисты. Кроме того, при быстрой аспирации содержимого кисты не возникает усталость руки хирурга, держащей канюлю-аспиратор, что уменьшает степень инфицирования окружающих тканей, так как уставшая рука хирурга во время выполнения аспирации ослабляет удержание сферы в длительно фиксированном положении.
Наличие режущей кромки позволяет выполнить разрез с плотной фиксацией канюли-аспиратора без соскальзывания в рану хитиновой оболочки.
Выполнение канюли с изгибом позволяет вывести руки хирурга из зоны операционного действия и обеспечить свободный обзор операционного поля в сложных анатомических условиях и в смещенном в сторону от раны операционном пространстве, что обеспечивает контроль фиксации положения канюли.
Использование изогнутых бранш с захватами на концах в виде плотно смыкающихся ложек позволяет обеспечить бережный захват, извлечение, надежную фиксацию эхинококковых пузырей и их фрагментов и транспортировку над раной без риска соскальзывания и разрыва.
Использование изогнутых бранш позволяет вывести руки хирурга из зоны операционного действия и обеспечить свободный обзор операционного поля в сложных анатомических условиях и в смещенном в сторону от раны операционном пространстве, что позволяет эффективно захватить содержимое кисты.
Изобретение поясняется чертежами.
На фиг. 1 изображен набор хирургических инструментов для лечения эхинококкоза печени:
а) канюля-аспиратор;
б) изогнутые бранши, общий вид;
в) изогнутые бранши, вид сбоку.
Заявляемый способ и набор инструментов применяют для эхинококкэктомии из малых доступов, а также в традиционной хирургии.
Набор хирургических инструментов для лечения эхинококкоза печени содержит канюлю-аспиратор 1, изогнутые бранши 2. Канюля-аспиратор 1 выполнена с изгибом 3 по оси в рабочей части. Канюля-аспиратор 1 содержит уплотнительную сферу 4 диаметром 35 мм, переходящую в наконечник 5 длиной 150 мм с режущим острым кончиком 6 по кромке торцевого отверстия 7 и дополнительными отверстиями 8 в боковых стенках. Диаметр канюли-аспиратора 1-6 мм, диаметр внутреннего просвета 4 мм. На противоположной от режущего кончика части выполнена резьба 9 для соединения с отсосом (на чертеже не показан) и ручка 10. Изогнутые бранши 2 содержат соединенную шарнирно рабочую часть в виде губок 11 с захватами на концах в виде плотно смыкающихся ложек 12. Размер ложек может быть различным. В примере конкретного выполнения размер ложки: длина 50 мм, ширина 35 мм, глубина 2 мм.
Операцию осуществляют следующим образом.
Производят лапаротомию (15-18 см) или мини-доступ (5-6 см). После обнаружения кисты ее ограничивают стерильными салфетками от окружающих тканей. Канюлей-аспиратором 1 с использованием режущего кончика 6 производят пункцию эхинококковой кисты. Канюлю-аспиратор 1 вводят в кисту до уплотнительной сферы 4, создавая герметизацию места прокола, чтобы паразитарная жидкость не изливалась в брюшную полость. Резьбовой частью 9 канюлю-аспиратор 1 герметично соединяют с отсосом, посредством которого производят аспирацию содержимого кисты. Благодаря ручке 10 хирург контролирует установку канюли аспиратора 1 в одном положении. Производят аспирацию содержимого кисты. Кроме пункции и аспирации канюлю-аспиратор 1 можно использовать и для введения антипаразитарных препаратов в полость эхинококковой кисты. После аспирации производят дегельментизацию материнской кисты глицерином или раствором NaCl. Далее фиброзную капсулу вскрывают коагулятором на 3-4 см, после чего с помощью изогнутых бранш 2 удаляют хитиновую оболочку, дочерние, внучатые кисты путем захвата, надежной фиксации содержимого кисты между ложками 12 и аккуратного извлечения из полости. Изгиб канюли-аспиратора 1 и браш 2 по оси в рабочей части позволяет вывести кисть хирурга из зоны манипулирования и обеспечить свободный обзор операционного поля в сложных анатомических условиях и в смещенном в сторону от раны операционном пространстве, при этом достигается повышение безопасности и эффективности использования инструмента, повышается удобство оперирования. После удаления хитиновой оболочки, дочерних, внучатых кист из полости кисты свободные участки фиброзной оболочки иссекают электрокоагуляцией. С целью деструкции внутренней поверхности фиброзной капсулы используют 33% раствор перекиси водорода (пергидроль), который обладает выраженным местным прижигающим действием, при контакте с тканями разлагается на активный кислород и воду, не обладает токсическим действием. При воздействии марлевой турундой, слегка увлажненной пергидролем, в течение 7-10 минут происходит полная деструкция внутренней фиброзной оболочки кисты на глубину 1,2±0,07 мм без повреждения подлежащих портальных трактов. При выполнении этого метода создаются условия для уменьшения размеров остаточной полости, достигаемые путем деструкции фиброзной капсулы пергидролем, снимается ригидность и повышается податливость стенок фиброзной капсулы. Ввиду снятия "фактора каркаса" печеночная ткань освобождается от фиброзной капсулы, и создаются условия для относительно раннего заполнения и заживления ликвидированной остаточной полости за счет грануляционно-регенераторных процессов в ней. При этом также повышается радикальность операции, которая при эхинококкозе зависит от фактического удаления фиброзной оболочки. Затем в полость кисты устанавливают ранорасширитель «мини-ассистент», расправляют просвет и тщательно осматривают все ее отделы. При этом возникают оптимальные условия для применения ревизии и техники эндохирургического оперирования из расширяющегося стабильного мини-доступа. Во всех случаях удается достичь такой же качественной визуальной ревизии, как и при широких доступах, что позволило осмотреть все стенки кисты, крупные трубчатые структуры, деформирующие ее просвет, все имеющиеся карманы и их содержимое. Удаляют оставшиеся паразитарные элементы. После обработки осматривают внутреннюю поверхность фиброзной капсулы. Критерий эффективности – ярко- белый цвет всей внутренней поверхности кисты. На фоне белого цвета всей внутренней поверхности фиброзной капсулы обнаружение мелких желчных ходов не представляет трудности. В тех местах, где имеются желчные ходы, отмечается не только окрашивание желчью участка марлевой салфетки, но и поступление желчи в полость фиброзной капсулы. Границы изменения цвета фиброзной капсулы, так же как и при широких доступах, четко визуализировали зоны обработки и ее качество. На недостаточно обработанные участки снова накладывают тампоны, увлажненные пергидролем, добиваясь равномерной деструкции и визуализации мест желчеистечения. Для ушивания внутренних желчных свищей используют стандартные инструменты серии «мини-ассистент», предназначенные для операций на желчных протоках. Изменение окраски внутренней поверхности кисты способствовало выявлению желчных свищей, которые герметично ушивают во время операции. Устья желчных свищей ушивают атравматическими рассасывающимися нитями 4,0-5,0. Остаточную полость в зависимости от объема кисты дренируют одним или двумя силиконовыми трубками с низковакуумной аспирацией. Послойно швы на рану.
1. Пациентка А, 41 год.
Диагноз: Эхинококковая болезнь, эхинококковая киста правой доли печени.
Пациентке проведена операция миниторакофренотомная эхинококкэктомия из правой доли печени (сегмент 7) по заявляемому способу. Выполнена миниторакофренотомия длиною 6 см, с резекции 9 ребра, после чего в рану установлен расширитель мини-ассистент. При ревизии обнаружена эхинококковая киста размерами 8×8 см в 7 сегменте печени. После ограничения вокруг кисты киста пунктирована канюлей-аспиратором. Канюля введена в полость эхинококковой кисты до уплотнительной сферы. Из полости эхинококковой кисты эвакуировано 150 мл светлой жидкости, без запаха и примеси желчи. После аспирации содержимого кисты фиброзная капсула вскрыта коагулятором на 3-4 см, после чего с помощью изогнутых бранш удалили хитиновую оболочку размером 8×7 см. Остаточная полость обработана салфетками, смоченными раствором пергидроля, в течение 7 мин. Дренажная трубка установлена в остаточную полость. Послойные швы на рану. В послеоперационном периоде испытывала умеренный болевой синдром, потребовавший двукратной внутримышечной инъекции наркотического анальгетика (трамадол). Послеоперационный период протекал без осложнений. Больная выписана из стационара на 10 сутки после операции в удовлетворительном состоянии. При динамическом наблюдении в течение 12-24 месяцев рецидива заболевания не выявлено.
2. Пациент Б, 26 лет.
Диагноз: Эхинококковая болезнь, эхинококковая киста правой доли печени.
Больному произведена операция минилапаротомная эхинококкэктомия из правой доли печени (сегменты 5,6) по заявляемому способу. Выполнена подреберная минилапаротомия длиною 6 см, после чего в рану установлен расширитель мини-ассистент. При ревизии обнаружена эхинококковая киста размерами 11×9 см в 5, 6 сегментах печени. После ограничения вокруг кисты, киста пунктирована канюлей-аспиратором. Канюля введена в полость эхинококковой кисты до уплотнительной сферы. Из полости эхинококковой кисты эвакуировано 350-400 мл желтой жидкости, без запаха и примеси желчи. После аспирации содержимого кисты фиброзная капсула вскрыта коагулятором на 3-4 см, после чего с помощью изогнутых бранш удалены хитиновая оболочка 10×9 см и дочерние кисты размерами 2×1 см. Благодаря смыкающимся ложкам производили герметичный захват и эвакуацию хитиновой оболочки и дочерних кист из полости кисты. Остаточная полость обработана салфетками, смоченными раствором пергидроля, в течение 7 мин. Дренажная трубка установлена в остаточную полость. Послойные швы на рану. В послеоперационном периоде испытывал умеренный болевой синдром, не потребовавший применения наркотических анальгетиков. Послеоперационный период протекал без осложнений. Пациент выписан из стационара на 8 сутки после операции в удовлетворительном состоянии. При динамическом наблюдении в течение 12 месяцев рецидива заболевания не выявлено.
3. Пациентка В, 57 лет.
Диагноз: Эхинококковая болезнь, эхинококковая киста правой доли печени.
Пациентке проведена операция миниторакофренотомная эхинококкэктомия из правой доли печени (сегменты 7, 8) по заявляемому способу. Выполнена миниторакофренотомия длиною 6 см, с резекции 8 ребра, после чего в рану установлен расширитель мини-ассистент. При ревизии обнаружена эхинококковая киста размерами 7×8 см в 7, 8 сегментах печени. После ограничения вокруг кисты киста пунктирована канюлей. Канюля введена в полость эхинококковой кисты до уплотнительной сферы, которая создает герметизацию места прокола, чтобы паразитарная жидкость не изливалась в брюшную полость. Из полости эхинококковой кисты эвакуировано 250-300 мл светлой жидкости, без запаха и примеси желчи. После аспирации содержимого кисты фиброзная капсула вскрыта коагулятором на 3-4 см, после чего с помощью изогнутых бранш удалена хитиновая оболочка размерами 7×7 см, дочерние, внучатые кисты. Остаточная полость обработана раствором пергидроля в течение 7 мин. Дренажная трубка установлена в остаточную полость. Послойные швы на рану. В послеоперационном периоде испытывала умеренный болевой синдром, потребовавший двукратной внутримышечной инъекции наркотического анальгетика (трамадол). Послеоперационный период протекал без осложнений. Больная выписана из стационара на 9 сутки после операции в удовлетворительном состоянии. При динамическом наблюдении в течение 12-24 месяцев рецидива заболевания не выявлено.