Результат интеллектуальной деятельности: СПОСОБ ШУНТИРОВАНИЯ ЖЕЛУДКА
Вид РИД
Изобретение
Изобретение относится к медицине, а именно к бариатрической хирургии, и может быть использовано при выполнении операции шунтирования желудка.
Ожирение является ведущим механизмом развития метаболического синдрома (МС) и одним из ведущих факторов риска развития сердечно-сосудистых заболеваний, осложнения которых являются основной причиной инвалидизации и преждевременной смертности трудоспособного населения. Это представляет собой серьезную медико-социальную и экономическую проблему современного общества. Максимально эффективными в лечении данной патологии являются хирургические методы. Операция шунтирования желудка относится к стандартам хирургического лечения основных составляющих МС.
Известен способ шунтирования желудка из лапароскопического доступа (Mason Е.Е., Ito С. Gastric bypass for obesity // Surg. Clin North Amer. - 1967. - 47. - P. 1345-1352), в котором вскрывают печеночно-желудочную связку со стороны малой кривизны желудка, желудок пересекают с помощью линейного сшивающего аппарата вначале в горизонтальном направлении, а затем в вертикальном, при этом линия вертикального аппаратного шва проходит через угол Гиса к левой ножке диафрагмы. Таким образом со стороны малой кривизны на ширину калибровочного зонда формируют маленький желудок. Оставшаяся часть желудка становится отключенной, по ней полностью исключается пассаж пищи, и в таком виде она остается на прежнем месте. Вторым этапом операции выполняют реконструкцию тонкого кишечника с формированием гастроэнтероанастомоза с маленьким желудком и межкишечного анастомоза.
К недостаткам способа относится то, что отключенная часть желудка остается в брюшной полости, к ней нет никакого доступа, и становится невозможным проведение каких-либо диагностических исследований при развитии патологических процессов и негативных влияний в ней как в раннем, так и в позднем послеоперационном периоде. При этом секреторная активность в отключенной части желудка сохраняется в полном объеме, вырабатываемый секрет может приводить к развитию различной патологии в нем. Кроме этого уровень грелина - гормона голода, после операции остается высоким. Все это снижает эффективность операции.
Технический результат заявленного изобретения заключается в увеличении эффективности операции за счет исключения осложнений, связанных с отключенной частью желудка, а также уменьшения секреции грелина.
Заявленный технический результат достигается в способе шунтирования желудка, включающем лапароскопический доступ к желудку, формирование маленького желудка в области кардиальной части со стороны малой кривизны линейным сшивающим аппаратом, реконструкцию тонкого кишечника с формированием гастроэнтероанастомоза с маленьким желудком и межкишечного анастомоза, в котором осуществляют мобилизацию желудка со стороны большой кривизны от привратника до угла Гиса, левой диафрагмальной ножки, желудок пересекают в поперечном направлении, отступя проксимально от привратника примерно 2 см, мобилизуют со стороны его малой кривизны в проксимальном направлении до уровня формирования маленького желудка, мобилизованную и пересеченную со всех сторон часть желудка удаляют из брюшной полости.
Собственный клинический опыт, основанный на анализе 137 случаев выполнения операции шунтирования желудка по прототипу, показал, что в 4 случаях имело место кровотечение, источником которого была линия аппаратного шва в отключенной части желудка, что потребовало повторной операции. В 12 случаях в послеоперационном периоде больные предъявляли жалобы, характерные для язвенной болезни, что потребовало назначения соответствующей терапии. В одном случае было кровотечение из язвы, сформировавшейся в области привратника отключенной части желудка, что потребовало повторной операции. Во всех этих случаях доступ с диагностической целью к отключенной части желудка, кроме оперативного, невозможен из-за технической особенности стандартной операции. В течение трехлетнего периода наблюдения снижение эффективности операции относительно основных составляющих метаболического синдрома отмечено у 34 (24,8%) оперированных.
Кроме этого у всех оперированных больных уровень гастроинтестинального гормона - грелина перед операцией составлял 712±1,04 пг/мл (норма и ниже нормы), а после операции увеличился и составил 1423±2,62 пг/мл. Такой эффект операции связан с тем, что грелин секретируется грелин-продуцируемой зоной желудка. Эта зона остается в отключенной части желудка и активно функционирует. Пассаж пищи по отключенной части желудка отсутствует, т.к. пища не поступает в отключенную часть желудка, не раздражает соответствующие рецепторы, располагаемые в ней. В ответ на это у больного увеличивается уровень грелина, что способствует сохранению чувства голода. В результате этого снижен или отсутствует порог насыщения, что стимулирует увеличение выработки гормона и тем самым снижается эффективность операции. Результаты исследования привели к разработке заявленного способа шунтирования желудка. Мобилизация желудка со стороны большой кривизны от привратника до угла Гиса, левой диафрагмальной ножки, пересечение желудка в поперечном направлении со стороны малой кривизны, отступя проксимально от привратника примерно 2 см, и дальнейшая мобилизация со стороны малой кривизны в проксимальном направлении до уровня формирования маленького желудка, делают отключенную часть желудка мобилизованной и пересеченной со всех сторон. Это позволяет удалить отключенную часть желудка из брюшной полости и исключить осложнения, связанные с ней, а также уменьшить секрецию грелина.
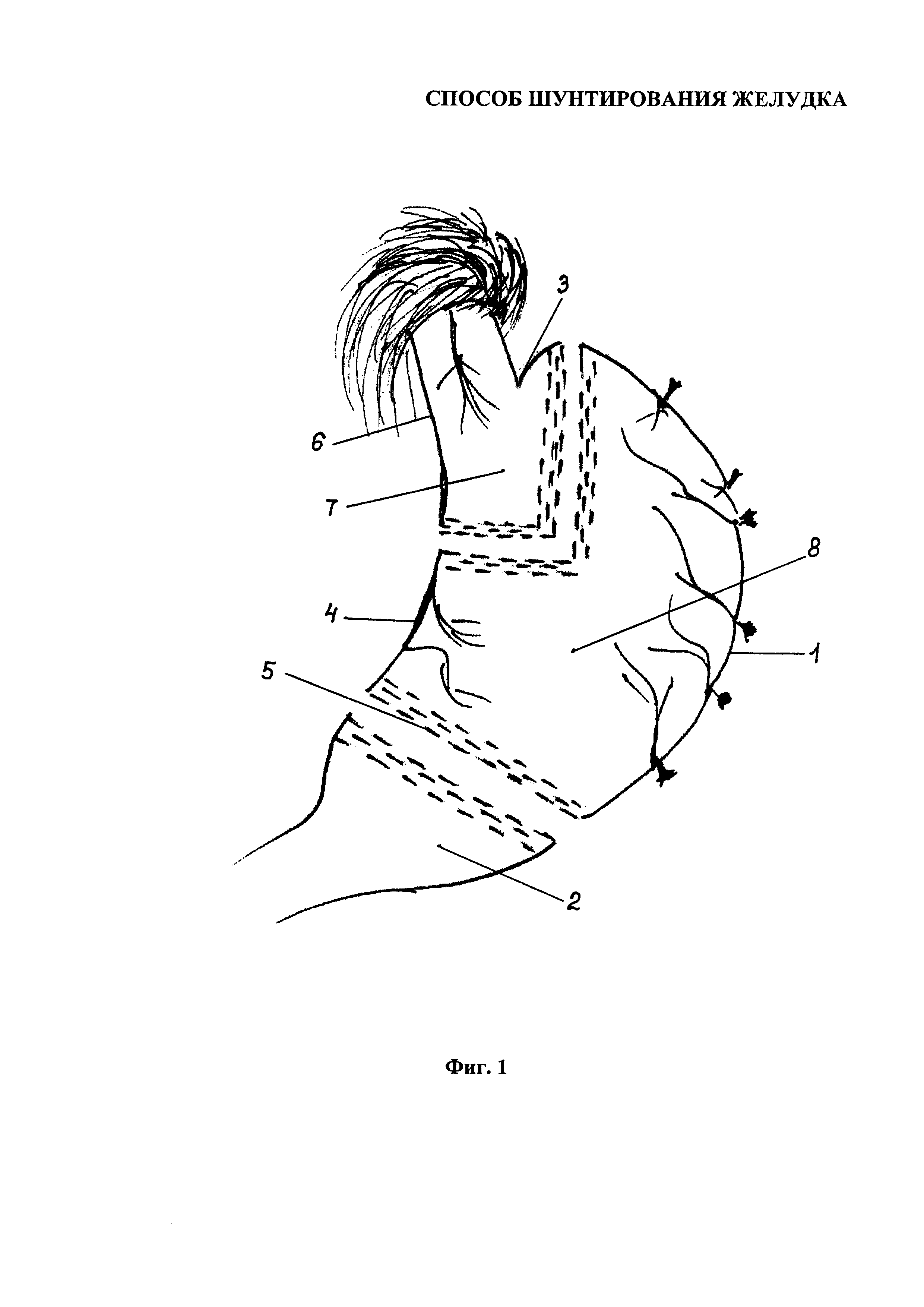
На фиг. 1 представлена схема выполнения способа шунтирования желудка.
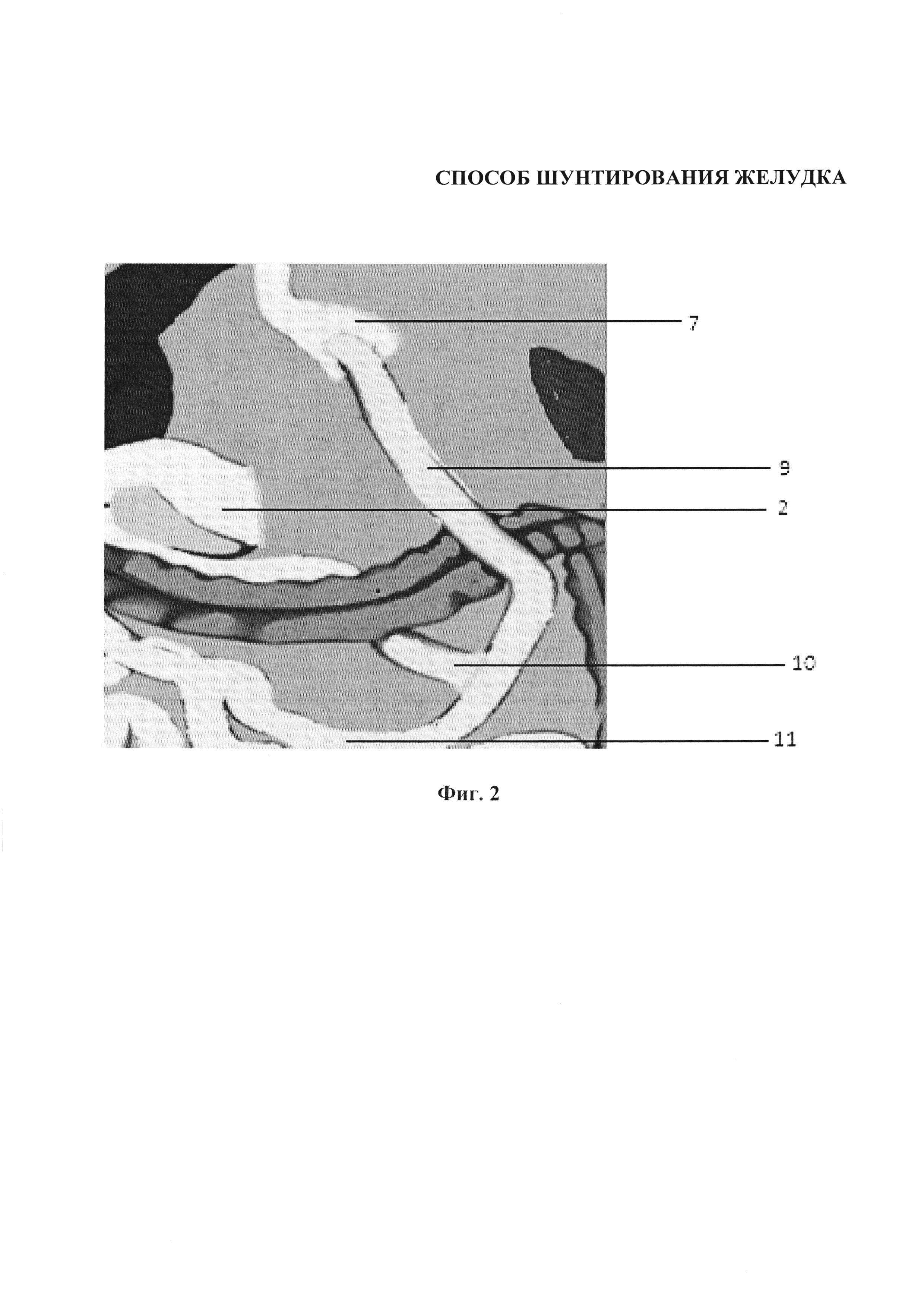
На фиг. 2 представлен окончательный вид операции шунтирования желудка.
Способ осуществляют, например, следующим образом.
После лапароскопического доступа к желудку выполняют мобилизацию его вначале со стороны большой кривизны 1 от привратника 2 до угла Гиса 3, левой диафрагмальной ножки (фиг. 1). Со стороны малой кривизны 4, отступя от привратника примерно 2 см, желудок пересекают в поперечном направлении по линии 5. Далее мобилизацию желудка производят со стороны его малой кривизны 4 в проксимальном направлении и заканчивают приблизительно в 5 см от абдоминальной части 6 пищевода. Затем в области кардиальной части со стороны малой кривизны 4 формируют маленький желудок 7. Мобилизованную и пересеченную со всех сторон отключенную часть 8 желудка удаляют из брюшной полости (фиг. 1). Реконструкцию тонкого кишечника с формированием анастомозов выполняют по стандартной методике. На фиг 2 схематически представлен окончательный вид операции, где обозначены: алиментарная петля 9, билиопанкреатическая петля 10, общая петля 11.
Способ иллюстрируется клиническим примером.
Больная Р., 46 лет, поступила в клинику по поводу метаболического синдрома: морбидное ожирение, артериальная гипертензия 2, дислипидемия, сахарный диабет 2 типа для оперативного лечения. Больной выполнена операция по заявленному способу.
Из лапароскопического доступа выполнены мобилизация желудка со стороны большой кривизны от привратника до угла Гиса, левой диафрагмальной ножки; пересечение желудка со стороны малой кривизны на 2 см проксимальнее привратника; мобилизация желудка со стороны малой кривизны в проксимальном направлении, не доходя 5 см до абдоминальной части пищевода; формирование маленького желудка. Мобилизованную и пересеченную со всех сторон отключенную часть желудка удалили из брюшной полости. Наложены гастроэнтероанастомоз с маленьким желудком и межкишечный анастомоз.
Начиная с первого месяца после операции показатели крови, АД нормализовались. Уровень грелина до операции составлял 712 пг/мл, после операции остался в пределах нормы - 730 пг/мл. Через полгода после операции консервативная терапия отменена. Масса тела к году пришла к нормальным показателям, признаки метаболического синдрома нивелированы, стойкая ремиссия. На протяжении 3-х лет наблюдений состояние больной хорошее и стабильное.
По заявленному способу было проведено шунтирование желудка у 116 пациентов.
Эффективность заявленного способа оценивали по результатам лабораторных исследований (рутинные методы обследования, принятые для пациентов, подлежащих хирургическому лечению), клинической картине, результатам инструментальных методов исследования. Отдаленные результаты прослежены на протяжении 3 лет.
За весь период наблюдений осложнений не было у всех 116 (100%) пациентов. Уровень грелина находился в пределах нормальных значений: до операции составлял 712±1,04 пг/мл, после операции остался в пределах нормы 730±0,8 пг/мл. Снижение эффективности операции относительно всех составляющих метаболического синдрома было отмечено только у 9 (7,75%) оперированных, что в 3 раза меньше по сравнению с прототипом.
Заявленный способ шунтирования желудка является патогенетически обоснованным, обеспечивает повышение эффективности операции, профилактику развития негативных эффектов и осложнений, связанных с отключенной частью желудка.
Способ шунтирования желудка, включающий лапароскопический доступ к желудку, формирование маленького желудка в области кардиальной части со стороны малой кривизны линейным сшивающим аппаратом, реконструкцию тонкого кишечника с формированием гастроэнтероанастомоза с маленьким желудком и межкишечного анастомоза, отличающийся тем, что осуществляют мобилизацию желудка со стороны большой кривизны от привратника до угла Гиса, левой диафрагмальной ножки, желудок пересекают в поперечном направлении, отступя проксимально от привратника примерно 2 см, мобилизуют со стороны его малой кривизны в проксимальном направлении до уровня формирования маленького желудка, мобилизованную и пересеченную со всех сторон часть желудка удаляют из брюшной полости.