Результат интеллектуальной деятельности: СПОСОБ ЗАКРЫТОЙ РЕПОЗИЦИИ ДИАФИЗАРНЫХ ПЕРЕЛОМОВ ЛУЧЕВОЙ КОСТИ С ОСТЕОСИНТЕЗОМ ПУЧКОМ НАПРЯЖЕННЫХ СПИЦ
Вид РИД
Изобретение
Изобретение относится к области медицины, а именно к травматологии и ортопедии, к способам закрытой репозиции диафизарных переломов лучевой кости с остеосинтезом пучком напряженных спиц и может быть использовано в условиях ортопедотравматологических стационаров при лечении диафизарных переломов лучевой кости, в том числе пациентов с системным остеопорозом.
Известен способ хирургического лечения больных с изолированным диафизарным переломом лучевой кости, включающий фиксацию отломков с помощью металлических спиц (см. патент РФ №2253396, МПК A61B 17/56, 2005 г.).
Однако известный способ хирургического лечения больных с изолированным диафизарным переломом лучевой кости при своем использовании имеет следующие недостатки:
- недостаточно обеспечивает стабильно-функциональный остеосинтез переломов у пациентов любого возраста,
- недостаточное исключение риска угловых смещений фрагментов лучевой кости,
- значителен риск возникновения воспалительных осложнений,
- не обеспечивает возможность полной функциональной нагрузки на конечность пациента,
- не обеспечивает сокращения сроков полного восстановления функций конечности пациента,
- не достаточно обеспечивает повышение качества жизни пациента.
Задачей изобретения является создание способа закрытой репозиции переломов диафизарных переломов лучевой кости с остеосинтезом пучком напряженных спиц.
Техническим результатом является надежное обеспечение стабильно-функционального остеосинтеза переломов у пациентов любого возраста, надежное исключение риска угловых смещений фрагментов лучевой кости, значительное снижение риска возникновения воспалительных осложнений, обеспечение возможности полной функциональной нагрузки на конечность пациента, сокращение сроков полного восстановления функций конечности пациента, обеспечение повышения качества жизни пациента.
Технический результат достигается тем, что предложен способ закрытой репозиции переломов диафизарных переломов лучевой кости с остеосинтезом пучком напряженных спиц, включающий фиксацию отломков с помощью металлических спиц, при этом при положении пациента лежа на операционном столе под электронно-оптическим контролем выполняют все этапы закрытой репозиции диафизарных переломов лучевой кости, при этом сначала определяют вид аддукционного или абдукционного перелома лучевой кости, а также латеральное или медиальное смещение диафиза лучевой кости, после предварительной релаксации мышц выполняют через 3-4 мм прокол кожного покрова по боковой поверхности лучевой кости трепанационное отверстие диаметром 3,0-3,5 мм в дистальном метаэпифизе лучевой кости на 5-7 мм ниже шиловидного отростка, через которое вводят в костномозговой канал первую напряженную спицу-фиксатор диаметром 2 мм, не доводя ее на 2-3 мм до линии диафизарного перелома лучевой кости, затем, с использованием введенного через прокол кожного покрова на уровне диафизарного перелома лучевой кости между отломками изогнутого шиловидного крючка, выполняют чрезкожную репозицию костных фрагментов диафизарного перелома лучевой кости, проводят первую напряженную спицу-фиксатор в проксимальный отломок лучевой кости на глубину 3-4 диаметров костномозгового канала, удаляют изогнутый шиловидный крючок из пространства перелома лучевой кости и костные отломки точно фиксируют по линии диафизарного перелома, при этом устраняют ротационные и угловые смещения костных отломков и выполняют контрольную рентгенографию, затем в костномозговой канал лучевой кости дополнительно проводят напряженные спицы-фиксаторы параллельно ранее введенной первой в количестве 3-5 штук до полного заполнения костномозгового канала, концы спиц загибают и погружают под кожный покров, операцию заканчивают наложением одного шва на кожном покрове в месте введения напряженных спиц-фиксаторов и проведением антибактериальной терапии в течение 4-5 дней, в первые либо вторые сутки после операции осуществляют рентген-контроль с получением рентгеновских снимков костей оперированного предплечья пациента в двух стандартных проекциях с захватом лучезапястного и локтевого суставов, выполняют послеоперационное ведение пациента, в процессе которого через 2-3 дня после стихания посттравматического болевого синдрома выполняют активную разработку лучезапястного и локтевого суставов с проведением занятий 3-4 раза в день до полного восстановления функций оперированной верхней конечности, через 4 недели после операции выполняют повторный рентген-контроль для определения возможности полной функциональной нагрузки, и в дальнейшем через 8 недель после операции для определения сроков удаления спиц-фиксаторов, которые удаляют через 10-12 недель после операции в амбулаторных условиях под местной анестезией при наличии полной консолидации в области перелома. При этом в качестве гибких напряженных спиц-фиксаторов используют стержни Ten и стержни Эндера. При этом спицы-фиксаторы выполнены из биологически инертных материалов, например из титана, сплавов титана или из нержавеющей стали медицинского назначения.
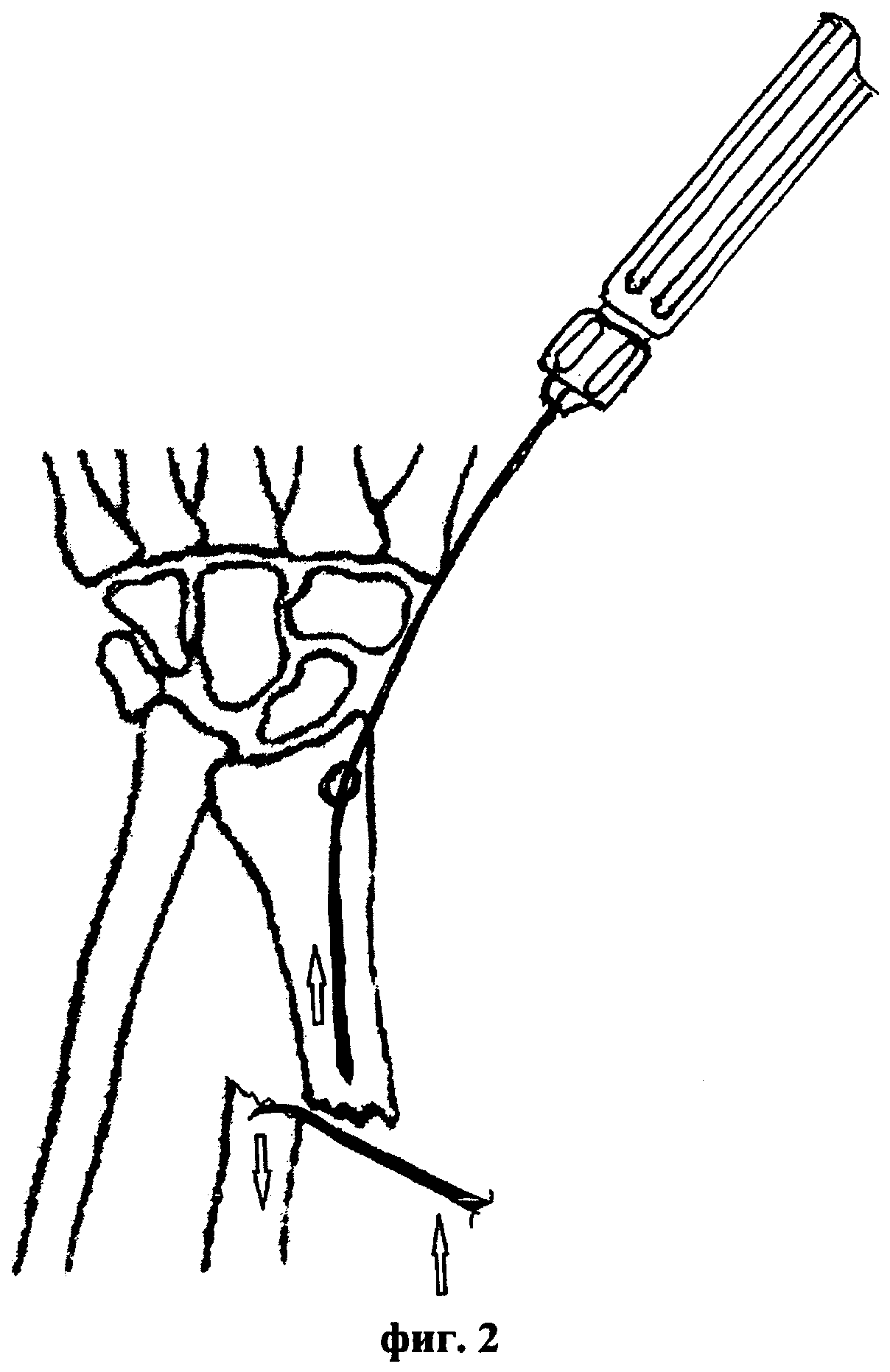
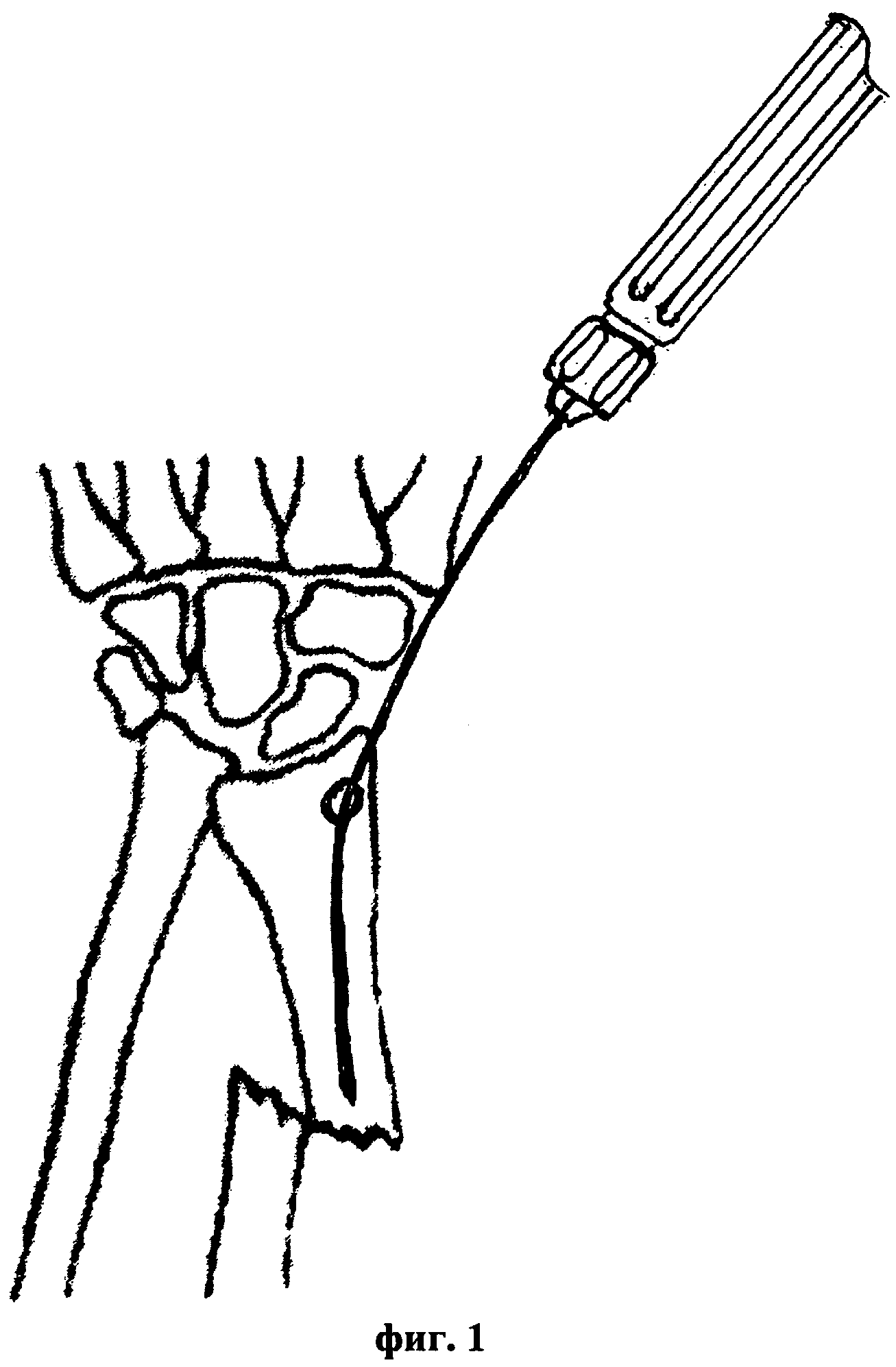
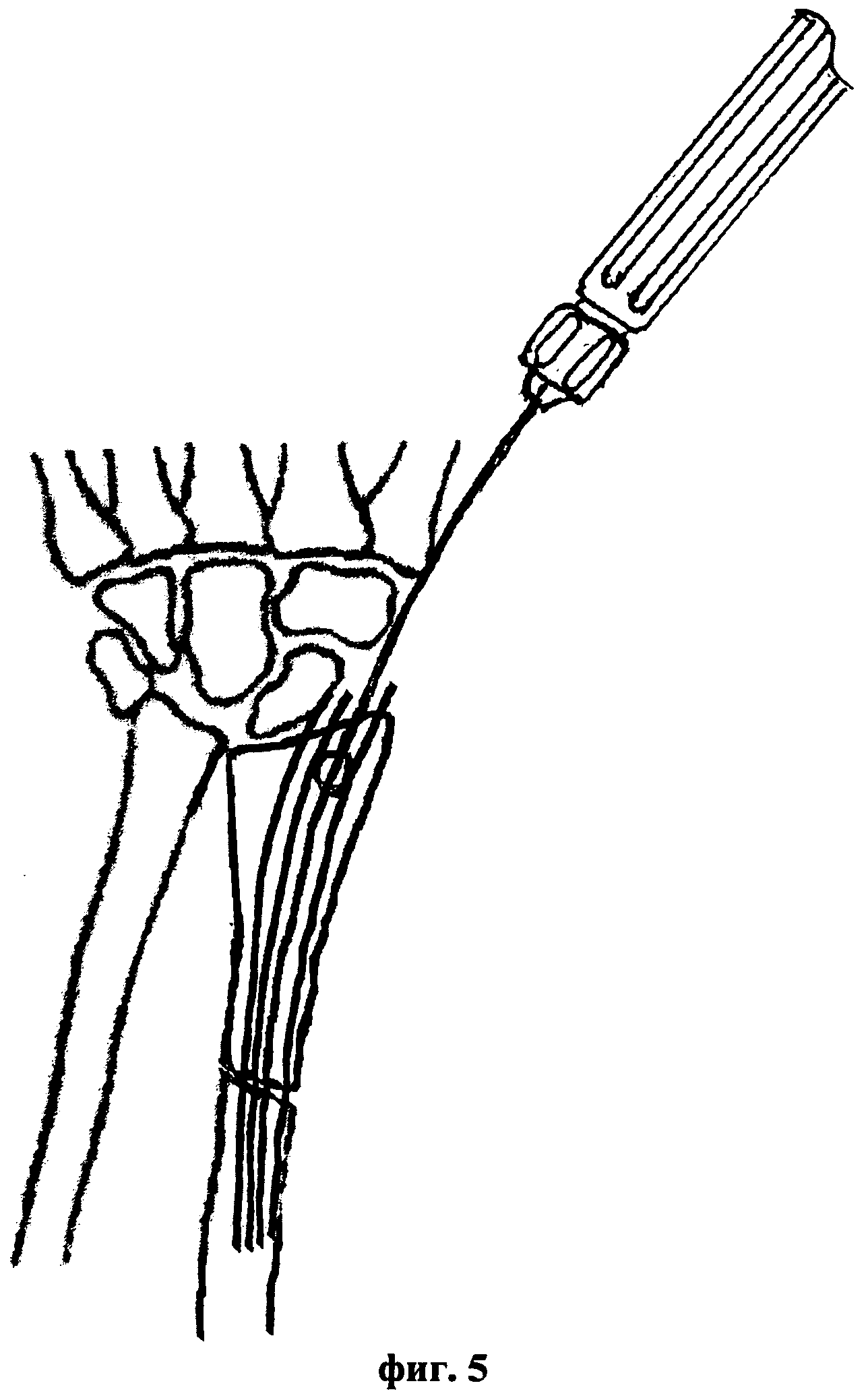
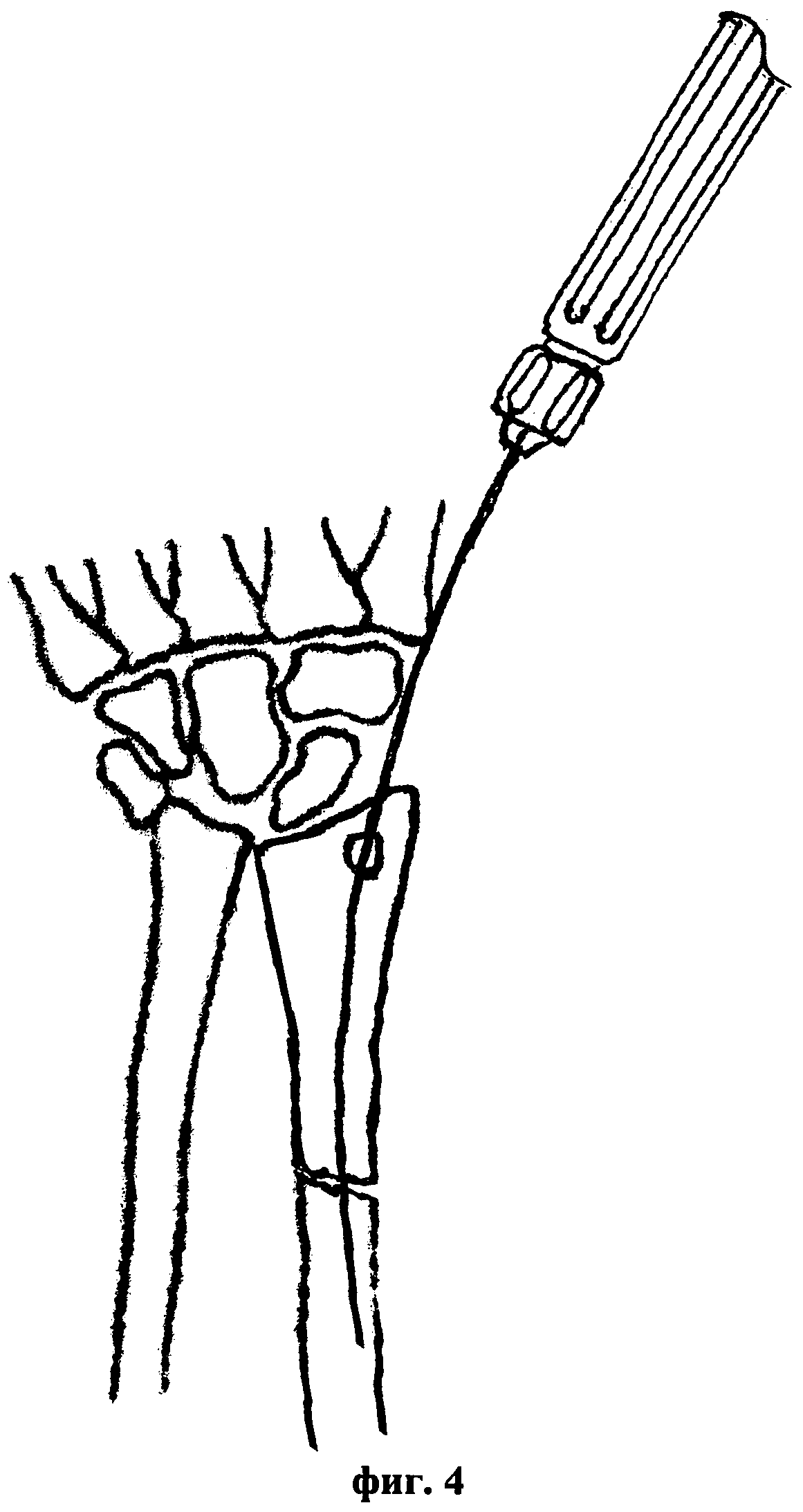
Способ осуществляется следующим образом. Проводят анестезию по стандартной методике. При положении пациента лежа на операционном столе под электронно-оптическим контролем выполняют все этапы закрытой репозиции диафизарных переломов лучевой кости. Сначала определяют вид аддукционного или абдукционного перелома лучевой кости, а также латеральное или медиальное смещение диафиза лучевой кости. После предварительной релаксации мышц выполняют через 3-4 мм прокол кожного покрова по боковой поверхности лучевой кости трепанационное отверстие диаметром 3,0-3,5 мм в дистальном метаэпифизе лучевой кости на 5-7 мм ниже шиловидного отростка, через которое вводят в костномозговой канал первую напряженную спицу-фиксатор диаметром 2 мм, не доводя ее на 2-3 мм до линии диафизарного перелома лучевой кости. При этом в качестве гибких напряженных спиц-фиксаторов используют стержни Ten и стержни Эндера, выполненные из биологически инертных материалов, например из титана, сплавов титана или из нержавеющей стали медицинского назначения. Затем, с использованием введенного через прокол кожного покрова на уровне диафизарного перелома лучевой кости между отломками изогнутого шиловидного крючка, выполняют чрезкожную репозицию костных фрагментов диафизарного перелома лучевой кости. Проводят первую напряженную спицу-фиксатор в проксимальный отломок лучевой кости на глубину 3-4 диаметров костномозгового канала. Удаляют изогнутый шиловидный крючок из пространства перелома лучевой кости и костные отломки точно фиксируют по линии диафизарного перелома. При этом устраняют ротационные и угловые смещения костных отломков и выполняют контрольную рентгенографию. Затем в костномозговой канал лучевой кости дополнительно проводят напряженные спицы-фиксаторы параллельно ранее введенной первой в количестве 3-5 штук до полного заполнения костномозгового канала. При этом концы спиц загибают и погружают под кожный покров. Операцию заканчивают наложением одного шва на кожном покрове в месте введения напряженных спиц-фиксаторов и проводят антибактериальную терапию в течение 4-5 дней. При этом в первые либо вторые сутки после операции осуществляют рентген-контроль с получением рентгеновских снимков костей оперированного предплечья пациента в двух стандартных проекциях с захватом лучезапястного и локтевого суставов. Выполняют послеоперационное ведение пациента, в процессе которого через 2-3 дня после стихания посттравматического болевого синдрома выполняют активную разработку лучезапястного и локтевого суставов с проведением занятий 3-4 раза в день до полного восстановления функций оперированной верхней конечности. Через 4 недели после операции выполняют повторный рентген-контроль для определения возможности полной функциональной нагрузки, и в дальнейшем через 8 недель после операции для определения сроков удаления спиц-фиксаторов, которые удаляют через 10-12 недель после операции в амбулаторных условиях под местной анестезией при наличии полной консолидации в области перелома.
Среди существенных признаков, характеризующих предложенный способ закрытой репозиции диафизарных переломов лучевой кости с остеосинтезом пучком напряженных спиц, отличительными являются:
- выполнение при положении пациента лежа на операционном столе под электронно-оптическим контролем всех этапов закрытой репозиции переломов хирургической шейки плечевой кости,
- определение вида аддукционного или абдукционного перелома лучевой кости, а также латерального или медиального смещения диафиза лучевой,
- выполнение после предварительной релаксации мышц через 3-4 мм прокол кожного покрова по боковой поверхности лучевой кости трепанационного отверстия диаметром 3,0-3,5 мм в дистальном метаэпифизе лучевой кости на 5-7 мм ниже шиловидного отростка,
- введение через выполненное трепанационное отверстие в костномозговой канал первой напряженной спицы-фиксатора диаметром 2 мм, не доводя ее на 2-3 мм до линии диафизарного перелома лучевой кости,
- выполнение с использованием введенного через прокол кожного покрова на уровне диафизарного перелома лучевой кости между отломками изогнутого шиловидного крючка чрезкожной репозиции костных фрагментов диафизарного перелома лучевой кости,
- проведение первой напряженной спицы-фиксатора в проксимальный отломок лучевой кости на глубину 3-4 диаметров костномозгового канала,
- удаление изогнутого шиловидного крючка из пространства перелома лучевой кости и точное фиксирование костных отломков по линии диафизарного перелома, при этом устранение ротационных и угловых смещений костных отломков и выполнение контрольной рентгенографии,
- дополнительное проведение в костномозговой канал лучевой кости напряженных спиц-фиксаторов параллельно ранее введенной первой в количестве 3-5 штук до полного заполнения костномозгового канала,
- загибание концов спиц и погружение их под кожный покров,
- операцию заканчивают наложением одного шва на кожном покрове в месте введения напряженных спиц-фиксаторов и проведением антибактериальной терапии в течение 4-5 дней,
- осуществление в первые либо вторые сутки после операции рентген-контроля с получением рентгеновских снимков костей оперированного предплечья пациента в двух стандартных проекциях с захватом лучезапястного и локтевого суставов,
- выполнение послеоперационного ведение пациента, в процессе которого через 2-3 дня после стихания посттравматического болевого синдрома выполнение активной разработки лучезапястного и локтевого суставов с проведением занятий 3-4 раза в день до полного восстановления функций оперированной верхней конечности,
- выполнение через 4 недели после операции повторного рентген-контроля для определения возможности полной функциональной нагрузки, и в дальнейшем через 8 недель после операции для определения сроков удаления спиц-фиксаторов,
- удаление спиц-фиксаторов через 10-12 недель после операции в амбулаторных условиях под местной анестезией при наличии полной консолидации в области перелома,
- использование в качестве гибких напряженных спиц-фиксаторов стержней Теnа и стержней Эндера,
- выполнение спиц-фиксаторов из биологически инертных материалов, например из титана, сплавов титана или из нержавеющей стали медицинского назначения.
Экспериментальные исследования предложенного способа закрытой репозиции диафизарных переломов лучевой кости с остеосинтезом пучком напряженных спиц в клинических условиях показали его высокую эффективность.
Способ при своем использовании надежно обеспечивает стабильно-функциональный остеосинтез переломов лучевой кости у пациентов любого возраста, достигнуто надежное исключение риска угловых смещений фрагментов лучевой кости, достигнуто значительное снижение риска возникновения воспалительных осложнений, обеспечена возможность полной функциональной нагрузки на конечность пациента. При этом достигнуто сокращение сроков полного восстановления функций конечности пациента и обеспечено повышение качества жизни пациента.
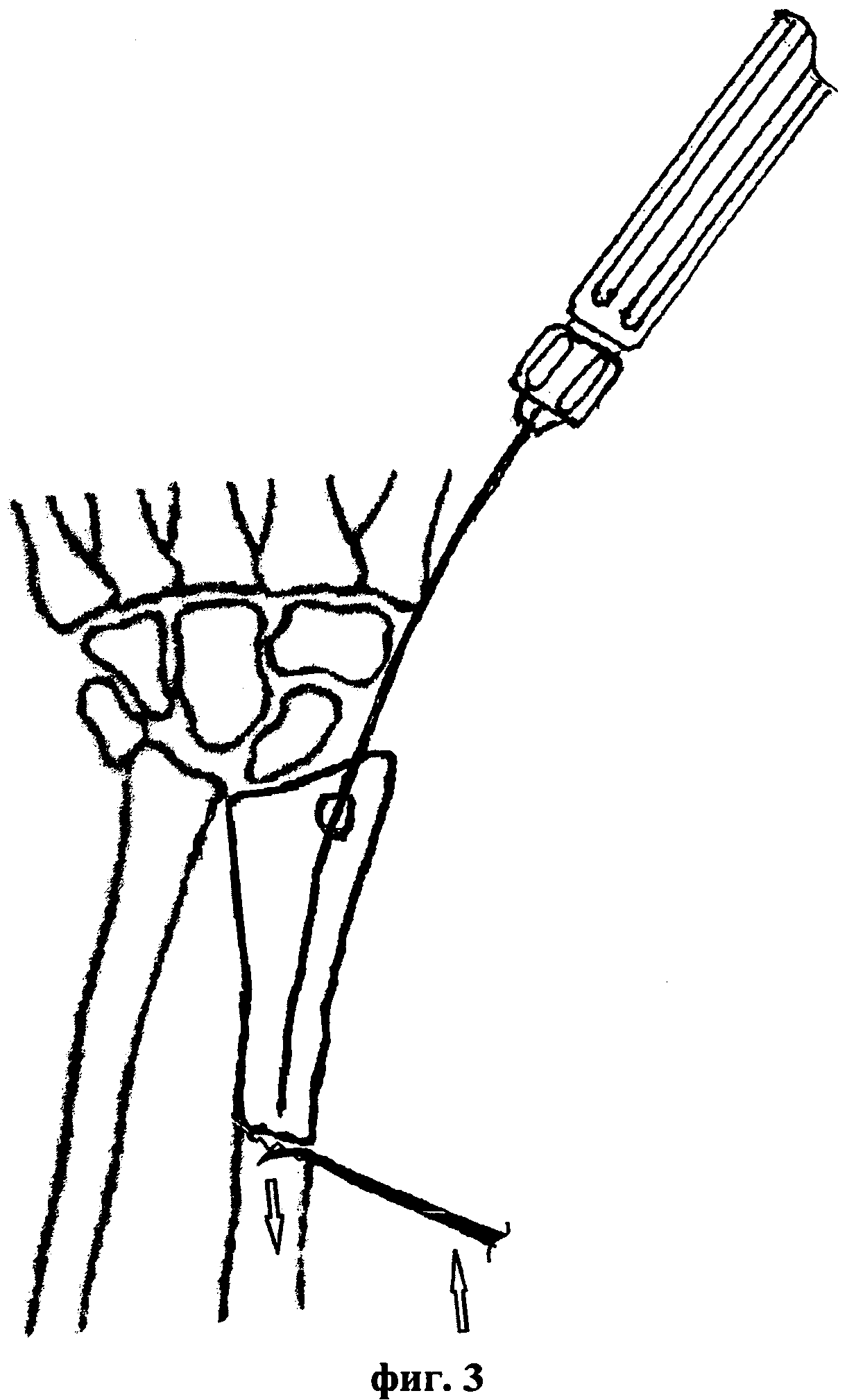
Сущность предложенного способа закрытой репозиции диафизарных переломов лучевой кости с остеосинтезом пучком напряженных спиц-фиксаторов иллюстрируется чертежами, где на фиг. 1 представлена схема введения первой спицы-фиксатора в костно-мозговой канал лучевой кости, на фиг. 2 - введение изогнутого шиловидного крючка, на фиг. 3 - выполнение закрытой чрезкожной репозиции, на фиг. 4 - введение в костномозговой канал первой спицы-фиксатора и на фиг. 5 - введение в костно-мозговой канал всех спиц-фиксаторов.
Реализация предложенного способа закрытой репозиции диафизарных переломов лучевой кости с остеосинтезом пучком напряженных спиц иллюстрируется следующими клиническими примерами.
Пример 1. Пациент М., 68 лет, поступил в клинику с диагнозом: «Закрытый перелом лучевой кости правой верхней конечности». Гипертоническая болезнь 4 стадии, 2 степени. Остеопороз. Сахарный диабет. Жалобы на резкие боли в области правого плечевого сустава, на невозможность пользоваться правой верхней конечностью, боли в верхней трети правого плеча.
Выполнили закрытую репозицию диафизарного перелома лучевой кости с остеосинтезом пучком напряженных спиц-фиксаторов.
Под интубационной анестезией при положении пациента лежа на операционном столе выполнили под электронно-оптическим контролем все этапы закрытой репозиции диафизарного перелома лучевой кости. Сначала определили вид абдукционного перелома лучевой кости, а также наличие латерального смещения диафиза лучевой кости. После предварительной релаксации мышц выполнили через 3 мм прокол кожного покрова по боковой поверхности лучевой кости трепанационное отверстие диаметром 3,5 мм в дистальном мета-эпифизе лучевой кости на 5 мм ниже шиловидного отростка, через которое ввели в костномозговой канал первую напряженную спицу-фиксатор диаметром 2 мм, не доводя ее на 2 мм до линии диафизарного перелома лучевой кости. При этом в качестве гибкой напряженной спицы-фиксатора использовали стержни Ten, выполненные из биологически инертного материала, из нержавеющей стали медицинского назначения. Затем, с использованием введенного через прокол кожного покрова на уровне диафизарного перелома правой лучевой кости между отломками изогнутого шиловидного крючка, выполнили чрезкожную репозицию костных фрагментов диафизарного перелома правой лучевой кости. Провели первую напряженную спицу-фиксатор в проксимальный отломок лучевой кости на глубину 3 диаметров костномозгового канала. Удалили изогнутый шиловидный крючок из пространства перелома лучевой кости и костные отломки точно зафиксировали по линии диафизарного перелома. При этом устранили ротационные и угловые смещения костных отломков и выполнили контрольную рентгенографию. Затем в костномозговой канал лучевой кости дополнительно провели напряженные спицы-фиксаторы параллельно ранее введенной первой в количестве 3 штук до полного заполнения костномозгового канала. При этом концы спиц загнули и погрузили под кожный покров. Операцию закончили наложением одного шва на кожном покрове в месте введения напряженных спиц-фиксаторов и провели антибактериальную терапию в течение 5 дней. При этом в первые сутки после операции осуществили рентген-контроль с получением рентгеновских снимков костей оперированной лучевой кости и предплечья пациента в двух стандартных проекциях с захватом лучезапястного и локтевого суставов. Выполнили послеоперационное ведение пациента, в процессе которого через 2 дня после стихания посттравматического болевого синдрома осуществили активную разработку лучезапястного и локтевого суставов с проведением занятий 3 раза в день до полного восстановления функций оперированной верхней конечности. Через 4 недели после операции выполнили повторный рентген-контроль для определения возможности полной функциональной нагрузки, и в дальнейшем через 8 недель после операции для определения сроков удаления спиц-фиксаторов, которые удалили через 10 недель после операции в амбулаторных условиях под местной анестезией при наличии полной консолидации в области перелома.
Ранний послеоперационный период без особенностей. После операции пациент переведен в отделение ОРИТ, выполнили плановую терапию, мониторинг, инфузионную и антибиотико-терапию. Пациент ориентирован, предъявляет жалобы на умеренные боли в области операции. На перевязке место введения спиц без воспаления, отека правой кисти и предплечья нет, двигательных и чувствительных расстройств на пальцах правой кисти нет. На контрольных рентгенограммах - основные смещения устранены, длина лучевой кости восстановлена. Пациент с рекомендациями выписан на амбулаторное лечение.
Пример 2. Пациентка Д., 39 лет, поступила в клинику с диагнозом: «Закрытый диафизарный перелом лучевой кости левой верхней конечности со смещением отломков». Остеопороз. Жалобы на резкие боли в области левого плечевого сустава, на невозможность пользоваться левой верхней конечностью, отек в области левого локтевого сустава, боли в верхней трети левого плеча, состояние после попытки вправления вывиха.
Выполнили закрытую репозицию диафизарного перелома лучевой кости с остеосинтезом пучком напряженных спиц-фиксаторов.
Под интубационной анестезией при положении пациентки лежа на операционном столе выполнили под электронно-оптическим контролем все этапы закрытой репозиции диафизарного перелома лучевой кости. Сначала определили вид аддукционного перелома левой лучевой кости, а также наличие медиального смещения диафиза лучевой кости. После предварительной релаксации мышц выполнили через 4 мм прокол кожного покрова по боковой поверхности лучевой кости трепанационное отверстие диаметром 3,0 мм в дистальном метаэпифизе лучевой кости на 7 мм ниже шиловидного отростка, через которое ввели в костномозговой канал первую напряженную спицу-фиксатор диаметром 2 мм, не доводя ее на 3 мм до линии диафизарного перелома лучевой кости. При этом в качестве гибкой напряженной спицы-фиксатора использовали стержни Ten, выполненные из биологически инертного материала, из титана. Затем, с использованием введенного через прокол кожного покрова на уровне диафизарного перелома правой лучевой кости между отломками изогнутого шиловидного крючка, выполнили чрезкожную репозицию костных фрагментов диафизарного перелома правой лучевой кости. Провели первую напряженную спицу-фиксатор в проксимальный отломок лучевой кости на глубину 4 диаметров костномозгового канала. Удалили изогнутый шиловидный крючок из пространства перелома лучевой кости и костные отломки точно зафиксировали по линии диафизарного перелома. При этом устранили ротационные и угловые смещения костных отломков и выполнили контрольную рентгенографию. Затем в костномозговой канал лучевой кости дополнительно провели напряженные спицы-фиксаторы параллельно ранее введенной первой в количестве 5 штук до полного заполнения костномозгового канала. При этом концы спиц загнули и погрузили под кожный покров. Операцию закончили наложением одного шва на кожном покрове в месте введения напряженных спиц-фиксаторов и провели антибактериальную терапию в течение 4 дней. При этом во вторые сутки после операции осуществили рентген-контроль с получением рентгеновских снимков костей оперированной лучевой кости и предплечья пациента в двух стандартных проекциях с захватом лучезапястного и локтевого суставов. Выполнили послеоперационное ведение пациентки, в процессе которого через 3 дня после стихания посттравматического болевого синдрома осуществили активную разработку лучезапястного и локтевого суставов с проведением занятий 4 раза в день до полного восстановления функций оперированной верхней конечности. Через 4 недели после операции выполнили повторный рентген-контроль для определения возможности полной функциональной нагрузки, и в дальнейшем через 8 недель после операции для определения сроков удаления спиц-фиксаторов, которые удалили через 12 недель после операции в амбулаторных условиях под местной анестезией при наличии полной консолидации в области перелома.
Ранний послеоперационный период без особенностей. После операции пациентка переведена в отделение ОРИТ, выполнили плановую терапию, мониторинг, инфузионную и антибиотико-терапию. Пациентка ориентирована, предъявляет жалобы на умеренные боли в области операции. На перевязке место введения спиц без воспаления, отека левой кисти и предплечья нет, двигательных и чувствительных расстройств на пальцах левой кисти нет. На контрольных рентгенограммах - основные смещения устранены, длина лучевой кости восстановлена. Пациентка с рекомендациями выписана на амбулаторное лечение.
Пример 3. Пациентка Ц., 24 лет, поступила в клинику с диагнозом: «Закрытый диафизарный перелом лучевой кости правой верхней конечности со смещением отломков». Остеопороз. Жалобы на резкие боли в области правого плечевого сустава, на невозможность пользоваться правой верхней конечностью, отек в области правого локтевого сустава, боли в верхней трети правого плеча.
Выполнили закрытую репозицию диафизарного перелома лучевой кости с остеосинтезом пучком напряженных спиц - фиксаторов.
Под интубационной анестезией при положении пациентки лежа на операционном столе выполнили под электронно-оптическим контролем все этапы закрытой репозиции диафизарного перелома лучевой кости. Сначала определили вид аддукционного перелома лучевой кости, а также наличие латерального смещения диафиза лучевой кости. После предварительной релаксации мышц выполнили через 3 мм прокол кожного покрова по боковой поверхности лучевой кости трепанационное отверстие диаметром 3,5 мм в дистальном метаэпифизе лучевой кости на 6 мм ниже шиловидного отростка, через которое ввели в костномозговой канал первую напряженную спицу-фиксатор диаметром 2 мм, не доводя ее на 2,5 мм до линии диафизарного перелома лучевой кости. При этом в качестве гибкой напряженной спицы-фиксатора использовали стержни Эндера, выполненные из биологически инертного материала, из сплава титана медицинского назначения. Затем, с использованием введенного через прокол кожного покрова на уровне диафизарного перелома правой лучевой кости между отломками изогнутого шиловидного крючка, выполнили чрезкожную репозицию костных фрагментов диафизарного перелома правой лучевой кости. Провели первую напряженную спицу в проксимальный отломок лучевой кости на глубину 3,5 диаметров костномозгового канала. Удалили изогнутый шиловидный крючок из пространства перелома лучевой кости и костные отломки точно зафиксировали по линии диафизарного перелома. При этом устранили ротационные и угловые смещения костных отломков и выполнили контрольную рентгенографию. Затем в костномозговой канал лучевой кости дополнительно провели напряженные спицы-фиксаторы параллельно ранее введенной первой в количестве 4 штук до полного заполнения костномозгового канала. При этом концы спиц загнули и погрузили под кожный покров. Операцию закончили наложением одного шва на кожном покрове в месте введения напряженных спиц-фиксаторов и провели антибактериальную терапию в течение 4 дней. При этом в первые сутки после операции осуществили рентген-контроль с получением рентгеновских снимков костей оперированной лучевой кости и предплечья пациентки в двух стандартных проекциях с захватом лучезапястного и локтевого суставов. Выполнили послеоперационное ведение пациентки, в процессе которого через 3 дня после стихания посттравматического болевого синдрома осуществили активную разработку лучезапястного и локтевого суставов с проведением занятий 4 раза в день до полного восстановления функций оперированной верхней конечности. Через 4 недели после операции выполнили повторный рентген-контроль для определения возможности полной функциональной нагрузки, и в дальнейшем через 8 недель после операции для определения сроков удаления спиц-фиксаторов, которые удалили через 11 недель после операции в амбулаторных условиях под местной анестезией при наличии полной консолидации в области перелома.
Ранний послеоперационный период без особенностей. После операции пациентка переведена в отделение ОРИТ, выполнили плановую терапию, мониторинг, инфузионную и антибиотико-терапию. Пациентка ориентирована, предъявляет жалобы на умеренные боли в области операции. На перевязке место введения спиц без воспаления, отека левой кисти и предплечья нет, двигательных и чувствительных расстройств на пальцах левой кисти нет. На контрольных рентгенограммах - основные смещения устранены, длина лучевой кости восстановлена. Пациентка с рекомендациями выписана на амбулаторное лечение.
Использование предложенного способа закрытой репозиции диафизарных переломов лучевой кости с остеосинтезом пучком напряженных спиц обеспечивает стабильно-функциональный остеосинтез данной группы переломов у пациентов любого возраста. При этом достигнуто надежное исключение риска угловых смещений фрагментов лучевой кости, а также значительное снижение риска возникновения воспалительных осложнений и обеспечена возможность полной функциональной нагрузки на конечность пациента. При этом достигнуто сокращение сроков полного восстановления функций конечности пациента и обеспечено повышение качества жизни пациента.