Результат интеллектуальной деятельности: СПОСОБ ИЗГОТОВЛЕНИЯ СТОМАТОЛОГИЧЕСКОГО ОСТЕОИНТЕГРИРУЕМОГО ИМПЛАНТАТА
Вид РИД
Изобретение
Изобретение относится к области медицины, в частности к области стоматологии, и может быть использовано в хирургической и ортопедической стоматологии для реабилитации больных с частичной или полной потерей зубов.
Из предшествующего уровня техники известен способ изготовления стоматологического имплантата, включающего внекостную и внутрикостную часть, заключающийся нанесении на имплантат пористого слоя физиологически адаптированного пластика с катализатором, стимулирующим остеогенез. В качестве катализаторов используются различные материалы (карбонат кальция, силикат магния или алюминия и т.д.). Наряду с другими компонентами используется костная ткань. Толщина слоя 200-400 нм, открытые поры и сообщающиеся каналы имеют диаметр 50-200 нм [1].
Способ обладает следующими недостатками:
- связь пористого слоя из различных материалов с материалом, из которого выполнена основа имплантата, недостаточно прочная;
- катализаторы не могут в полной мере стимулировать остеогенез, потому что данный процесс обеспечивают только остеогенные детерминированные продромальные клетки или, в некоторых случаях, костный морфологический белок.
Известен способ изготовления остеоинтегрируемого стоматологического имплантат, который выполняют из металла, на наружную поверхность внутрикостной части которого нанося глухие углубления, являющиеся элементами макроретенции, и создают шероховатости, являющиеся элементами микроретенции. Наружная поверхность опорной внутрикостной части за счет элементов макроретенции и микроретенции увеличивает площадь контакта с костью на 50% [2].
Известный способ имеет следующие недостатки:
- шероховатости на внутрикостной поверхности имплантата могут включать элементы частиц рабочего агента (окись алюминия, кремний и др.), посредством которого была обработана поверхность и получены элементы микроретенции, указанные включения способны негативно влиять на процесс остеоинтеграции;
- микрорельеф поверхности не позволяет добиваться первичной стабильности в неплотной кости (тип III-IV).
Наиболее близким к заявляемому способу является способ, описанный в патенте [3] Способ-прототип, заключается в том, что на стоматологический имплантат, изготовленный из упрочненного сплава титана ВТ1-0, относящегося к разряду GRADE 4 (ASTM F67), имеющий внекостную часть и внутрикостную часть, на которой выполняют на наружной поверхности элементы макроретенции и микроретенции; при этом элементы макроретенции выполняют в виде упорной резьбы с постоянным профилем по всей длине внутрикостной части, а элементы микроретенции выполняют в виде поверхностного слоя толщиной от 10 до 200 мкм с развитым микрорельефом, приближенным к микроархитектонике кости. При этом микрорельеф наружной поверхности, приближенный к микроархитектонике кости, получают обработкой поверхности имплантата ионным (электронным) пучком - МИП наносекундной или микросекундной длительности с плотностью энергии в пучке 1-40 Дж/см2 и числом импульсов от 10 до 100 в атмосфере аргона или при остаточном давлении 0,1-1 Па без последующего отжига.
Недостатком способа-прототипа является то, что имплантат выполняют из упрочненного сплава титана ВТ1-0, относящегося к разряду GRADE 4 (ASTM F67), который относительно низкую остеоинтеграцию с альвеолярной костью, которая обусловлена двумя причинами: низкой биосовместимостью сплава титана ВТ 1-0 с костью пациента, а также тем, что твердость поверхности внутрикостной части имплантата после обработки ее электронным или ионным пучком имеет твердость, превышающую твердость альвеолярной кости пациента.
Задачей изобретения является создание имплантата из более биосовместимого материала, чем сплав ВТ1-0, с созданием поверхностного слоя на имплантате, твердость которого не превышала бы твердость альвеолярной кости пациента с микроархитектоникой близкой к микроархитектонике кости.
Технический результат изобретения достигается за счет того, что в способе изготовления стоматологического остеоинтегрируемого имплантата, содержащего внекостную и внутрикостную части, состоящим в выполнении на наружной поверхности внутрикостной части элементов в виде упорной резьбы с постоянным профилем по всей длине внутрикостной части, и элементов микроретенции, выполненных в виде поверхностного слоя толщиной от 100 до 200 мкм с развитым микрорельефом, приближенным к микроархитектонике кости, основу имплантата выполняют из циркония, закрепляют имплантат на подвижную ось, пространство вблизи имплантата насыщают кислородом, облучают это пространство постоянным ультрафиолетовым светом с длиной волны, лежащей в диапазоне от 160 до 240 нм, придают имплантату возвратно-поступательное и вращательное движение, причем при возвратно-поступательном направлении перемещают имплантат в продольном прямом и обратном направлении на расстояние, равное длине внутрикостной части имплантата, и в процессе перемещения и вращения имплантата облучают поверхность его внутрикостной части лазерным излучением с длинами волн, лежащими в диапазоне от 914 до 1342 нм, причем при облучении лазерный луч направляют перпендикулярно продольной оси имплантата причем при облучении лазерный луч направляют перпендикулярно продольной оси имплантата.
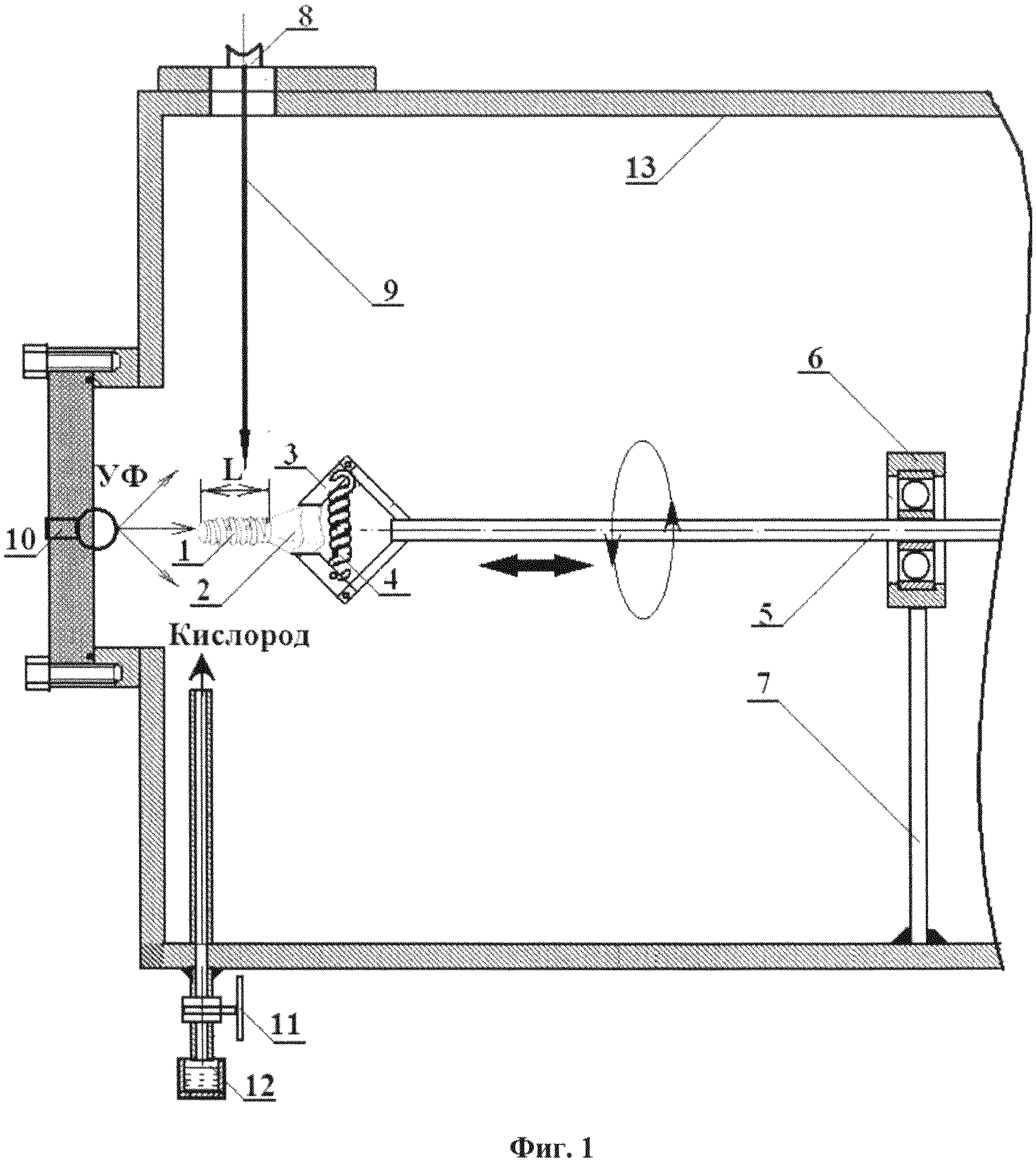
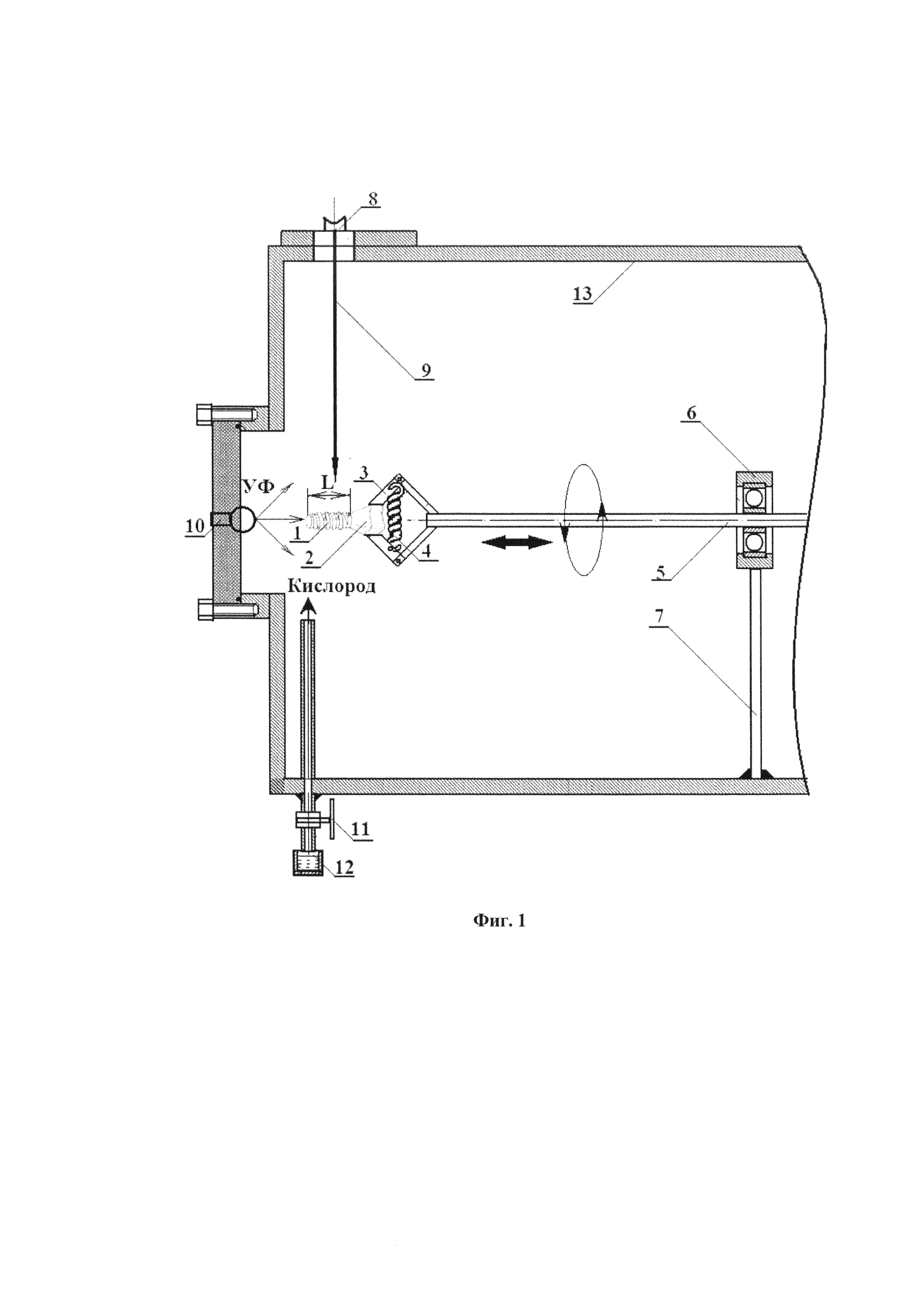
Сущность изобретения поясняется графическим материалом, приведенном на фиг. 1.
На фиг. 1 введены следующие обозначения: 1- наружная поверхность внутрикостной части имплантата; 2 - наружная поверхность внекостной части имплантата; 3 - зажим имплантата; 4 - пружина зажима; 5 - ось; 6 - подшипник; 7 - держатель подшипника; 8 - лазер; 9 - луч лазера; 10 - ультрафиолетовая кварцевая лампа; 11 - натекатель; 12 - баллон с кислородом; 13 - камера.
Суть изобретения заключается в следующем. Известно, что до недавнего времени наиболее распространенными были зубные имплантаты, выполненные из титановых сплавов, что в частности и описывается в устройстве - прототипе. Однако титан обладает относительно низкой биосовместимостью, и у некоторых пациентов наблюдается на титан аллергия. Под действием электрогальванизма отделившие частицы титана соединяются с белками, и воспринимается иммунной системой как чужеродный белок.
Имплантаты из диоксида циркония лишены подобных недостатков. Из свойств циркония наибольший интерес представляют такие, как биологическая инертность, значительная стойкость к различным химическим воздействиям, высокие характеристики усталостной выносливости, склонность к «самозалечиванию» поверхностных дефектов, технологичность, прочность. Поэтому изделия из сплава циркония нашли широкое применение в стоматологической практике. Сплавы циркония используются в основном для производства дентальных имплантатов. Этим и обусловлен выбор диоксида циркония в заявляемом способе. Однако, часть поверхности имплантатов, которую вставляют в альвеолярную кость выполненные из циркония или его оксидов, обычно имеет твердость, значительно превышающую твердость альвеолярной кости. Это приводит к значительному ухудшению сцепления имплантата с альвеолярной костью. Поэтому для улучшения процессов соединения имплантата с альвеолярной костью на поверхности имплантатов создают шероховатость поверхности с помощью ее механической обработки, лазерной обработки и т.п. Однако для улучшения биологического сродства и достижения высоких показателей соединения с костью простого придания шероховатости на поверхности имплантата недостаточно, так как при этом биологическое сродство и высокие показатели соединения с костью являются труднодостижимыми.
В заявляемом способе значительного улучшения биологической совместимости имплантата изготовленного из циркония добиваются путем облучения его внутрикостной части 1 (фиг. 1) лазерным лучом в кислороде. Это позволяет создать на поверхности внутрикостной части 1, выполненной из циркония оксидный слой. Существенно повысить эффективность образования оксидного слоя на внекостной части 1 имплантата можно, если вблизи этой части имплантата вместо кислорода использовать озон.
Озон является более сильным окислителем, чем молекулярный кислород. Повышенная окислительная способность озона объясняется тем, что от его молекулы Оз легко отрывается один атом кислорода, который и принимает участие в реакциях окисления.
Известно, что получить озон в воздухе можно с помощью ультрафиолетового излучения с длиной волны, лежащей в диапазоне (160÷240) нм. Существенно интенсифицировать процесс образования озона можно, если облучать ультрафиолетом не воздух, а кислород. Образованный под действием ультрафиолета озон при прохождении через него лазерного луча разлагается на атомы и ионы кислорода. Цирконий начинает взаимодействовать с атомарным кислородом и интенсивно окисляться. Высокие градиенты температуры, возникающие на облучаемой внутрикостной поверхности имплантата, приводят к образованию на этой поверхности оксидного слоя, с многочисленными порами и мелкими трещинами, обладающего значительно меньшей твердостью, чем циркониевая основа имплантата. При установке указанного имплантата в альвеолярную кость поверхностный слой внутрикостной части имплантата действует в качестве буферного слоя, обеспечивающего сокращение разницы в степени твердости между костью и основой, вследствие чего указанная мягкая поверхность дополнительно улучшает характеристики, и процесс срастания с костью. При этом, поскольку на поверхностном слое имплантата создаются многочисленные микроретенции, то после установки имплантата в альвеолярную кость, костные клетки начинают входить в указанные поры и микротрещины в поверхностном слое. Вхождение костных клеток в микротрещины приводит к значительному увеличению площади поверхности контакта межу имплантатом и костью, что обеспечивает эффект межмолекулярного соединения и возможность получения улучшенных характеристик адгезии и соединения с костью.
Пример конкретного выполнения. Каркас зубного имплантата (фиг. 1) был выполнен из циркония. Внутрикостная часть 1 (дистальный конец) зубного имплантата была выполнена в виде сужающегося книзу усеченного конуса. На указанном конусе была выполнена самонарезающая резьба, что обеспечивало возможность непосредственного ввинчивания имплантата в высверленное отверстие в альвеолярной кости. В предложенном имплантате упорная резьба по всей длине внутрикостной части выполняла функцию элементов макроретенции. Каркас зубного имплантата закрепляли за внекостную часть имплантата 2 зажимом 3, шарнирное соединение которого сжималось пружиной 4. Зажим 3 был расположен на торце оси 5 вращающего узла. Ось 5 вращающего свободно проходила через шарикоподшипник 6, внешняя часть которого была жестко закреплена в держателе подшипника 7. Держатель подшипника 7 был механически закреплен к корпусу камеры 13. Ось 5 имела возможность вращаться и совершать возвратно-поступательное движение. При этом продольный ход оси 5, как в прямом, так и в обратном направлении не превышал длины внутрикостной части L.
Под действием лазерного луча 9, направленного перпендикулярно продольной оси имплантата озон начинал расщепляться, образуя активные атомы кислорода, а поверхность внутрикостной части имплантата начинает интенсивно разогреваться. Эти два процесса позволяют создать окисленный слой циркония с многочисленными микротрещинами. Опыты показали, что толщина образуемого на внутрикостной части 2 поверхности имплантата слоя диоксида циркония, помимо прочих факторов, зависит от концентрации озона практически прямо пропорционально.
Для того чтобы внутрикостная (дентальная) часть имплантата более равномерно была облучена электронным пучком, имплантат вращали и возвратно-поступательно перемещали относительно пучка (на фиг. 1 это показано стрелками).
Вращения имплантата в процессе облучения осуществляли с угловой скоростью порядка (0,3π) с-1. Скорость продольного перемещения имплантата не превышала 1 мм в секунду.
Были изготовлены три имплантата, которые были обработаны лучом лазера в атмосфере кислорода. При обработке были использованы имплантатов были использованы длины волн ультрафиолетового и лазерного излучения, лежащие в диапазоне заявляемых интервалов. Время облучения костной части каждого имплантата было равным 30 секундам.
Исследования с помощью электронной микроскопии внутрикостной части 1 поверхности имплантата, обработанной лазерным лучом в атмосфере озона в течение указанного времени, показали, что она, по сравнению с необработанной поверхностью имеет многочисленные микротрещины и поры диаметром (1,2÷5) мкм, равномерно распределенные по поверхности имплантата. Рентгеноструктурный анализ показал, что поверхностный слой и состоит, в основном, из диоксида циркония и толщина его изменяется обратно пропорционально длине волны лазера. Поверхности необработанных и обработанных лазерным облучением образцов имплантатов исследовали на твердость по методу Виккерса. Количественным показателем твердости по Виккерсу является число твердости (HV). В результате измерений твердости по Виккерсу внутрикостной части образца имплантата, выполненного только из циркониевой основы без воздействия на нее озоном, и внекостной части 1 образца имплантата были получены значения 1129 (HV) и 998 (HV) соответственно. В отличие от этого, твердость по Виккерсу облученной в озоне лучом лазера внутрикостной части 1 поверхности образцов имплантата, в котором поверхностный слой состоял из диоксида циркония, составил в среднем 380 (HV). Таким образом, обработанная лазерным лучом внутрикостная часть поверхность зубного имплантата примерно в 1,2-1,4 раза менее твердая, чем альвеолярная кость, твердость которой по Виккерсу обычно составляет 500 (HV). В предложенном имплантате упорная резьба по всей длине внутрикостной части выполняет функцию элементов макроретенции, а микрорельеф, полученный при обработке внекостной поверхности имплантата электронными пучками в кислороде, выполняет функцию элементов микроретенции, что обеспечивает необходимую первичную стабильность и надежную фиксацию имплантата в челюстных костях, а в итоге - его долговременное функционирование.
Имплантат устанавливают следующим образом. После выполнения местной анестезии проводят разрез, обнажают альвеолярный отросток и последовательно, двумя или тремя сверлами (развертками), формируют костное имплантационное ложе. Далее метчиком, профиль которого конгруэнтен геометрии резьбовой поверхности имплантата, нарезают резьбу - в зависимости от плотности кости до половины или на всю длину сформированного костного ложа. Затем с помощью ключа-имплантатовода устанавливают имплантат до уровня кортикального слоя кости и ушивают операционную рану.
Эффективность остеоинтеграции имплантатов в костную ткань не облученных и облученных лазерным лучом в атмосфере озона имплантатов, исследовались на подопытных животных (крысах). Исследования показали, что коэффициент срастания поверхности корпуса имплантата и костной тканью для сравнительного (не облученного лучом лазера) образца составил порядка 25%, а для опытного (облученного лучом лазера в атмосфере азона) образца - 75%, что говорит о значительном повышении эффективности врастания имплантата, облученного лазерным лучом в кислороде в костную ткань. Более высокая эффективность остеоинтеграции облученного лучом лазера в атмосфере озона имплантата, обусловлена двумя факторами: высокой пористостью и многочисленными микротрещинами, заполняемыми костной тканью в процессе вживления имплантата в кость, и буферными свойствами умягченного слоя имплантата.
В ближайшем и отдаленном послеоперационном периоде осложнений не наблюдали. При отсутствии воспаления репарация костной ткани проходит по пути контактного остеогенеза, о чем свидетельствуют результаты многочисленных экспериментальных работ, и в данном случае это показал рентгенологический мониторинг. Такой тип заживления кости является морфологическим эквивалентом остеоинтеграции, когда в пограничном имплантату пространстве стадийно формируются зрелые костные структуры. Кость постепенно интегрирует с развитым до схожести с ее микроархитектоникой рельефом имплантата, что приводит к образованию прочного соединения «костная ткань - имплантат».
Таким образом, по сравнению с прототипом, имплантат, имеет возможность равномерно вращаться и медленно перемещаться, совершая возвратно-поступательные движения, что обеспечивает равномерное облучение лучом лазера внутрикостной части поверхности имплантата. Обработка озоном внутрикостной части поверхности имплантата, позволяет получить равномерный слой диоксида циркония, с многочисленными порами и микротрещинами, причем твердость полученного слоя ниже твердости альвеолярной кости. Полученные при помощи установки имплантаты из циркония имеют более высокую эффективность соединения с костной тканью. Заявляемый способ может быть использован не только для зубных имплантатов, но и любых других имплантатов, изготавливаемых на основе циркония.
Источники информации
1. Патент США №4051598, кл. А61С 13/00, 1977 г.
2. Патент России №2146113, кл. А61С 8/00, Опубликовано: 10.03.2000 в БИ №7.
3. Патент России №2179001, кл. А61С 13/00, Опубликовано: 2002.02.10
4. A.M. Шилов, А.Н. Гончаров, А.Э. Бонет Твердотельный лазер на длине волны 914 нм с узкой линией генерации для стандарта частоты на основе холодных атомов магния // Вестник НГУ. Серия: Физика, том. 4., вып. 3., с. 3-11.
Способ изготовления стоматологического остеоинтегрируемого имплантата, содержащего внекостную и внутрикостную части, состоящий в выполнении на наружной поверхности внутрикостной части элементов в виде упорной резьбы с постоянным профилем по всей длине внутрикостной части, и элементов микроретенции, выполненных в виде поверхностного слоя толщиной от 100 до 200 мкм с развитым микрорельефом, приближенным к микроархитектонике кости, отличающийся тем, что основу имплантата выполняют из циркония, закрепляют имплантат на подвижную ось, пространство вблизи имплантата насыщают кислородом, облучают это пространство постоянным ультрафиолетовым светом с длиной волны, лежащей в диапазоне от 160 до 240 нм, придают имплантату возвратно-поступательное и вращательное движение, причем при возвратно-поступательном направлении перемещают имплантат в продольном прямом и обратном направлениях на расстояние, равное длине внутрикостной части имплантата, и в процессе перемещения и вращения имплантата облучают поверхность его внутрикостной части лазерным излучением с длинами волн, лежащими в диапазоне от 914 до 1342 нм, причем при облучении лазерный луч направляют перпендикулярно продольной оси имплантата.