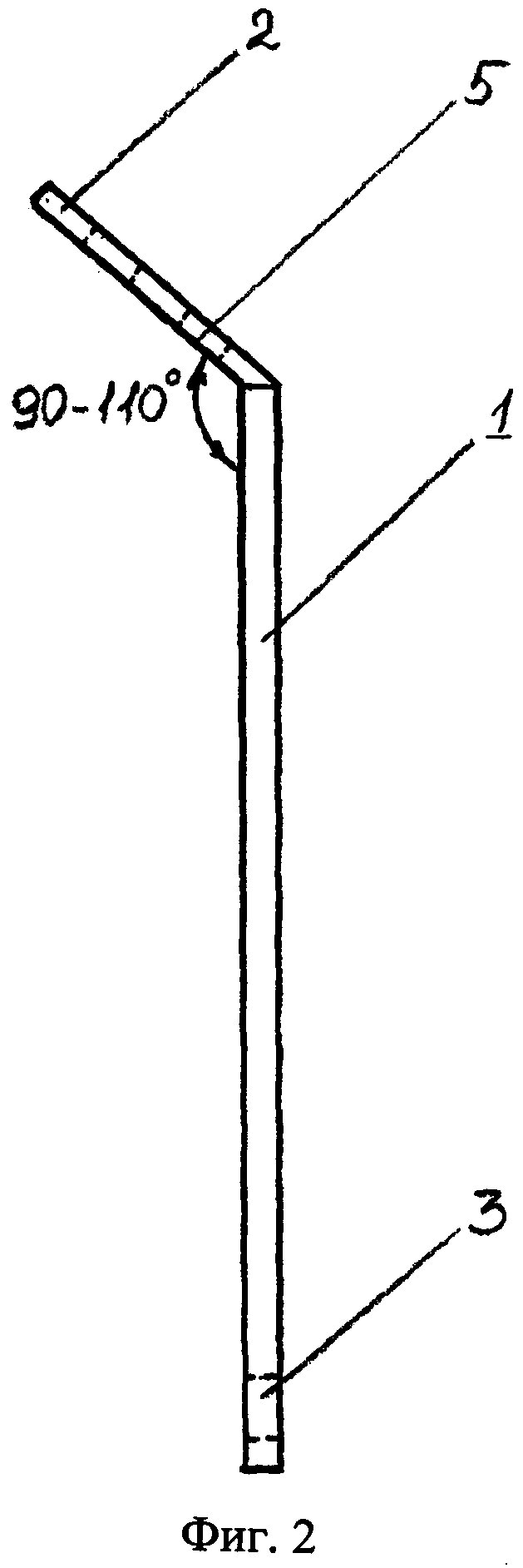Результат интеллектуальной деятельности: СПОСОБ УСТРАНЕНИЯ ПОСТТРАВМАТИЧЕСКОГО ЭНОФТАЛЬМА
Вид РИД
Изобретение
Изобретение относится к медицине, а именно к челюстно-лицевой хирургии и офтальмологии.
Известны хирургические методы лечения энофтальма, при использовании которых не всегда удается добиться анатомического положения глаза и эстетического результата.
Известен способ формирования нижней стенки орбиты, при котором производят замещение нижней стенки орбиты мышечным височно-фасциальным лоскутом. Лоскут перемещают в полость орбиты через предварительно сформированное в наружной стенке орбиты "окно". Лоскут укладывают фасциальной поверхностью в сторону гайморовой полости и фиксируют к окружающим мягким тканям. Способ позволяет избежать рецидива деформации орбиты за счет смещения ее костного остова и окологлазничной клетчатки в правильное положение, изолировать орбиты от гайморовой пазухи и создать дополнительный прирост мягких тканей для устранения энофтальма (Способ формирования нижней стенки орбиты, RU 2125430, МПК A61F 9/007, публ. 27.01.1999).
К недостаткам способа относится трудоемкость процесса выкраивания височно-фасциального лоскута и подшивания его к мягким тканям, а также возможности формирования гиперфтальма и ограничения подвижности глазного яблока как в интра-, так и послеоперационном периоде.
Известен способ устранения энофтальма, в соответствии с которым, исходя из поперечного размера дефекта, моделируют опору из пластины пористого никелида титана шириной 0,8-1,0 см с опорой на медиальный и латеральный края костного дефекта. Затем моделируют имплантат из сверхэластичного сетчатого никелида титана в соответствии с параметрами костного дефекта. Через подресничный доступ вводят его в глазницу с опорой дистальным краем на ранее смоделированный имплантат из пористого никелида титана. Устанавливают в правильное анатомическое положение, перегибают через нижнеглазничный край, закрывая при этом контурные металлические элементы крепления костных фрагментов. После чего распрямляют под надкостницей передней стенки верхнечелюстного синуса. Затем рану послойно ушивают. Использование данного изобретения позволяет обеспечить адекватное анатомическое восстановление нижней стенки глазницы, предупредить смещение имплантата в полость верхнечелюстного синуса (Способ восстановления нижней стенки глазницы и нижнеглазничного края после травмы, RU 2486872, МПК А61В 17/00, дата публикации 10.07.2013).
К недостаткам способа относится подреснитчатый доступ, который в ряде случаев приводит к осложнениям в виде длительных лимфостазов подглазничной области, выворота нижнего века. К недостаткам необходимо также отнести применение пористого никелида титана и сетчатого титана в полости глазницы, которые в послеоперационном периоде могут привести к ограничению подвижности глазного яблока и диплопии, вследствие прорастания в имплантаты фиброзной ткани, что приведет к функциональным и эстетическим нарушениям, снижению качества жизни.
Наиболее близким является «Способ лечения переломов, деформаций и дефектов нижней стенки глазницы» по патенту №2526878, МПК А61F 9/007, опубл. 27.08.2014, Бюл. 24.
Способ включает введение в область дефекта изогнутой титановой пластины, имеющей Г-образную форму, причем ее длинная и короткая части отогнуты под углом 90-110°. В длинной части имеются отверстия под шурупы, в короткой - под нить. Пластину вводят через внутрипазушный доступ и фиксируют за длинную часть, а короткую часть пластины, введенную в силиконовый блок, фиксированный к ней лавсановой нитью, устанавливают в область дефекта нижней стенки глазницы. Если дефектом является свежий перелом, осложненный пролапсом клетчатки в полость пазухи, то короткую часть пластины с силиконовым блоком подводят под нижнюю стенку глазницы и фиксируют пластину за длинную часть к передней стенке верхнечелюстной пазухи. Если дефектом является костный дефект нижней стенки глазницы, сопровождающийся уменьшением объема клетчатки глазницы, то короткую часть пластины с силиконовым блоком вводят в полость глазницы, фиксируя за длинную часть к альвеолярному отростку верхней челюсти.
Недостатком способа является невозможность коррекции положения глазного яблока в послеоперационном периоде.
Задачей настоящего изобретения является возможность устранения энофтальма в процессе операции и корректировку его в послеоперационном периоде.
Поставленная задача достигается способом устранения посттравматического энофтальма, включающим выполнение внутрипазушного доступа и фрезевого отверстия в передненаружной стенке верхнечелюстной пазухи и введение через них Г-образной титановой пластины, у которой длинная и короткая части отогнуты под углом 90-110°. В длинной части пластины имеется отверстие под винт, в короткой - под нить для крепления силиконового блока. Длинную часть пластины фиксируют винтом, а короткую часть с силиконовым блоком устанавливают в область дефекта при свежих переломах или в область остеотомированного участка нижней стенки глазницы при деформациях.
Перед введением Г-образной титановой пластины в область нижней трети фрезевого отверстия устанавливают опору, содержащую цилиндрический металлический стержень с плоскими площадками по концам, имеющими отверстия под винты. Фиксируют опору к передненаружной стенке верхнечелюстной пазухи винтами. Г-образную титановую пластину длинной частью размещают над цилиндрическим металлическим стержнем опоры, служащим точкой опоры для образования рычага. Ввинчивают винт длиной 9-11 мм в длинную часть Г-образной титановой пластины, фиксируя ее к альвеолярному отростку верхней челюсти, при этом короткая часть пластины с силиконовым блоком приходит в движение и перемещает глазное яблоко. В послеоперационном периоде при выявлении смещения зрачковой линии, выполняют разрез в области винта длинной части Г-образной титановой пластины, обнажают винт, производят его ввинчивание или вывинчивание, тем самым, корректируя положение короткой части пластины с силиконовым блоком и глазного яблока. Новизна изобретения:
- Перед введением Г-образной титановой пластины, в область нижней трети фрезевого отверстия устанавливают опору, содержащую цилиндрический металлический стержень с плоскими площадками по концам, имеющими отверстия под винты. Фиксируют опору к передненаружной стенке верхнечелюстной пазухи винтами. Цилиндрический металлический стержень служит точкой опоры для рычага, который мы создаем для перемещения глазного яблока с помощью перекладины, которой служит длинная часть Г-образной пластины. При этом длинная часть пластины делится точкой опоры (цилиндрическим металлическим стержнем) на два плеча, длинное плечо образует участок длинной части от точки опоры до короткой части Г-образной пластины, а короткое плечо - от точки опоры до отверстия в длинной части Г-образной пластины для введения винта.
- Г-образную титановую пластину длинной частью размещают над цилиндрическим металлическим стержнем опоры, служащей точкой опоры для образования рычага. Ввинчивают винт длиной 9-11 мм в длинную часть Г-образной титановой пластины, фиксируя ее к альвеолярному отростку верхней челюсти, при этом короткая часть пластины с силиконовым блоком приходит в движение и перемещает глазное яблоко. Рычаг используется для получения большего перемещения на длинном плече с помощью меньшего перемещения на коротком плече, при ввинчивании винта длиной 9-11 мм.
- В послеоперационном периоде при выявлении смещения зрачковой линии выполняют разрез в области винта длинной части Г-образной титановой пластины, обнажают винт, производят его ввинчивание или вывинчивание, тем самым, корректируя положение короткой части пластины с силиконовым блоком и глазного яблока. После проведения оперативного лечения в послеоперационном периоде уменьшается отек мягких тканей глазницы, что приводит к смещению зрачковой линии. Также при проведении оперативного лечения не исключена гиперкоррекция положения глазного яблока. Поэтому проводится повторная коррекция уже в послеоперационном периоде.
Существенность отличий заявленного способа для достижения поставленной задачи подтверждается отсутствием в патентной и научной литературе сведений об аналогичном способе, обладающем такой же совокупностью признаков.
Совокупность существенных признаков изобретения позволяет получить новый технический результат, заключающийся в возможности коррекции положения глазного яблока и смещения зрачковой линии за счет созданной рычажной системы не только при оперативном вмешательстве, но и в послеоперационный период.
Изобретение поясняется чертежами Фиг. 1-4.
Фиг. 1 - Г-образная титановая пластина. Вид спереди.
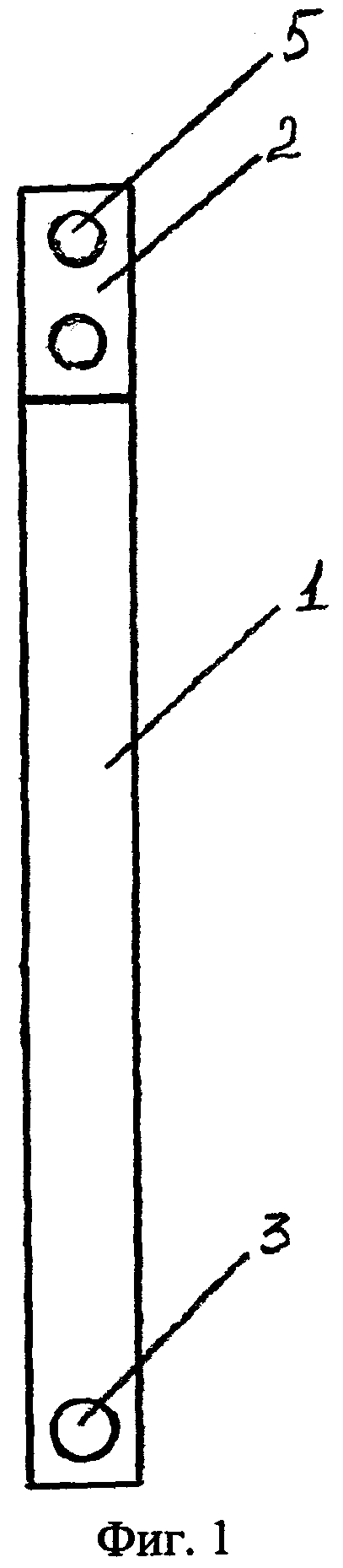
Фиг. 2 - Г-образная титановая пластина. Вид сбоку.
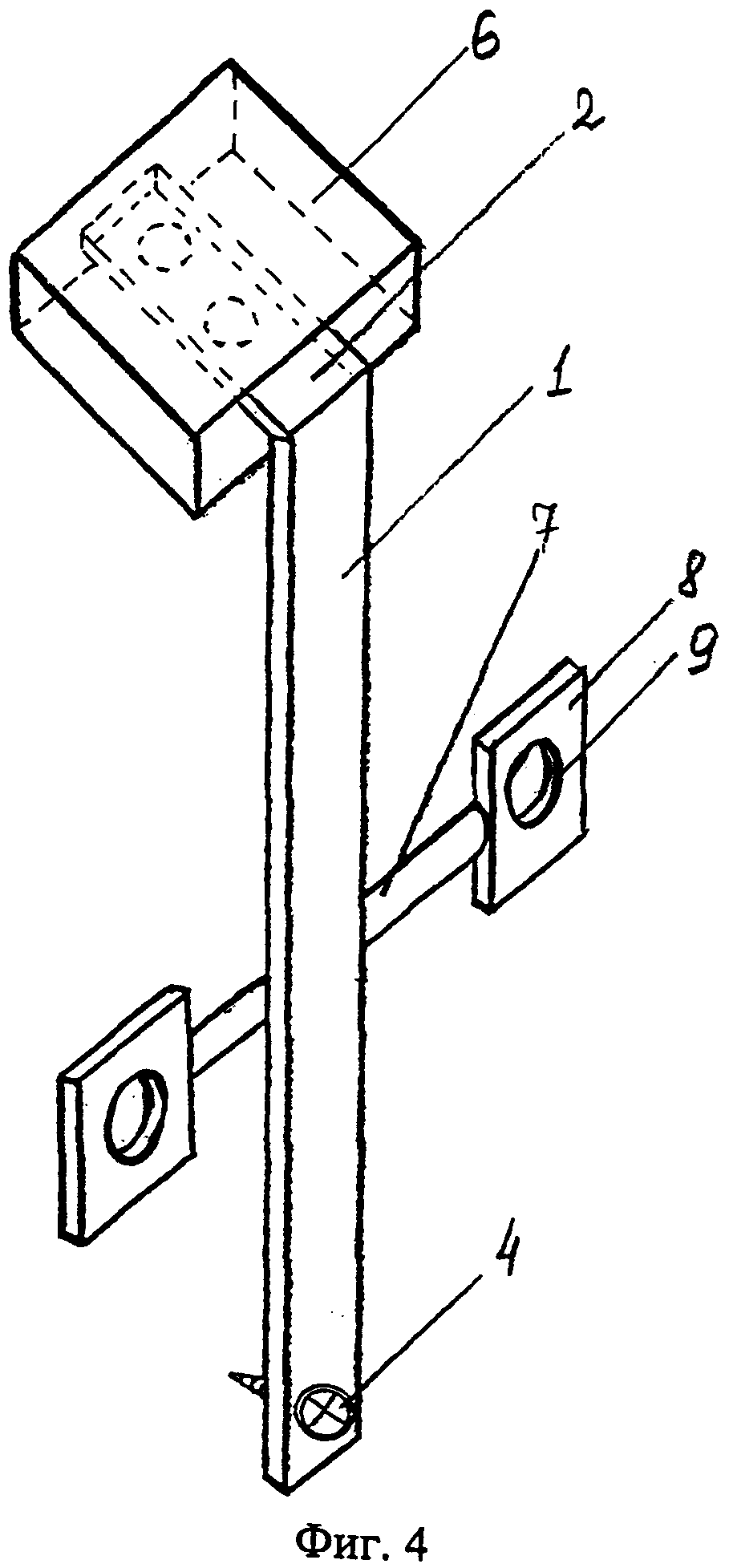
Фиг. 3 - Опора.
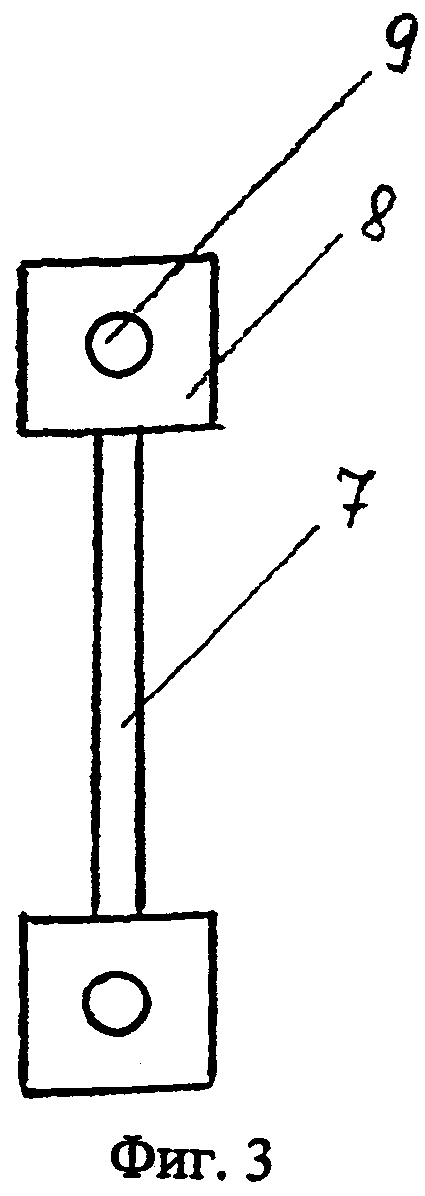
Фиг. 4 - Конструкция рычажной системы в сборе.
Г-образная титановая пластина имеет длинную 1 и короткую 2 части Фиг. 1, Фиг. 2 расположенные по отношению к друг другу под углом 90-110 градусов в зависимости от конфигурации латерального отдела средней зоны лица. На конце длинной части Г-образной титановой пластины имеется одно отверстие 3 под винт 4 длиной 9-11 мм Фиг. 4, на конце короткой части два отверстия 5 Фиг. 1 под нить для крепления силиконового блока 6 Фиг. 4. Силиконовый блок 6 устанавливают в область дефекта при свежих переломах или в область остеотомированного участка нижней стенки глазницы при деформациях. Перед введением Г-образной титановой пластины в область нижней трети фрезевого отверстия устанавливают опору, содержащую цилиндрический металлический стержень 7 с плоскими площадками по концам 8, имеющими отверстия 9 под винты, длиной 5-7 мм Фиг. 3, Фиг. 4. Фиксируют опору к передненаружной стенке верхнечелюстной пазухи винтами. Г-образную титановую пластину длинной частью 1 размещают над цилиндрическим металлическим стержнем 7 опоры, служащей точкой опоры для образования рычага. Ввинчивают винт 4 в длинную часть 1 Г-образной титановой пластины в отверстие 3, при этом короткая часть 2 пластины с силиконовым блоком 6 приходит в движение и перемещает глазное яблоко Фиг. 4.
В послеоперационном периоде при выявлении смещения зрачковой линии выполняют разрез в области винта 4, установленного в отверстие 3 длинной части 1 Г-образной титановой пластины, обнажают винт 4, производят его ввинчивание или вывинчивание, тем самым, корректируя положение короткой части 2 пластины с силиконовым блоком 6 и глазного яблока.
Способ осуществляется следующим образом.
Перед оперативным вмешательством проводят спиральную компьютерную томографию глазницы для определения формы и размера дефекта дна глазницы. Оценивают величину энофтальма и степень пролабирования окологлазных тканей в верхнечелюстную пазуху. Подбирают Г-образную пластину необходимой длины с учетом анатомических особенностей латерального отдела средней зоны лица пациента. Материал конструкции пластины - высокоочищенный титан.
Рассчитывают форму и объем силиконового блока 6 в случаях дефектов и деформаций нижней стенки глазницы. Силиконовый блок 6 выкраивают из силиконовой матрицы, таким образом, чтобы его размеры превышали на 1 мм дефект по периметру. Силиконовый блок 6 присоединяют с помощью нити викрила к короткой части 2 Г-образной титановой пластины, используя отверстия 5.
Через разрез, выполненный выше переходной складки на 5 мм в области 2-6 зубов верхней челюсти, скелетируют передненаружную стенку верхнечелюстной пазухи. Накладывают фрезевое отверстие на передненаружную стенку верхнечелюстной пазухи диаметром до 10-15 мм. С эндоскопической поддержкой визуализируют нижнюю стенку глазницы, определяют ее дефект или деформацию. При деформациях проводят остеотомию деформированного участка нижней стенки глазницы и устанавливают отломки в анатомическое положение.
В область нижней трети фрезевого отверстия устанавливают опору, содержащую цилиндрический металлический стержень 7 с плоскими площадками 8 по концам. В отверстия 9 устанавливают винты длиной 5-7 мм, фиксируя опору двумя винтами к передненаружной стенке верхнечелюстной пазухи. Через фрезевое отверстие в полость пазухи вводят короткую часть 2 Г-образной титановой пластины с фиксированным силиконовым блоком 6, подводят и устанавливают силиконовый блок 6 в область дефекта при свежих переломах или в область остеотомированного участка нижней стенки глазницы при деформациях.
Длинную часть 1 Г-образной титановой пластины размещают над цилиндрическим металлическим стержнем 7 опоры, служащей точкой опоры для образования рычага.
Ввинчивают винт 4 длиной 9-11 мм в отверстие 3 длинной части 1 Г-образной титановой пластины, фиксируя ее к альвеолярному отростку верхней челюсти. Закручивая винт 4 в длинную часть 1 Г-образной титановой пластины, приближают ее к кости, при этом приходит в движение короткая часть 2 Г-образной титановой пластины с силиконовым блоком 6 и перемещает глазное яблоко.
После проведения оперативного лечения в послеоперационном периоде уменьшается отек мягких тканей глазницы, что приводит к смещению зрачковой линии. Поэтому в послеоперационном периоде при выявлении смещения зрачковой линии выполняют разрез в области винта 4 длинной части 1 Г-образной титановой пластины, обнажают винт 4, производят его ввинчивание или вывинчивание, тем самым, корректируя положение короткой части 2 пластины с силиконовым блоком 6 и глазного яблока вперед и вверх.
Также при проведении оперативного лечения не исключена гиперкоррекция положения глазного яблока. Поэтому проводится повторная коррекция уже в послеоперационном периоде для смещения глазного яблока назад и вниз. Данный рычаг работает по закону Архимеда.
Клинический пример 1. Пациент К. (1985 г. р.), находился на лечении в клинике с диагнозом: Взрывной перелом нижней стенки левой глазницы.
В клинике ЧЛХ после полного клинико-лабораторного обследования под назотрахеальным наркозом осуществлен разрез выше переходной складки на 5 мм в области 2-6 зубов верхней челюсти. Отслоен слизисто-надкостничный лоскут. Наложено фрезевое отверстие 13 мм на передненаружной стенке верхнечелюстной пазухи. С эндоскопической поддержкой визуализирован перелом нижней стенки глазницы диаметром до 18 мм с прободением клетчатки глазницы в полость пазухи. Удалены свободно лежащие костные фрагменты нижней стенки глазницы. Выкроен силиконовый блок размером 19×19 мм и фиксирован нитями викрила к короткой части Г-образной титановой пластины. Установили в области нижней трети вертикального размера фрезевого отверстия передненаружной стенки верхнечелюстной пазухи опору и зафиксировали площадки двумя винтами. Через фрезевое отверстие в полость пазухи ввели короткую часть Г-образной титановой пластины с фиксированным силиконовым блоком, подвели в область дефекта нижней стенки глазницы. Длинную часть Г-образной титановой пластины расположили сверху цилиндрического металлического стержня опоры и прикрепили к альвеолярному отростку верхней челюсти винтом через нижнее отверстие длинной части пластины. Закручивая винт, интраоперационно зрачковую линию установили горизонтально. Лоскут уложен на место. Наложены швы нитью из лавсана.
В послеоперационном периоде пациенту проводили противовоспалительную и антибактериальную терапию, физиотерапевтическое лечение (УВЧ в нормотермической дозе). При лучевом контроле верхней челюсти в полуаксиальной проекции, рентгенографии орбит по Rhee смещения нижней стенки глазницы нет, конструкция фиксирована удовлетворительно. Рана зажила первичным натяжением. Швы сняты через 10 суток. При наблюдении в послеоперационном периоде нарушения чувствительности в области иннервации подглазничного нерва слева не наблюдалось. Зрачковая линия не смещена.
Пациент осмотрен через 1 месяц. При объективном и лучевом обследовании выявили смещение зрачковой линии вниз слева на 2 мм. С целью коррекции положения глазного яблока в полости рта по старому рубцу в области винта в альвеолярном отростке верхней челюсти выполнен разрез до 5 мм. Обнажен винт, осуществлено ввинчивание винта с помощью отвертки до выравнивания зрачковой линии. Наложен один шов, снят через 10 суток.
Пациент осмотрен через 3, 6 месяцев, жалоб не предъявлял, конфигурация лица не изменена. Зрачковая линия не смещена.
Клинический пример 2. Пациентка И. (1993 г. р.), находилась на лечении в клинике с диагнозом: Деформация нижней стенки левой глазницы. Посттравматический энофтальм.
В клинике ЧЛХ после полного клинико-лабораторного и лучевого обследований под назотрахеальным наркозом осуществлен разрез выше переходной складки на 5 мм в области 2-6 зубов верхней челюсти. Отслоен слизисто-надкостничный лоскут. Наложено фрезевое отверстие 15 мм на передненаружной стенке верхнечелюстной пазухи. С эндоскопической поддержкой визуализирована нижняя стенка глазницы. Определили деформацию нижней стенки глазницы в переднем и среднем ее отделах диаметром до 15 мм. Произведена остеотомия деформированного участка нижней стенки глазницы, отломки установили в анатомического положение. Выкроен силиконовый блок размером 16x16 мм и фиксирован нитями викрила к короткой части Г-образной титановой пластины. Установили в области нижней трети фрезевого отверстия передненаружной стенки верхнечелюстной пазухи опору, зафиксировали ее площадки двумя винтами. Через фрезевое отверстие в полость пазухи ввели короткую часть Г-образной титановой пластины с фиксированным силиконовым блоком, подвели в область остеотомированного участка нижней стенки глазницы. Длинную часть Г-образной титановой пластины расположили над цилиндрическим металлическим стержнем опоры и прикрепили к альвеолярному отростку верхней челюсти винтом длиной 11 мм через нижнее отверстие длиной части Г-образной пластины. Закручивая винт интраоперационно, зрачковую линию установили в горизонтальное положение. Лоскут уложен на место. Наложены швы нитью из лавсана.
В послеоперационном периоде пациентке проводили противовоспалительную и антибактериальную терапию, физиотерапевтическое лечение (УВЧ в нормотермической дозе). При лучевом контроле верхней челюсти в полуаксиальной проекции, рентгенографии орбит по Rhee смещения нижней стенки глазницы нет, Г-образная пластина фиксирована удовлетворительно. Рана зажила первичным натяжением. Швы сняты через 10 суток. При наблюдении в послеоперационном периоде нарушения чувствительности в области иннервации подглазничного нерва слева не наблюдалось. Зрачковая линия смещена вверх слева. С целью коррекции положения глазного яблока в полости рта по старому рубцу в области винта в альвеолярном отростке верхней челюсти выполнен разрез до 5 мм. Обнажен винт, осуществлено вывинчивание винта с помощью отвертки до выравнивания зрачковой линии. Наложен один шов, снят через 10 суток.
Пациентка осмотрена через 1, 3, 6 и 12 месяцев, жалоб не предъявляла, конфигурация лица не изменена. Зрачковая линия не смещена.
Таким образом, предлагаемый способ лечения переломов и деформаций нижней стенки глазницы дает возможность достичь стабильной и прочной фиксации костных отломков, коррекции положения глазного яблока и смещения зрачковой линии за счет созданной рычажной системы не только при оперативном вмешательстве, но и в послеоперационном периоде.